616例毛细支气管炎患儿临床特征分析
2016-09-02熊雪芹
熊雪芹,罗 健
(1.达州职业技术学院临床医学系儿科教研室,四川达州 635001;2.重庆医科大学附属儿童医院呼吸内科,重庆 400014)
·经验交流·
616例毛细支气管炎患儿临床特征分析
熊雪芹1,罗健2△
(1.达州职业技术学院临床医学系儿科教研室,四川达州 635001;2.重庆医科大学附属儿童医院呼吸内科,重庆 400014)
目的分析毛细支气管炎患儿的临床特征,探寻引起病情加重的相关因素。方法回顾性分析616例住院的毛细支气管炎患儿的临床资料,包括病史资料、感染病原菌种类、辅助检查,并将患儿分为轻、重两组进行比较。结果616例患儿呼吸道分泌物中检出呼吸道合胞病毒(RSV)重症组93例(75.0%),轻症组262例(53.3%);副流感病毒(PIV)重症组5例(4.0%),轻症组48例(9.8%);流感病毒(IV)重症组1例(0.8%),轻症组9例(1.8%);腺病毒(ADV)轻症组3例(0.5%)。呼吸道分泌物中支原体(MP)、衣原体(CP、CT)DNA含量升高32例。细菌培养以革兰阴性菌为主,病毒与细菌混合感染248例(42.5%)。轻重两组间单因素比较,低出生体质量、住院时间、发病季节、贫血、先天性心脏病等差异均有统计学意义(P<0.05)。Logistic回归分析显示,年龄、1~3月份患病、贫血、先天性心脏病、居住在农村、RSV感染与重症毛细支气管炎发生有关(P<0.05)。结论RSV是引起该病的主要微生物,PIV、IV、ADV、MP、CP、CT也可引起毛细支气管炎;低年龄、冬春季患病、来自农村、有贫血和(或)先天性心脏病、RSV感染是患儿病情加重的危险因素。
细支气管炎;回顾性分析;重症毛细支气管炎;病情;高危因素
毛细支气管炎是婴幼儿较常见的急性下呼吸道感染性疾病,多见于1~6个月的婴儿,以喘憋、三凹征和气促为主要临床特点,是一种特殊类型的肺炎,重症病例可导致患儿呼吸衰竭,累及心脏、大脑,威胁患儿生命[1]。为了探寻引起毛细支气管炎患儿病情加重的相关因素,现收集整理了616例毛细支气管炎患儿的临床资料并进行回顾性分析,比较轻、重症病例的临床各相关资料及其特点。
1 资料与方法
1.1一般资料选择2012年1~12月在重庆医科大学附属儿童医院呼吸内科住院治疗、符合毛细支气管炎诊断的患儿[2]。病例总数616例,将其按病情轻重分组,出现烦躁不安、面色苍白或发绀,呼气相延长,有明显鼻扇及三凹征,伴低氧血症/呼吸衰竭/心力衰竭等病例为重症[2]。重症组124例,其中男89例,女35例;年龄27 d至21个月,平均2.4个月;体质量(6.0±1.8)kg;身高(59.6±6.3)cm。轻症组492例,其中男347例,女145例;年龄27 d至24个月,平均4.5个月;体质量(7.3±2.0)kg;身高(63.9±7.4)cm。纳入标准:年龄小于24个月,入院时病程小于1周,病史资料齐全,入院1~2 d内完成病原学检查。排除有反复喘息史,胎龄小于32周,以及患有结核,气管、支气管异物等病例。
1.2方法
1.2.1营养状况分析方法使用WHO Anthro version 3.2.2 软件分别计算每个病例的身高、体质量Z评分。年龄别体质量Z评分、年龄别身长Z评分、身长别体质量Z评分低于2个标准差分别为低体质量、生长迟缓和消瘦,凡符合上述任一项者判为营养不良;身长别体质量Z评分大于2个标准差为超质量[3]。
1.2.2辅助检查方法所有患儿入院24 h内完成血常规及C反应蛋白(CRP)检查;381例做胸部X线片;37例做胸部CT+气道三维重建;7例患儿行纤维支气管镜(简称纤支镜)检查;202例做了心脏彩超检查。
1.2.3病原检查方法所有患儿在入院1~2 d内完成鼻咽分泌物呼吸道7种病毒抗原检测:呼吸道合胞病毒(RSV)、腺病毒(ADV)、流感病毒A、B(IV-A、IV-B)、副流感病毒1、2、3(PIV-1、PIV-2、PIV-3)。采用直接免疫荧光法(DFA),试剂盒由上海贝西生物科技有限公司提供。血清病毒抗体(IgM)采用酶联免疫吸附试验(ELISA),检测RSV、ADV、柯萨奇病毒(CBV)抗体,试剂盒分别由雅培和欧蒙提供。同时还检测肺炎支原体(MP)、肺炎衣原体(CP)、沙眼衣原体(CT)抗体,MP采用被动凝集半定量试验,CP和CT采用ELISA法测定IgM抗体,由丽珠公司提供试剂盒。512例(重症57例,轻症455例)患儿采用荧光定量聚合酶链反应(PCR)技术检测痰中MP、CP、CT 3种病原菌的DNA含量。583例(重症116例,轻症467例)做了痰培养。用一次性无菌密封吸痰管吸取痰液2 mL,7例行纤支镜检查的患儿取支气管、肺灌洗液,置于无菌密封管内,按照常规培养程序进行细菌培养。

2 结 果
2.1营养状况重症病例组营养不良40例(32.3%),超质量19例(15.3%);轻症病例组营养不良119例(24.2%),超质量88例(17.9%)。
2.2病原检测检出病毒抗原421例(68.3%)、IgM 27例(4.4%)。痰培养出致病菌341例(58.5%),其中248例(42.5%)为病毒与细菌混合感染。共检出17种细菌,其中革兰阴性菌14种,占82.4%(14/17)。排在前5位的细菌分别是:肺炎链球菌、大肠埃希菌、副流感嗜血杆菌、肺炎克雷伯菌肺炎亚种、金黄色葡萄球菌。支气管、肺灌洗液培养出肺炎链球菌、阴沟肠杆菌、大肠杆菌、肺炎克雷伯菌、卡他莫拉菌。两组病例的病原菌检出结果见表1。

表1 两组病例病原菌感染情况比较[n(%)]
a:为行×列表的χ2检验,其余为四格表资料的χ2检验。
2.3血常规+CRP检测116例(18.8%)有贫血;白细胞总数增高190例(30.8%);中性粒细胞增高49例(8.0%);CRP阳性73例(11.9%)。
2.4胸部影像检查X线片:未见异常7例(1.8%);仅双肺纹理增多89例(23.4%);双肺纹理增多、模糊、内中带见条絮影197例(51.7%),伴肺充气过度125例(32.8%);肺节段性实变6例(重症4例,轻症2例),伴肺不张3例(重症2例,轻症1例)。CT+气道三维重建:34例(92.0%)显示肺部炎症,其中4例(重症3例,轻症1例)节段性实变伴肺不张,2例气道重建显示右侧部分支气管纤细,均为重症。纤支镜:均提示慢性气管、支气管内膜炎,5例(重症3例,轻症2例)有支气管发育异常,分别是支气管狭窄、不同程度支气管软化。
2.5心脏彩超检出先天性心脏病71例(35.1%)。其中49例(占24.3%,重症23例,轻症26例)房间隔缺损;11例(占5.4%,重症3例,轻症8例)室间隔缺损;9例(占4.5%,重症4例,轻症5例)动脉导管未闭;1例(0.5%)法洛四联征,1例(0.5%)房室间隔联合缺损,均为重症患儿。
2.6两组患儿病史、并发症比较低出生体质量、居住环境、喂养方式、发病季节、住院时间、贫血、先天性心脏病等与患儿病情有关,而湿疹史、家族史(一、二、三级亲属过敏、哮喘和慢性咳嗽史)、营养状况和病情无关,见表2、3。
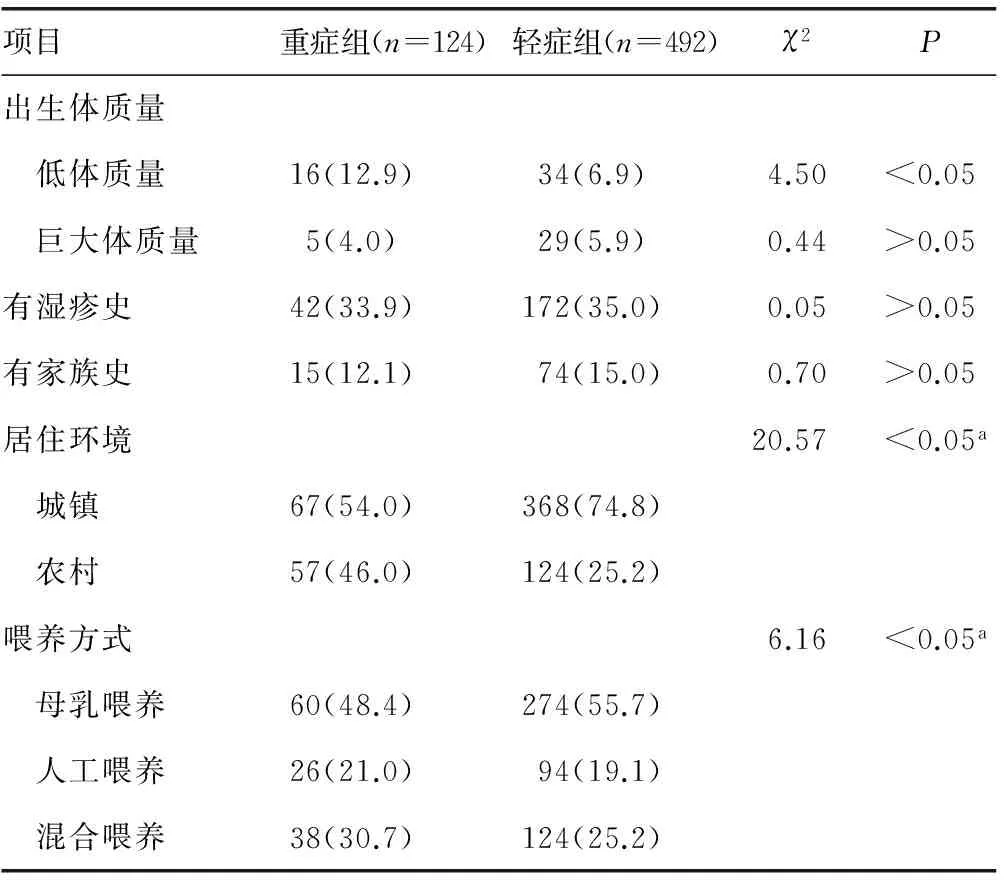
表2 两组病例病史资料比较[n(%)]
a:为行×列表的χ2检验,其余为四格表资料的χ2检验。
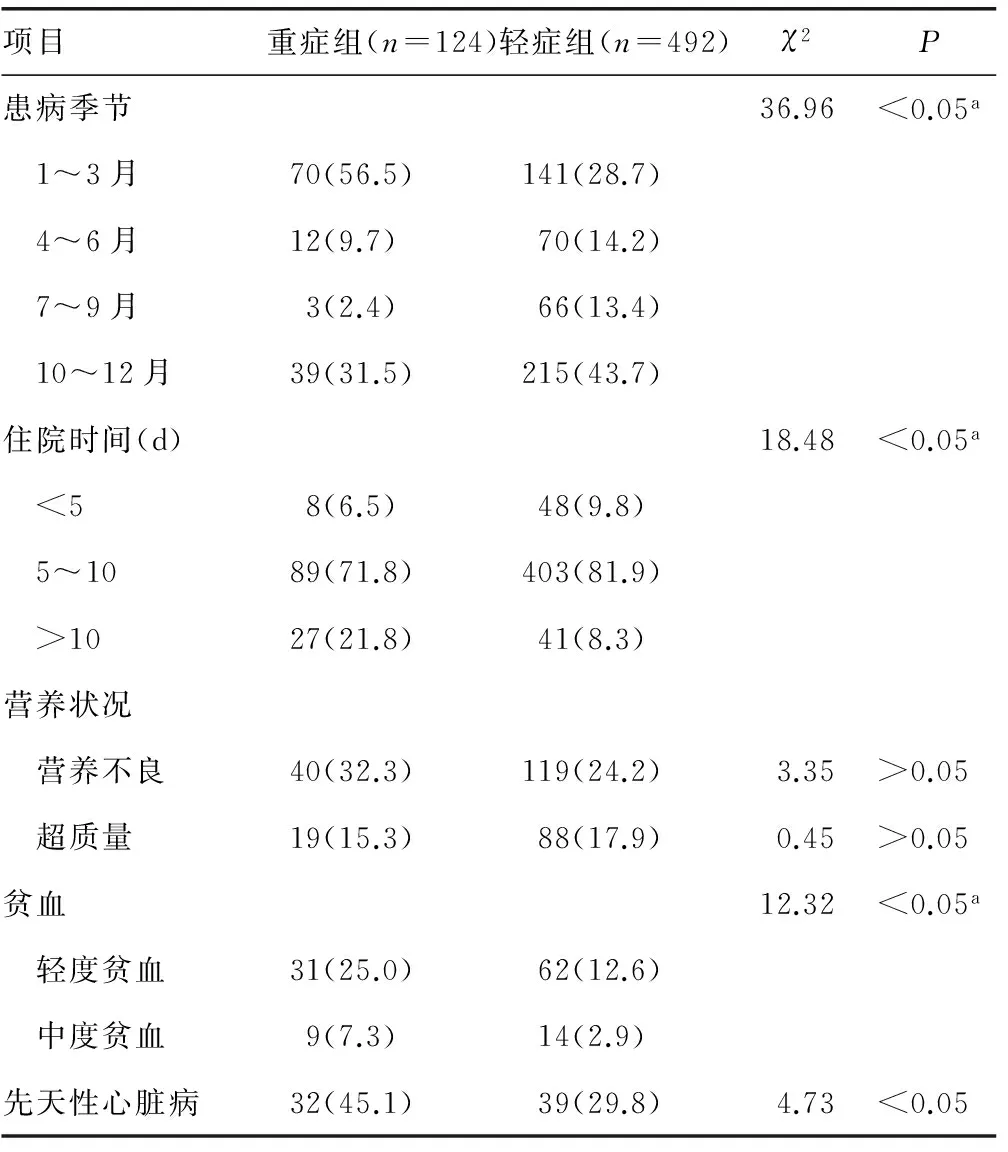
表3 两组病例发病季节、住院时间及并发症比较[n(%)]
a:行×列表的χ2检验,其余为四格表资料的χ2检验。
2.7病史资料、辅助检查结果与毛细支气管炎患儿病情的相关性年龄、发病季节(1~3月)、贫血、居住环境(农村)、先天性心脏病、RSV感染等6项与重症毛细支气管炎发生有关,其中年龄因素为负相关性,见表4。

表4 重症毛细支气管炎的多因素回归分析结果
3 讨 论
毛细支气管炎病理改变主要在细小的毛细支气管,急性期黏膜充血、水肿、黏液分泌增多,坏死的黏膜上皮细胞脱落可堵塞管腔,炎症常可累及肺泡、肺泡壁和肺间质。临床以喘息症状和肺部哮鸣音体征为特点,严重病例会引起肺实变、肺不张,造成通换气功能不良,导致患儿发生低氧血症、呼吸衰竭、心力衰竭等,危及患儿生命。小婴儿的毛细支气管发育不完善,柔软、细小,纤毛运动差,咳嗽反射弱,故患病率高、病情重。
本研究发现,患儿发病年龄与毛细支气管炎的病情呈负相关性,年龄越小发生危重的机会越高,与邓华等[4]和Nascimento等[5]的报道一致。从单因素分析,出生体质量、喂养方式都影响毛细支气管炎患儿的病情(P<0.05),低出生体质量儿发生重症的机会更多。母乳喂养对患儿有保护作用,重症发生相对较少,可能与母乳中含有分泌型免疫球蛋白A和ɑ干扰素等抗RSV的免疫因子有关。伴有贫血和先天性心脏病的患儿容易使病情加重。这些患儿免疫力弱,红细胞减少,携氧减少,左向右分流的先心病肺循环多血,故病情更重,病程延长。本研究发现营养状况并不影响病情,多种文献报道肥胖儿童患毛细支气管炎的机会相对较多,但对病情加重无影响[4,6-7]。胸部影像检查结果显示:伴肺节段性实变、不张以重症患儿居多,纤支镜检查发现5例先天性气道发育异常的患儿重症占3例。重症患儿住院时间长,住院超过10 d的比率显著高于轻症。
1~3月份患病和农村居住是重症毛细支气管炎的高危因素。冬春季和秋冬季都是毛细支气管炎的好发季节,占患病总数的75.5%,也更容易使患儿病情加重。这与邓华等[4]报道不同,可能与环境改变有关。冬春季雾霾天气增多,空气质量降低,加重气道黏膜的水肿,不利于小气道分泌物的排除,易使病情严重。居住在农村的患儿受医疗条件的限制,营养不足、贫血等相对较多,生活方式不当、护理不正确,这些都可能会使重症发生增多。
在本次研究中,从患儿的呼吸道分泌物内检出病毒抗原421例,以RSV最多,共计355例,阳性率57.6%,与国外报道40%~90%的发生率一致[8],高于本院10年前和樊映红等[9]的报道,可能与疾病谱改变、检测手段的不同有关。经回归分析显示RSV感染率与患儿病情相关,重症患儿的阳性率(75.0%)明显高于轻症(53.3%)。Manzoni等[10]研究认为如果RSV感染高危人群(早产儿、伴有先天性心脏病或慢性肺部疾病的小儿)会更严重,甚至危及生命。RSV是公认的全世界婴幼儿下呼吸道感染住院的主要原因,在美国年住院率为3‰,是流感、副流感病毒感染住院的6~8倍[11]。预防RSV的感染,能降低毛细支气管炎的患病率并减轻该病的严重程度。国外的研究还提示人类鼻病毒(HRV)是继RSV引起重症毛细支气管炎的另一重要病菌(25.6%)[12]。但本院目前未开展对该病毒的检测。在3种非典型致病菌的感染中以MP最多,CT次之,感染年龄以小婴儿居多,应引起重视。由于CP病例数太少,与病情比较无相关性。本研究中还发现从患儿呼吸道分泌物中检测到的PIV抗原以轻症患儿居多。痰培养以革兰阴性菌为主,与樊映红等[9]、张晓荣等[13]报道的情况相符。在细菌与病毒的混合感染中,重症患儿的感染率(50.0%)明显高于轻症(40.7%)。但结合患儿临床表现、外周血象和C反应蛋白,以及标本来源(以鼻咽分泌物为主),考虑部分培养出的细菌为呼吸道内定植菌,并非为感染菌。除了通过纤支镜做支气管、肺灌洗液培养外,目前还没有更好的办法来确定哪些是感染细菌[14]。临床医生可以参照患儿的病情、炎症指标合理使用抗生素。
本次研究发现,患儿血清病毒抗体RSV-IgM升高的病例数明显低于鼻咽分泌物中RSV抗原阳性数,可能与采血时间有关。所有标本均在疾病早期,患儿入院1~2 d内获得,此时抗体还未来得及产生,如果能在恢复期再抽血检查,对感染病毒的研究就更有价值。
通过对毛细支气管炎患儿后期随访发现部分患儿有发展为支气管哮喘可能。李宾等[15]、Marja等[16]的研究认为婴幼儿时期患RSV感染的毛细支气管炎与儿童时期患支气管哮喘有相关性。邓华等[17]、徐进等[18]的研究认为重症患儿、有湿疹史和过敏、哮喘阳性家族史的患儿是发展为哮喘的高危因素。本次研究未对回顾性分析的病例做进一步的随访,尚不知该组患儿以后喘息发作的情况,但预防RSV的感染,关注毛细支气管炎患儿病情加重及日后可能发展为哮喘的高危因素能改善患儿近期及远期预后。
[1]陈钧亚,董琳.重症毛细支气管炎高危因素分析[J].浙江医学,2001,23(11):665-666.
[2]胡亚美,江载芳.诸福棠实用儿科学[M].7版.北京:人民卫生出版社,2002:1199-1200.
[3]王玉英,陈春明,何武.中国儿童营养状况15年变化分析——应用2006世界卫生组织儿童生长标准评价中国儿童营养状况[J].卫生研究,2007,36(2):203-206.
[4]邓华,符州.影响毛细支气管炎患儿临床严重程度的因素[J].实用儿科临床杂志,2009,24(16):1247-1249.
[5]Nascimento MS,Souza AV,Ferreira AV,et al.High rate of viral identification and coinfections in infants with acute bronchiolitis[J].Clinics,2010,65(11):1133-1137.
[6]黄娟,周小勤,龙真.毛细支气管炎患儿105例体质指数分析[J].现代医药卫生,2010,26(5):653-654.
[7]邹丽萍,王帆.毛细支气管炎153例临床分析[J].中国实用医刊,2013,40(8):88-89.
[8]Kaneko M,Watanabe J,Kuwahara M,et al.Impact of respiratory syncytial virus infection as a cause of lower respiratory tract infection in children younger than 3 years of age in Japan[J].J Infect,2002,44(4):240-243.
[9]樊映红,谢诚,张蕾,等.526例重症毛细支气管炎病原体分析[J].四川医学,2012,33(1):52-54.
[10]Manzoni P,Paes B,Resch B,et al.High risk for RSV bronchiolitis in late preterms and selected infants affected by rare disorders:a dilemma of specific prevention[J].Early Hum Dev,2012,88 Suppl 2:S34-41.
[11]Hall CB.The burgeoning burden of respiratory syncytial virus among children[J].Infect Disord Drug Targets,2012,12(2):92-97.
[12]Mansbach JM,Piedra PA,Teach SJ,et al.Prospective multicenter study of viral etiology and hospital length of stay in children with severe bronchiolitis[J].Arch Pediatr Adolesc Med,2012,166(8):700-706.
[13]张晓荣、张晓英、张成,等.重症毛细支气管炎痰培养及定植菌耐药研究[J].南方医科大学学报,2010,30(6):1469-1471.
[14]Esposito S,Zampiero A,Terranova L,et al.Pneumococcal bacterial load colonization as a marker of mixed infection in children with alveolar community-acquired pneumonia and respiratory syncytial virus or rhinovirus infection[J].Pediatr Infect Dis J,2013,32(11):1199-1204.
[15]李宾,吴福玲,冯学斌,等.呼吸道合胞病毒毛细支气管炎与支气管哮喘的相关性研究[J].临床儿科杂志,2012,30(2):116-119.
[16]Marja R,Mari KH,Eija PS,et al.Adolescent asthma after rhinovirus and respiratory syncytial virus bronchiolitis[J].Pediatr Pulmonol,2013,48(7):633-639.
[17]邓华,符州.毛细支气管炎后支气管哮喘发生的相关因素[J].实用儿科临床杂志,2009,24(4):274-276.
[18]徐进,刘筱娴,邹商群,等.毛细支气管炎发展为哮喘的危险因素研究[J].中国社会医学杂志,2008,25(5):319-320.
熊雪芹(1966-),副教授,本科,主要从事儿科教学和临床工作。△
,E-mail:spencerlj@163.com。。
10.3969/j.issn.1671-8348.2016.14.029
R725.6
B
1671-8348(2016)14-1961-04
2015-11-08
2016-02-05)
