自拟增液润燥汤治疗原发性干燥综合症32例临床观察*
2016-08-31刘瑞林李纪高
刘瑞林 周 全 李纪高
【临床研究】
自拟增液润燥汤治疗原发性干燥综合症32例临床观察*
刘瑞林1周全2李纪高2
目的观察增液润燥汤治疗原发性干燥综合征的临床疗效。方法根据随机数字表法将64例原发性干燥综合征患者随机分为治疗和对照两组,每组各32例。治疗组给予自拟增液润燥汤1 天1剂,分2次水煎口服;对照组给予白芍总苷胶囊,0.6 g/次,3次/d。两组疗程均为3个月。结果经过3个月治疗,两组患者的唾液分泌量、红细胞沉降率、C反应蛋白、免疫球蛋白 IgG和VAS评分较治疗前均有明显改善(P<0.05);治疗组的各项指标改善明显优于对照组(P<0. 05),临床疗效亦优于对照组(P<0.05)。结论增液润燥汤治疗干燥综合征疗效显著、安全性高。
原发性干燥综合症; 增液润燥汤; 中医药治疗; 临床观察
干燥综合征(Sjogren's syndrome, SS)是一种以口眼干燥为特征,以外分泌腺为主要靶器官的自身免疫性疾病。严重患者会出现呼吸、消化、泌尿、血液、神经等多系统多器官损害,或伴发类风湿性关节炎等其他风湿性疾病,是仅次于类风湿性关节炎的自身免疫性疾病。在原发性干燥综合症的诸多症状中,口干被公认为是其最常见症状之一,也是对患者生活质量影响最大、最急需改善的症状之一[1],因此我们也将重点评测患者的口干症状VAS评分改善状况。2014年10月—2015年4月,我们以自拟增液润燥汤治疗原发性干燥综合征32例,并与西医常规治疗32例对照观察,结果如下。
1 资料与方法
1.1一般资料本研究病例来源于2014年10月—2015年4月河南中医学院第一附属医院风湿免疫科门诊,共收集符合SS研究标准的患者64例,均为女性,采用随机、单盲、对照方法,把所纳入的病例分为治疗组和对照组,每组32例。治疗组年龄31~60岁,平均年龄(43.6±7.12)岁,平均病程(5.22±3.59)年。对照组年龄35~60岁,平均年龄(45.5±6.89)岁,平均病程(5.03±4.11)年。两组患者年龄、性别、病程等一般资料比较,差异无统计学意义(P>0.05)。具有可比性。
1.2病例选择
1.2.1西医诊断标准参照2012年美国风湿病学会(American College of Rheumatology,ACR))干燥综合征分类标准[2]。
1.2.2中医诊断标准按照《实用中医风湿病学》[3]中燥痹标准。
1.2.3纳入标准符合上述中医西医诊断标准,年龄20~60岁之间且病程<10年,未服用激素及免疫抑制剂治疗或使用但已停药3个月的患者。
1.2.4排除标准①不符合上述纳入标准者;②合并心、肺、肝、肾和造血系统等严重疾病者;③妊娠、哺乳期妇女;④精神病患者;⑤过敏体质者;⑥颈、头面部放疗史、丙型肝炎病毒感染、淋巴瘤、艾滋病、结节病、应用抗乙酞胆碱药等。
1.3治疗方法
1.3.1治疗组予自拟增液润燥汤加减,药物组成:南沙参15 g,北沙参15 g,天冬10 g,麦冬10 g,紫菀10 g,知母10 g,桔梗15 g,白扁豆10 g,桃仁10 g,制附子3 g,甘草6 g。加减:肺阴虚者,加天花粉16 g;胃阴虚明显者,加石斛10 g,玉竹10 g;脾虚者加白术10 g;肾虚明显者,加怀牛膝30 g;瘀血明显者,加红花10 g,地龙10 g。每天1剂,分2次口服。
1.3.2对照组予白芍总苷胶囊0. 6 g/次,3次/天。两组均以3个月为1个疗程,治疗1个疗程。
1.4观察指标①唾液流率测定(方糖法): 取1.5 cm×1.5 cm的方糖放于舌背,在正常分泌情况下,15~30 min后方糖全部溶解,否则为分泌功能低下口干。②症状VAS评分:本研究采用基于患者的主观评价VAS评分方法对口干症状指标进行测量(治疗前即0月,治疗3个月后,共2次)。③泪流量测定:取5 mm×35 mm滤纸,在5 mm处折弯,放入患者结膜囊内5 min,用标尺测量滤纸的湿润长度。④实验室检查:包括红细胞沉降率、C反应蛋白、血清免疫球蛋白G(IgG),实验室检查于试验开始后0、3月诊查,共诊查2次。⑤安全性指标:血常规、尿常规、大便常规、肝肾功能、心电图。(以上检查指标除安全性指标每月检查一次,其余检查指标均在治疗前即0月,治疗3个月后各检查一次,共2次)
1.5疗效标准显效:主要临床症状消失,理化检查结果明显改善;有效:主要临床症状部分消失,理化检查结果有所改善;无效:主要症状及理化检查结果无改善[4]。
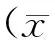
2 结果
2.1两组治疗前后的唾液流率对比治疗组和对照组治疗后唾液流率均有升高(p<0.05),且治疗组在治疗后提升明显优于对照组,与对照组治疗后比较差异有统计学意义(P<0.05)。见表1。

表1 2组治疗前后唾液流率对比 ±s)
2.2两组治疗前后红细胞沉降率、C反应蛋白和免疫球蛋白G治疗组和对照组在治疗后红细胞沉降率、C反应蛋白、免疫球蛋白G均较本组治疗前下降(p<0.05),且治疗组在治疗后提升明显优于对照组。治疗组与对照组治疗后比较差异有统计学意义(P<0.05)。见表2。

表2 2组红细胞沉降率、C反应蛋白和免疫球蛋白G对比
2.3疗效对比组疗效比较:治疗组32例,显效4例,有效23例,无效5例,总有效率84.2 %;对照组32例,显效1例,有效17例,无效14例,总有效率56.25%,组总有效率比较差异有统计学意义(P<0.05),治疗组疗效优于对照组。
2.4不良反应治疗过程中,对照组发现3例腹泻,对症处理后腹泻减轻,未影响治疗;治疗组患者未发现不良反应。
3 讨论
至今现代医学对干燥综合征的病因和发病机制尚无明确的阐释,大多学者认为是遗传、免疫、病毒感染、内分泌、性激素等多种因素的相互作用,直接或间接的参与了本病的发生和发展过程,但其确切病因尚不明确。目前西医缺少有效的治疗方法,其中以替代疗法为主要治疗手段,对于伴有多脏器损害的患者则以糖皮质激素或免疫抑制剂治疗,但治疗不良作用大,而且疗效往往不能令人满意。而新近的meta分析显示[5]:中医药治疗可以改善SS的临床症状,延缓其病情的发展,提高其生活质量,具有显著的优势。
干燥综合征属中医学“燥证”范畴,《素问玄机原病式》曰:‘诸涩枯涸,干劲皴揭,皆属于燥。”说明干燥综合症的基本病机是阴虚内燥。现代研究[6,7]干燥综合症患者虽然体内有大量腺体存在,但是唾液流率仍明显减低。故笔者认为除阴虚内燥,津液的生成不足外,津液的输布代谢失常也是其主要病因之一。《素问·经脉别论》曰:“饮入于胃,游溢精气,上输于脾,脾气散精,上归于肺,通调水道,下输膀肌,水精四布,五经并行。”说明津液的输布代谢过程与脾胃肺肾以及经脉息息相关。本研究中自拟的增液润燥汤重用南北沙参和天麦冬养阴润肺,益胃生津;并佐以知母清泻胃火;白术、白扁豆益气健脾,肺脾同治,使津液化生有源;桔梗、紫菀宣通肺气,开肺布津;制附子温肾化津,阳中求阴;桃仁、红花活血通络,畅通津道;甘草为使调和诸药。本方肺、脾、肾、经络同治,建立了“四位一体”的立体辨治法,使津液生成输布得以正常运行,口干、眼干症状得以缓解。
本研究表明:增液润燥汤不仅能对SS患者主观口干症状的VAS评分提高明显,而且对患者的唾液流量、降低红细胞沉降率、C反应蛋白和免疫球蛋白G等实验室客观指标也均有不同程度的改善,与单纯西药相比也具有明显优势,值得进一步研究。虽然个别患者的部分指标改善并不理想,但基于本研究的整体情况主要考虑可能是治疗疗程仅3个月,临床观察时间不足所致。
[1]Seror R, Ravaud P, Bowman S,J, et al. EULAB Sjögren’s Syndrome disease activity index: development of a consensus systemic disease activity index for primary Sjögren’s Syndrome[J].Ann Rheum Dis, 2010,69(6):1103-1109.
[2]Shiboski SC, Shiboski CH, Criswell LA, et al. American College of Rheumatology ClassificationCriteria for: A Data-Driven,Expert ConsensusApproach in the Sjögren’sInternational Collaborative Clinical Alliance Cohort[J].Arthritis Care &Research(Hoboken), 2012, 64: 475-487.
[3]王承德,沈不安,胡萌奇.实用中医风湿病学[M]. 2版.北京:人民卫生出版社,2009.
[4]中华人民共和国卫生部.中药新药临床研究指导原则:第2辑[S].北京:中华人民共和国卫生部,1995:188-191.
[5]马晴,薛鸾.中医药治疗干燥综合征临床疗效的文献Meta分析[J]. 现代中医西医结合杂志,2015,24(2):125-128.
[6]蒋明,David Yu,林孝义,等.中华风湿病学[M].北京:华夏出版社,2004.
[7]Fox PC, Speight PM. Current concepts of autoimmune exocrinopathy: immunologic mechanisms in the salivary pathology of Sjogren’s syndrome[J]. Crit Rev Oral Biol Med 1996;7:144-58.
The Clinical Observation of Zengye Runzao Decoction in the Treatment of Primary Sjogren's Syndrome for 32 Cases
LIU Ruilin1ZHOU Quan2LI Jigao3
(1. Graduate School, Henan University of Traditional Chinese Medicine, Henan, Zhengzhou 450000, China;2. The First Affiliated Hospital of Henan University of Traditional Chinese Medicine, Henan, Zhengzhou 450000, China)
ObjectiveTo observe the clinical effect of Zengye Runzao decoction in the treatment of primary Sjogren's syndrome. MethodsAccording to the random number table method, 64 cases of primary Sjogren's syndrome were randomly divided into treatment group and control group, with 32 cases in each group. The treatment group was given with Zengye Runzao decoction 1day/1 agent, 2 times a day by oral. The control group was given total T G P 0.6 g/ time, 3 times /d. The course of treatment of the two groups was 3 months. ResultsAfter 3 months of treatment, two groups of patients with the salivary secretory volume, erythrocyte sedimentation rate, C reactive protein, immunoglobulin IgG and the VAS score were significantly improved compared with before treatment (P<0.05). But the indexes of the treatment group improved significantly better than the control group (P < 0.05). Comparing with the control group, the curative effect in treatment group was better (P<0. 05). ConclusionZengye Runzao decoction in the treatment of primary Sjogren's syndrome has significant effect and high safety.
Primary Sjogren's syndrome; Zengye Runzao decoction; Therapy of traditional Chinese medicine; Clinical observation
河南省基础与前沿技术研究计划项目(No.132300410077)
1.河南中医学院研究生院(郑州 450000);2.河南中医学院第一附属医院(郑州 450000)
10.3969/j.issn.1003-8914.2016.16.021
1003-8914(2016)-16-2346-03
(本文校对:刘言言2015-06-08)
