可逆性后部白质脑病综合征1例报道
2016-08-30徐德友丁新生
高 欢,徐德友,叶 民,丁新生
可逆性后部白质脑病综合征1例报道
高欢,徐德友,叶民,丁新生
可逆性后部白质脑病综合征;临床特点;病例报道
可逆性后部白质脑病综合征(reversible posterior leukoencephalopathy syndrome,RPLS)是一种少见疾病,是近年来逐渐被认识的一组临床-脑影像学综合征,主要表现为大脑后部以白质为主的可逆性病变,尤其当发生在产科等非神经科时,临床易误诊甚至导致不良后果。现将我院收治的1例可逆性后部白质脑病综合征病人报道如下。
1 资 料
病人,女,26岁,已婚,因“孕40+6周,无产兆”于2014-12-04入我院妇产科待产,光学相干断层扫描(OCT)检查阴性,分别予普贝生及催产素引产未果,于2014-12-08在椎管内麻醉下行剖宫产术,产下一男婴,手术过程顺利。12月9日 07:30病人晨起时突发意识不清,四肢抽搐,口唇发青,吐少量白沫,无小便失禁,持续约1 min后缓解,醒后感头晕头痛及胸闷,恶心、呕吐白色泡沫样物,测血压140/80 mmHg,心率117次/min,产科医师考虑产后子痫不能排除,予以硫酸镁5 g静脉快速输注解痉。并请神经科会诊,专科查体未见明显阳性神经系统定位体征,建议查找抽搐原因,完善辅助检查,包括检查脑脊液(CSF)、脑电图(EEG)及头颅磁共振成像(MRI)+磁共振动脉血管造影(MRA)+磁共振静脉血管造影(MRV)。期间监测血压波动在98~182/59~96 mmHg之间。辅助检查:12月4日检查血常规、血生化正常;12月9日白细胞计数(WBC)17.12×109/L ,中性粒细胞(NEUT)14.63×109/L,中性粒细胞比率(NEUT%) 85.3%,淋巴细胞百分率 (LYMPH%) 9.0%;血气分析:pH 7.21,Na+148 mmol/L;尿常规:隐血(++),WBC 29个/μL,红细胞(RBC) 17个/μL;血生化:乳酸脱氢酶(LDH)580 U/L,肌酸激酶同工酶(CK-MB)42.6 U/L;肝肾功能、肌钙蛋白T均正常;凝血五项:纤维蛋白原(Fib)5.23 g/L,D-二聚体6.89 mg/L;头CT示:两侧顶叶稍低密度灶。12月10日,C反应蛋白(CRP)91.38 mg/L;血常规:WBC10.48×109/L,凝血五项:Fib 5.23 g/L,D-二聚体2.74 mg/L;血气检查正常。腰椎穿刺查CSF:压力182 mmH2O(1 mmH2O=0.009 8 kPa),脑脊液外观清亮,送常规、生化及细胞学检查基本正常。头部MRI示:两侧顶枕叶及基底节区异常信号,考虑脑缺血缺氧改变所致(见图1~图4);颅脑MRA及MRV未见异常。脑电图检查基本正常。12月12日,血生化:LDH 546 U/L,α-羟基丁酸脱氢酶(α-HBDH)239 U/L,尿酸(UREA)2.1 mmol/L;肌酸激酶(CK)、CK-MB、谷草转氨酶(AST)、电解质、肾激素、血常规正常;肾上腺CT未见异常。于2014-12-12以“可逆性后部脑白质综合征;剖宫产术后”转入神经内科。给予甲钴胺、神经节苷脂营养神经,醒脑静、奥拉西坦改善脑代谢,苯磺酸氨氯地平+厄贝沙坦氢氯噻嗪控制血压。于2014-12-24复查颅脑MRI检查基本正常,痊愈出院。
2 讨 论
1996年Hinchey等[1]报道了一组急性起病,以头痛、精神改变、癫痫发作、视力下降为临床表现,神经影像学表现为可逆性大脑后部(以顶枕叶为主)白质损害的病例,从而提出了RPLS 这一概念。在后续的许多研究中显示RPLS还常累及大脑后部白质以外的区域,也可以引起不可逆性神经功能损害。
文献报道引起RPLS的病因有很多。Hinchey等[1]认为常见病因有高血压脑病、子痫和应用免疫抑制药物,此外还有如急性间歇性卟啉病、低血容量、电解质紊乱、溶血性尿毒症、糖尿病肾病等[1-7]均可能引起RPLS。目前发病机制尚不清,有两种学说:血管痉挛学说[8]、高灌注学说[9]。 同时由于大脑后部白质内毛细血管较丰富,组织结构较疏松,细胞外液易潴留在白质,特别是分水岭区域[10],而且大脑后部血管的交感神经活性较大脑前部低,导致在血流动力学改变时,保护性的血管收缩功能丧失,局部血管内压力升高,血管内液体外渗进入脑组织[11]。因此,血管源性水肿为主的RPLS更易在大脑后部白质形成。本例病人急性起病,同时发现产后血压升高(最高收缩压>180 mmHg),病前无高血压病史,辅助检查排除了多种继发性高血压,推测其高血压与围产期焦虑紧张、产后血容量及激素水平的突然变化有关,最终通过上述机制导致发病。
PRLS临床主要表现为头痛、视觉障碍、意识改变、癫痫发作等,局灶性神经功能缺损少见。影像学表现为双侧大脑后部广泛性白质异常,如顶、枕、颞叶,也可累及脑干、小脑、丘脑及其他部位。临床及影像学表现可逆。MRI是首选的检查方法,常表现为T1等信号或低信号,T2高信号,尤其是磁共振弥散加权成像(DWI)低信号或等信号,而ADC高信号,即出现脑部血管源性水肿的典型表现。同时MRI可动态观察病变的发展过程及判断预后。本例病人为青年女性,表现为产后第2天癫痫发作、血压升高、头痛,查体未见阳性神经定位体征,颅脑MRI提示两侧顶枕叶及基底节区等脑区血管源性水肿的异常信号,辅助检查排除中枢神经系统感染、颅内静脉窦血栓形成、急性脑梗死等疾病,故诊断明确。该病人经积极治疗后复查颅脑MRI病灶消失,预后良好。
RPLS在临床工作中非常容易误诊,主要与临床医生对此病认识不足有关。及时诊断与治疗,病人可完全恢复,预后较好;延误治疗可能导致神经系统不可逆的损害。提醒非神经科的临床医生提高对RPLS的认识,避免误诊。
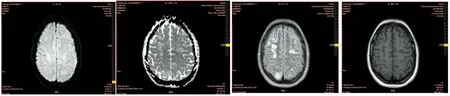
图1DWI等信号图2ADC值升高图3FLAIR高信号图4T1等信号
[1]Hinchey J,Chaves C,Appignani B,et al.A reversible posterior leukoen-cephalopathy syndrome[J].N Engl J Med,1996,334:494-500.
[2]Kwon S,Koo J,Lee S.Clinical spectrum of reversible posterior leukoen-cephalopathy syndrome[J].Pediatr Neurol,2001,24:361-364.
[3]Ahn KJ,You WJ,Jeong SL,et al.A typical manifestations of reversible posterior leukoencephalopathy syndrome:findings on diffusion imaging and ADC mapping[J].Neuroradiology,2004,46:978-983.
[4]Kahana A,Rowley HA,Weinstein JM.Cortical Blindness: clinical and radiologic findings in reversible posterior leukoencephalopathy syndrome[J].Ophthalmology,2005,112:7-11.
[5]张慧,王得新,赵伟.可逆性后部白质脑病综合征一例报告[J].中华神经科杂志,2005,38(9):600.
[6]高筱雅,李玲,黄如训,等.可逆性大脑后部白质脑病综合征[J].中国神经精神疾病杂志,2004,30(6):478-480.
[7]Aneesh B.Postpartum angiopathy with reversible posterior leukoen cephalopathy[J].Arch Neurol,2004,61:411-416.
[8]Wartenberg KE,Parra A.CT and CT-perfusion findings of reversible leukoencephalopathy during triple-H therapy for symptomatic subarachnoid hemorrhage-related vasospasm[J].J Neuroimaging,2006,16:170.
[9]Moawad FJ,Hartzell JD,Biega TJ.Transient blindness due to posterior reversible encephalopathy syndrome following ephedra overdose[J].South Med J,2006,99:511.
[10]Banerjee AK.Posterior leukoencephalopathy syndrome [J].Postgraduate Medical Journal,2001,77:551.
[11]Port JD,Beauchamp NJ.Reversible intracerebral pathologic entities mediated by vascular autoregulatory dysfunction[J].Radiographics,1998,18:353-367.
(本文编辑郭怀印)
南京医科大学附属明基医院(南京 210019),E-mail:ahmugao@126.com
R741R259
Bdoi:10.3969/j.issn.1672-1349.2016.14.046
1672-1349(2016)14-1695-02
2016-02-10)
