宫腔镜辅助冷刀锥切术与传统冷刀锥切术治疗子宫颈上皮内瘤变III期的临床疗效比较
2016-06-21董华娟白凤琴
董华娟,邱 莉,白凤琴
(四川省自贡市第四人民医院妇产科,四川 自贡 643000)
宫腔镜辅助冷刀锥切术与传统冷刀锥切术治疗子宫颈上皮内瘤变III期的临床疗效比较
董华娟,邱 莉,白凤琴
(四川省自贡市第四人民医院妇产科,四川 自贡 643000)
近20年来,由于薄层液基细胞学技术、TBS报告系统及杂交捕获人乳头瘤病毒(human papillomavirus,HPV)等先进方法的引入,使子宫颈上皮内瘤病变(cervical intraepithelial neoplasia,CIN)的诊断水平有了很大提高,早期诊断、早期治疗是阻断其发展为子宫颈浸润癌的可靠方法。目前仍以传统的宫颈冷刀锥切术(cold knife conization,CKC)为临床诊治CIN的规范化术式[1]。随着病例的逐渐增多及对多种手术治疗方式的大量随机对照研究,冷刀锥切术在病理诊断方面的优越性使其在临床上成为经典术式[2,3],但其术中出血多、止血较困难、手术时间长等问题需待改进。我科采用宫腔镜辅助冷刀锥切术治疗CIN III,取得满意的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料 选取2014年1~12月在我科经“三阶梯”诊断原则[4],即依次进行宫颈薄层液基细胞学检查(TCT)、阴道镜检查、组织病理学检查(宫颈活检)确诊为CINⅢ的患者120例,年龄23~43岁[(31.5±3.2)岁],其中尚未生育32例,已生育88例。120例CKC术后最终病理结果中为CINⅠ的有9例,CINⅡ的有25例,维持原诊断CINⅢ的有68例,CINⅢ累及腺体的有14例,浸润癌的有4例。按照CKC术中是否采用宫腔镜辅助电凝止血分为观察组和对照组各60例,两组患者在年龄、孕产次、宫颈直径、未生育例数等方面比较,差异均无统计学意义(P> 0.05),具有可比性,见表1。
1.2 方法 本研究采用日本奥林巴斯公司(型号OTV-55)连续灌流式宫腔电切镜,设置电凝电极功率30~40 W。5%葡萄糖注射液或20%甘露醇做灌流液。两组患者均在月经干净后3~7天手术。患者排空膀胱,取膀胱截石位,全身麻醉成功后常规消毒铺巾,导尿,5%冰醋酸涂擦宫颈,拟定切除范围,在醋白区外5 mm以上的组织处用普通手术刀环形切下锥形宫颈组织,锥高为20~30 mm,切除组织标记12点处丝线定位,同时注意观察病灶切缘及锥顶有无残留,送病理检查。观察组在切除宫颈组织后用5%葡萄糖注射液或20%甘露醇(糖尿病患者)做灌流液,放置宫腔电切镜观察创面情况,滚球电极电凝止血宫颈锥切创面,至创面呈淡黄色且无炭化现象,检查创面无活动性出血后予碘伏纱布两张阴道填塞并于术后24小时取出;对照组在切除宫颈组织后创面用2-0可吸收线行Sturmdorf缝合法缝合,观察创面无活动性出血后予碘伏纱布两张填塞并于术后24小时取出。两组患者术后均预防性使用抗生素3~5天。

表1 两组患者一般资料比较
1.3 观察指标及随访 观察两组患者的手术时间、术中出血量、术后出血率,术后3、6、12月各复查一次,行妇科检查、液基薄层细胞检测(TCT)、HPV检查,观察术后高危型HPV转阴率。
1.4 统计学方法 采用SPSS 19.0统计软件对数据进行统计分析。计量资料以均数±标准差表示,组间比较用t检验;计数资料以率表示,采用χ2检验。P< 0.05为差异有统计学意义。
2 结果
2.1 两组手术情况的比较 观察组手术时间及术中出血量均明显低于对照组,差异有统计学意义(P< 0.05)。术后2周观察组有2例患者出现少许阴道出血,出血量10~20 ml,阴道填塞纱布后满意止血;对照组有9例患者出现不同程度的阴道流血,其中2例出血量在10~20 ml,7例出血量在20~50 ml,均以阴道填塞纱布止血成功。观察组术后出血率明显低于观察组,差异有统计学意义(P< 0.05),见表2。

表2 两组手术时间、术中出血量及术后出血率比较
2.2 两组术后高危型HPV转阴率的比较 观察组术前高危型HPV 58例阳性患者中HPV16型21例,HPV18型3例,HPV31型7例,HPV33型12例,HPV52型16例,HPV58型21例,单一感染43例,单一感染率74.1%(43/58),多重感染15例,多重感染率25.9%(15/58);对照组高危型HPV 56例阳性中HPV16型22例,HPV18型3例,HPV31型6例,HPV33型10例,HPV52型18例,HPV58型18例,单一感染44例,单一感染率78.6%(44/56),多重感染12例,多重感染率21.4%(12/56)。两组术后3月、6月HPV转阴率比较差异无统计学意义(P> 0.05),观察组术后12月HPV转阴率明显高于对照组,差异有统计学意义(P< 0.05)。见表3。
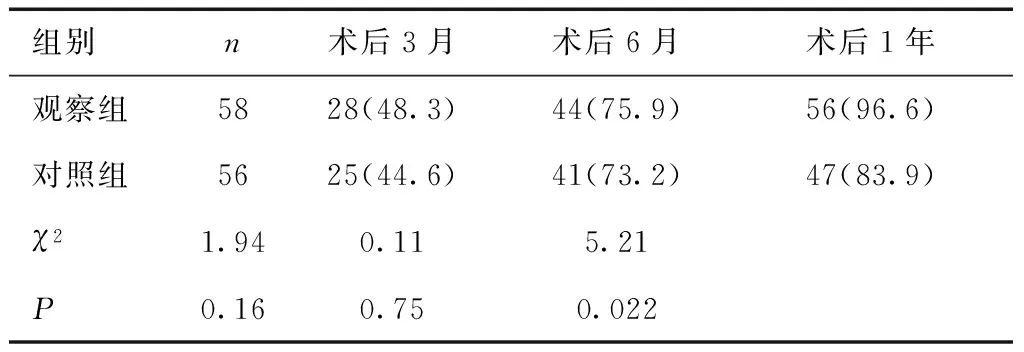
表3 两组术后高危型HPV转阴情况比较 [n(%)]
3 讨论
CIN是宫颈癌的癌前病变,其发展有3种倾向,即进展为高级别病变,转归为低级别病变以及持续该级别病变,其级别的不同进展和转归存在差异[5]。现有的CIN治疗方法包括局部消融或切除治疗,消融治疗破坏宫颈组织,而手术则可提供组织学标本以评估切缘状态及排除浸润癌。大多数研究表明手术治疗有效率约为90%[6]。
宫颈锥切术是诊断的金标准,也是CINⅢ的初选治疗方法,切除的范围应足够,且切缘无残留病变。CINⅢ患者在进行手术后都有复发可能,所以在手术后必须严密的进行随访。若病变复发,则宜行全子宫切除术[7]。CINⅢ行宫颈锥切术是为基本治疗,对于年轻者及/或要求保留生育功能者尤为适合,而宫颈锥切无论是诊断性还是治疗性均以冷刀锥切为优,高频电流技术(LEEP)其次[8]。李艳梅等[9]对10年间宫颈上皮内瘤变手术患者临床资料分析得出结论:CIN患者逐年增多,总体呈上升趋势,未生育的年轻患者逐渐增多,HR-HPV感染与CIN密切相关,冷刀锥切术为CINⅡ及以上患者的首选治疗方法。CKC能够提供足够的、完整的手术标本,可较为充分地了解病理分级。病变范围及程度,既可充分地去除病灶、达到满意地治疗宫颈病变的目的,同时又保留生育功能。有较多文献比较了CKC及LEEP治疗CIN的临床疗效,LEEP组在手术时间、术中出血量、切口愈合时间、并发症发生率均较CKC组降低,而CKC组切缘阳性率、术后复发率、高危HPV感染率均较LEEP组减少[10]。CKC可以切除足够的宫颈组织,相对于LEEP而言,对组织无热损伤,对术后组织病理学诊断的影响较小,但缺点包括费时、术中出血量多、易感染及手术并发症如宫颈狭窄、黏连、宫颈功能不全及早产较多等[11]。我们希望寻求一种方法既可以保留CKC的优势,又可以尽量避免其缺点。李晶华等[12]曾报道了宫腔镜电凝辅助宫颈冷刀锥切术在治疗CINIII时具有出血少,手术时间短的优点,为此次临床对比研究提供了思路,且此次研究结果与文献报道相符,与传统的宫颈冷刀锥切术对比,宫腔镜辅助下的宫颈冷刀锥切术治疗CINIII止血效果确切,可明显缩短手术时间、减少术中出血量、降低术后出血率。于文等[13]对130例CIN患者应用宫腔镜电凝辅助宫颈冷刀锥切术也得出了相似的结论。因电凝处为宫颈锥切创面,而非电凝切除送病检的宫颈组织,故宫腔镜电凝对最后病理结果无影响。
HPV具有将正常细胞永生化的能力以及高度的种属性,而这种永生可能是细胞恶变的前奏。目前发现约有30余种高危型HPV与宫颈病变有关,即使HPV感染后可能表现为无临床症状或呈亚临床感染状态,若长期不予重视,最终仍会导致严重的后果。刘玉萍[14]等总结了成都地区HPV感染分布特点,感染率高,感染主要亚型为52、58、16型,以单一感染为主。王甲甲[15]等研究结果发现,87.0%的宫颈癌患者 HPV 检测均为阳性。大量研究表明高危型HPV持续感染与宫颈癌及其癌前病变密切相关,是宫颈癌发生发展中的最重要致病因素[16]。已有大量研究证实,术后高危型HPV持续阳性的CIN患者锥切术后残留或复发CIN病变的风险性增高。近年来,高危型HPV DNA检测作为一种新方法用于CIN锥切术后的随访,90%以上的高级别病变伴有高危型HPV感染,锥切可能切除 CIN 病灶而治愈 CIN,但却不能因为切除所有感染的上皮而消灭高危型HPV[17]。朱鹃[18]等研究指出:在LEEP与CKC术后随访患者中,HPV转阴的患者,即使切缘阳性也有病变消失者;高危型HPV持续阳性者,切缘阴性也有病变持续或复发,术后高危型HPV可以作为CIN残留/复发的预测指标。
本研究发现,传统CKC组与宫腔镜辅助下的CKC组对比,高危型HPV术后3月、6月的转阴率均无明显差异,但术后1年二者的差异即有显现,与文献报道相符。其原理可能与宫腔镜下电凝破坏基底层组织,使HPV失去作用的靶器官有关,即促进HPV转阴,降低了术后的再次感染,减少了宫颈病变的复发[13]。但由于此次研究的随访时间均为参考其他文献,以及研究期限所限,未能对术后9月、18月、24月等时间点进行对比研究,故我们还将在今后的进一步研究中加入多个随访时间点,甚至在HPV分型的统计上细化随访内容。
综上所述,与传统的宫颈冷刀锥切术相比,宫腔镜辅助下的宫颈冷刀锥切术治疗CINIII止血效果确切,可明显缩短手术时间、减少术中出血量、降低术后出血率、提高高危型HPV转阴率,有临床应用价值。
[1] 冯力民,史小雨,李晶华.宫颈锥切除术及其相关问题[J/CD].中华妇幼临床医学杂志:电子版,2015,11(5):553-558.
[2] Shin JW,Rho HS,Park CY.Factors influencing the choice between cold knife conization and loop electrosurgical excisional procedure for the treatment of cervical intraepithelial neoplasia[J].J Obstet Gynaecol Res,2009,35 (1):126-130.
[3] Kocken M,Helmerhorst TJ,Berkhof J,et al.Risk of recurrent high-grade cervical intraepithelial neoplasia after successful treatment:a long-term multi-cohort study[J].Lancet Oncol,2011,12(5):441-450.
[4] 沈铿,郎景和.妇科肿瘤临床决策[M].北京:人民卫生出版社,2007:53.
[5] 吴令英,安菊生.宫颈上皮内瘤变的诊治[J].实用妇产科杂志,2013,29(3):170-172.
[6] 斯科吉.陈春玲译.威廉姆斯妇科学[M].北京:科学出版社,2011:637.
[7] 陈玉梅,金黎,陈惠琴.不同宫颈锥切方法治疗宫颈上皮内瘤变Ⅲ级的临床疗效评价[J].当代医学,2012,18(19):102-104.
[8] 刘新民,万小平,邹淑花.妇产科手术难点与技巧图解[M].北京:人民卫生出版社,2011:140.
[9] 李艳梅,王福玲,刘金利,等.10年间宫颈上皮内瘤变手术患者临床资料分析[J].国际生殖健康/计划生育杂志,2015,34(5):391-394.
[10] 杨佩贤.两种宫颈锥切方法治疗宫颈上皮内瘤变的临床疗效比较[J].广州医科大学学报,2015,43(4):73-75.
[11]Zeng SY,Liang MR,Li LY.Comparison of the efficacy and complications of different surgical methods for cervical intraepithelial neoplasia[J].Eur J Gynaecol Oncol,2012,33(3):257-260.
[12]李晶华,冯力民,吴玉梅,等.宫腔镜电凝辅助宫颈冷刀锥切术在CINIII的临床观察[J].癌症进展,2011,9(4):428-432.
[13]于文,冯力民,赵卫红.宫腔镜电凝辅助宫颈冷刀锥切术诊治CIN130例临床分析[J].中国妇产科临床杂志,2015,16(1):11-14.
[14]刘玉萍,沈太敏,帅平,等.成都市健康体检妇女人乳头状瘤病毒感染及基因亚型分析[J].实用医院临床杂志,2015,12(6):52-54.
[15]王甲甲,王智斌,黄文芳.细胞毒 T 淋巴细胞相关抗原4基因多态性与宫颈癌的相关性研究[J].实用医院临床杂志,2015,12(5):77-80.
[16]牟玲,胡娅,兰英,等.人乳头瘤病毒感染与宫颈上皮内瘤变疾病进展的相关性研究[J].重庆医学,2014,43(29):3895-3896,3900.
[17]周萍,王沂峰.宫颈上皮内瘤变锥切术后残留或复发相关因素Meta分析[J].中国实用妇科与产科杂志,2014,30(7):546-552.
[18]朱鹃,卞美璐,孙霭萍,等.宫颈锥切术在子宫颈病变诊治中的应用[J].中日友好医院学报,2011,25(2):67-70.
Comparison of clinical efficiency between hysteroscopic assisted cold knife conization and traditional cold knife conization in the treatment of CINⅢ
DONG Hua-juan,QIU Li,BAI Feng-qin
(Department of Obstetrics and Gynecology,Zigong Forth People’s Hospital,Zigong 643000,China)
Objective To compare the efficacy and feasibility between hysteroscopic cold knife conization and traditional cold knife conization in the treatment of CINⅢ.Methods One hundred and twenty hospitalized patients with CINⅢ at our department from January 2014 to December 2014 were divided into observation or control group,60 in each group.The observation group was treated with hysteroscopic assisted cervical cold knife conization while the control group was treated with traditional cervical cold knife conization.Operative time,blood loss,postoperative bleeding and postoperative high-risk HPV negative rate were compared between the two groups.Results The mean operating time,average blood loss,postoperative bleeding rate in the observation group were all significantly lower than that in the control group (P <0.05).The differences in HPV negative rate after 3 and 6 months of operation were not statistically significant (P> 0.05).However,high-risk HPV negative rate in the observation group was higher than that in the control group after one year of operation (P< 0.05).Conclusion Compared to the traditional cervix cold knife conization,hysteroscopic assisted cold knife conization can make the exact hemostasis during the operation,significantly shorten the operation time,reduce the blood loss,reduced the postoperative bleeding rate and improve the high-risk HPV negative rate.
Cervical intraepithelial neoplasia III; Cold knife conization; Hysteroscopy
2016-04-30;
2016-05-18)
