椎体成形术骨水泥弥散情况对再发骨折的影响*
2016-06-15钟远鸣苏之盟覃海飚张家立李智斐宋泉生王晓琥唐福波苏正义
钟远鸣,苏之盟,覃海飚,张家立,李智斐,宋泉生,王晓琥,唐福波,李 兵,苏正义
(1.广西中医药大学第一附属医院骨科,南宁 530023;2.广西中医药大学研究生学院,南宁 530001)
椎体成形术骨水泥弥散情况对再发骨折的影响*
钟远鸣1,苏之盟2△,覃海飚1,张家立1,李智斐1,宋泉生1,王晓琥1,唐福波1,李兵2,苏正义2
(1.广西中医药大学第一附属医院骨科,南宁 530023;2.广西中医药大学研究生学院,南宁 530001)
[摘要]目的探讨经皮椎体成形术(PVP)骨水泥在骨折椎体内的弥散情况及其对再发骨折的影响。 方法回顾性分析2012年1月至2014年3月因胸腰椎骨质疏松性椎体压缩骨折(OVCF)行PVP治疗并且随访资料完整患者276例,根据术后复查的X线和CT判断骨水泥在骨折椎体内的弥散情况,将患者分为骨水泥弥散充分组(A组)100例,骨水泥弥散不佳组(B组)176例。记录患者术前、术后3 d和终末随访的视觉模拟评分(VAS)及强化椎体后凸Cobb角。结果276例患者均获随访,无严重并发症发生。两组终末随访时Cobb角、VAS比较,差异均有统计学意义(P<0.05);两组术前、术后3 d的Cobb角及VAS比较,差异均无统计学意义(P>0.05)。两组再发骨折率分别为7.00%和15.34%,两组比较差异有统计学意义(P<0.05)。结论PVP是治疗OVCF的有效方法,当骨密度相近时,骨水泥弥散不佳可能是术后继发进展性后凸畸形和再发骨折的危险因素。
[关键词]椎体成形术;骨水泥弥散;骨质疏松性椎体压缩骨折;再发骨折
经皮椎体成形术(percutaneous vertebroplasty,PVP)已广泛用于治疗骨质疏松性椎体压缩骨折(osteoporotic vertebral compression fractures,OVCF)、脊柱肿瘤等疾病,它既能有效缓解疼痛、恢复椎体高度、改善患者的功能障碍和生活质量,又可提高受累椎体稳定性,临床疗效显著[1-2]。近年来,有学者将PVP用于治疗椎体爆裂骨折和Kümmell病,也发挥了可靠的止痛效果[3-4]。但是,有关PVP术后再发骨折的文献报道也在增多,主要包括原手术椎体的再发骨折和非手术椎体的新发骨折,究其原因复杂多样,既有患者自身的原因,也有与手术相关的因素。Kaufmann等[5]认为在PVP术中注入适量骨水泥可稳定和强化骨折椎体,有助于恢复其应有刚度和力学支撑。因此,骨水泥在骨折椎体内的弥散情况与强化椎体的强度、刚度和力学支撑均衡性密切相关。Tanigawa等[6]根据骨水泥在强化椎体内的弥散情况将其分为团块状分布组和海绵状分布组,术后随访发现前者的新发椎体骨折率高于后者。因此,骨水泥在强化椎体内的弥散情况可能与PVP术后再发骨折存在相关性,现就PVP骨水泥在骨折椎体内的弥散情况对再发骨折的影响,报道如下。
1资料与方法
1.1一般资料收集2012年1月至2014年3月因胸腰椎OVCF在广西中医药大学第一附属医院骨一科接受PVP治疗的患者,由2位副主任医师根据术后3 d复查的X线和CT判定骨水泥的弥散情况并筛选符合纳入标准的病例。纳入标准:(1)胸腰椎OVCF接受PVP治疗的患者;(2)随访时间大于或等于6个月的患者;(3)术前及术后影像学资料完整的患者;(4)有可靠的联系方式、配合随访及复诊的患者。排除标准:(1)非胸腰椎OVCF接受PVP治疗的患者;(2)因Kümmell病、脊柱肿瘤等疾病接受PVP治疗的患者;(3)PVP联合椎弓根螺钉内固定术的患者;(4)无法配合完成随访及复诊者;(5)随访时间小于6个月的患者;(6)终末随访时合并精神疾病者和已死亡者。最终纳入患者276例,其中男55例,女221例;年龄54~105岁,平均(74.54±8.69)岁;病程2 h至2个月,平均12.15 d,原发和再发骨折的椎体均为胸腰椎。再发骨折椎体总数46个(胸椎20个,腰椎26个),再发单节骨折25例(25个椎体)、再发两节骨折6例(12个椎体)、再发三节骨折3例(9个椎体);再发骨折的椎体为T5~L4,其中T5、T6、T7各1例,T8和T9各2例,T103例,T11和T12各5例,L110例,L29例,L35例,L42例;随访时间6~32个月,平均(16.86±6.38)个月。全部患者术前均行X线、CT、定量CT(QCT)和MRI检查,根据术后3 d复查的X线和CT判断骨水泥在强化椎体内的弥散情况,将纳入患者分为骨水泥弥散充分组(A组)100例,骨水泥弥散不佳组(B组)176例;两组患者的基线特征比较差异均无统计学意义(P>0.05),见表1。
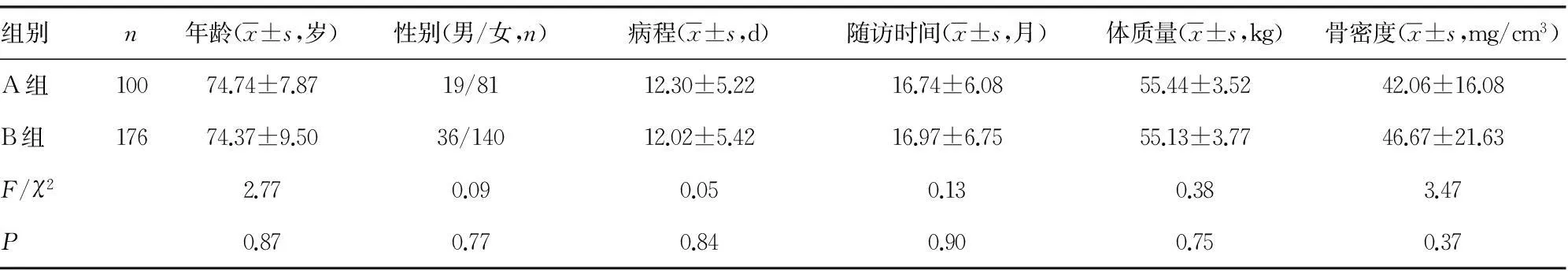
表1 两组患者基线特征比较
1.2方法
1.2.1治疗方法全部手术均采用俯卧过伸位,以C臂机透视定位并标记骨折椎体两侧椎弓根在体表的投影位置,术区消毒铺巾和局部浸润麻醉,在动态透视下将带芯穿刺针针尖钻至骨折椎体的后缘时抽出针芯,沿着导针按序置入扩张套管和工作套管,再将实心钻放入工作套管内,待实心钻钻头尖端距离骨折椎体前缘皮质骨约1 cm时逐渐拔出实心钻。调配好适量骨水泥,并将其注入骨水泥推杆内,待骨水泥呈浆糊样拉丝状时,在动态透视下将骨水泥注入骨折椎体内,期间注意掌控好推力大小、推注连续性、骨水泥注入量和退杆速度,确保骨水泥在骨折椎体内较好弥散、填充和分布,减少或避免骨水泥渗漏的发生。
1.2.2术后处理术后第1天鼓励患者下床活动;术后3 d常规复查手术节段的X线正侧位片和三维CT,了解骨水泥在强化椎体内的弥散、填充、分布和渗漏情况;术后第3、6、12个月定期门诊复诊,术后3个月内佩戴腰围保护,并指导患者行腰背肌功能锻炼;术后6个月坚持抗骨质疏松治疗,待复查QCT值较术前提高后可逐步减少或停止抗骨质疏松用药。日常生活上,鼓励患者参加户外活动、多晒太阳,促进体内钙磷吸收和减少骨量丢失,抑制骨质疏松进展,并嘱其均衡膳食、增加含钙丰富食物的摄入,避免菠菜、铁剂等与钙片同服。
1.2.3观察指标统计纳入患者的年龄,性别,病程,随访时间,体质量,腰椎QCT值,术前、术后3 d和终末随访的视觉模拟评分(visual analogue scale,VAS)和强化椎体后凸Cobb角,再发骨折椎体的节段及数量;收集术前及术后的X线、CT、QCT和MRI等影像学资料。
1.2.4骨水泥弥散情况判定标准本研究根据患者术后3 d复查的X线正侧位片和三维CT判定骨水泥的弥散情况:若骨水泥充分弥散于强化椎体的上下终板之间并且骨水泥弥散超过椎体中线,则定义为骨水泥弥散充分;若骨水泥仅弥散于一侧终板并且骨水泥弥散未能超过椎体中线,则定义为骨水泥弥散不佳;若骨水泥虽只弥散于一侧终板,但骨水泥分布超过了椎体中线,则定义为骨水泥弥散一般。
1.2.5临床疗效评估标准采用VAS和强化椎体后凸Cobb角对患者术前、术后3 d和终末随访的状态进行疗效评估。终末随访与术后3 d的后凸Cobb角之差定义为后凸纠正丢失量,术前与终末随访的VAS之差定义为VAS改善程度。
2结果
2.1两组患者再发骨折情况比较终末随访时,A、B两组再发骨折分别为7例(7.00%)和27例(15.34%),两组比较差异有统计学意义(χ2=4.11,P=0.04)。再发骨折时间为术后1~18个月,多见于术后9个月内,A、B两组再发骨折时间分别为(11.44±3.70)个月和(8.60±4.66)个月,两组比较差异有统计学意义(F=3.56,P=0.02)。
2.2两组患者Cobb角和VAS结果比较两组患者术前、术后3 d的Cobb角比较,差异均无统计学意义(P>0.05);A、B组间终末的Cobb角比较(8.73±1.16vs.11.19±0.41),差异有统计学意义(F=21.18,P=0.00);终末后凸纠正丢失量A组小于B组(1.19±0.47vs.3.61±0.55),差异有统计学意义(F=0.24,P=0.00)。两组间术前、术后3 d的VAS比较,差异均无统计学意义(P>0.05);两组间终末的VAS比较(0.94±0.32vs.1.48±0.44),差异有统计学意义(F=2.27,P=0.01);终末的VAS改善程度A组大于B组(6.70±0.44vs.5.27±0.49),差异有统计学意义(F=0.57,P=0.02)。两组患者Cobb角和VAS结果比较,见表2。
2.3典型病例病例1,女,71岁,QCT 55 mg/cm3,术后复查DR和CT,可见骨水泥充分弥散于强化椎体的上下终板之间,且骨水泥弥散超过椎体中线,骨水泥在骨折椎体(L3)内弥散充分,见图1;病例2,女,65岁,QCT 43.8 mg/cm3,术后复查DR和CT,可见骨水泥主要弥散于一侧终板,但骨水泥分布超过了椎体中线,骨水泥在骨折椎体(L3)内弥散一般,见图2;病例3,女,78岁,QCT 50 mg/cm3,术后复查DR和CT,可见骨水泥弥散于一侧终板,且骨水泥分布未超过椎体中线,骨水泥在骨折椎体(L3)内弥散不佳,见图3。

表2 两组患者Cobb角及VAS评分结果比较
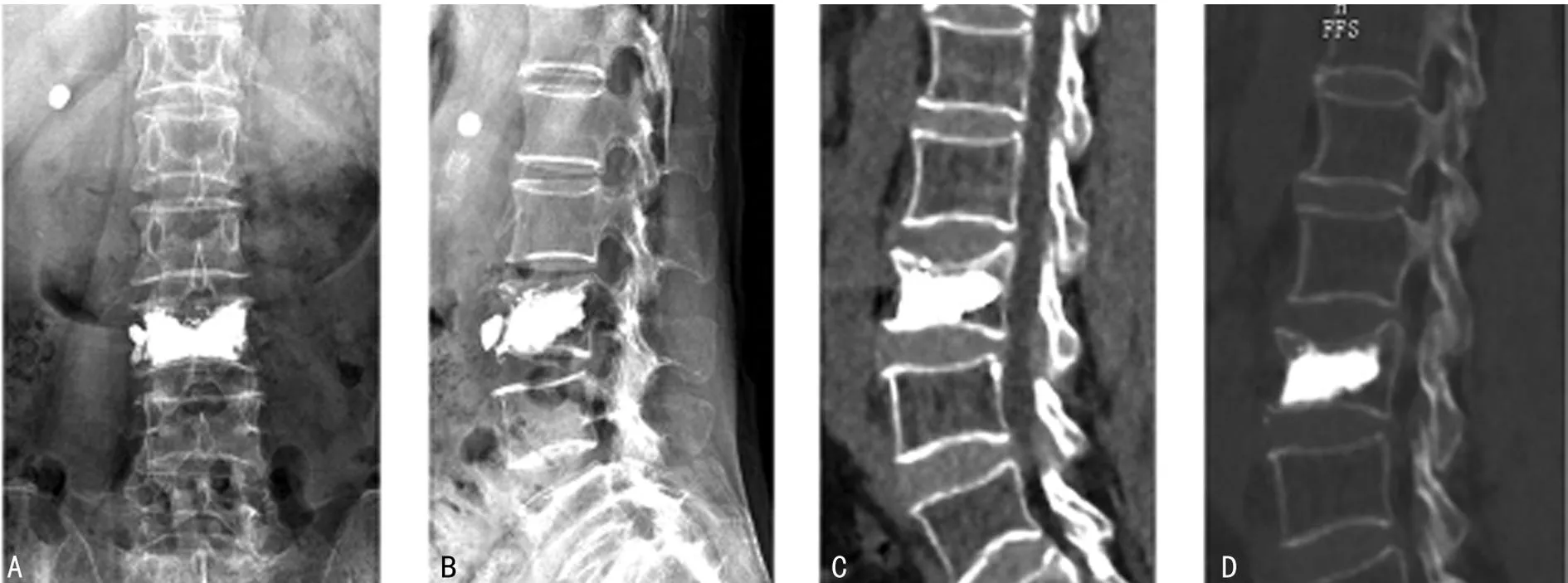
A:DR正位图;B:DR侧位图;C、D:CT矢状位图。
图1病例1 PVP术后复查
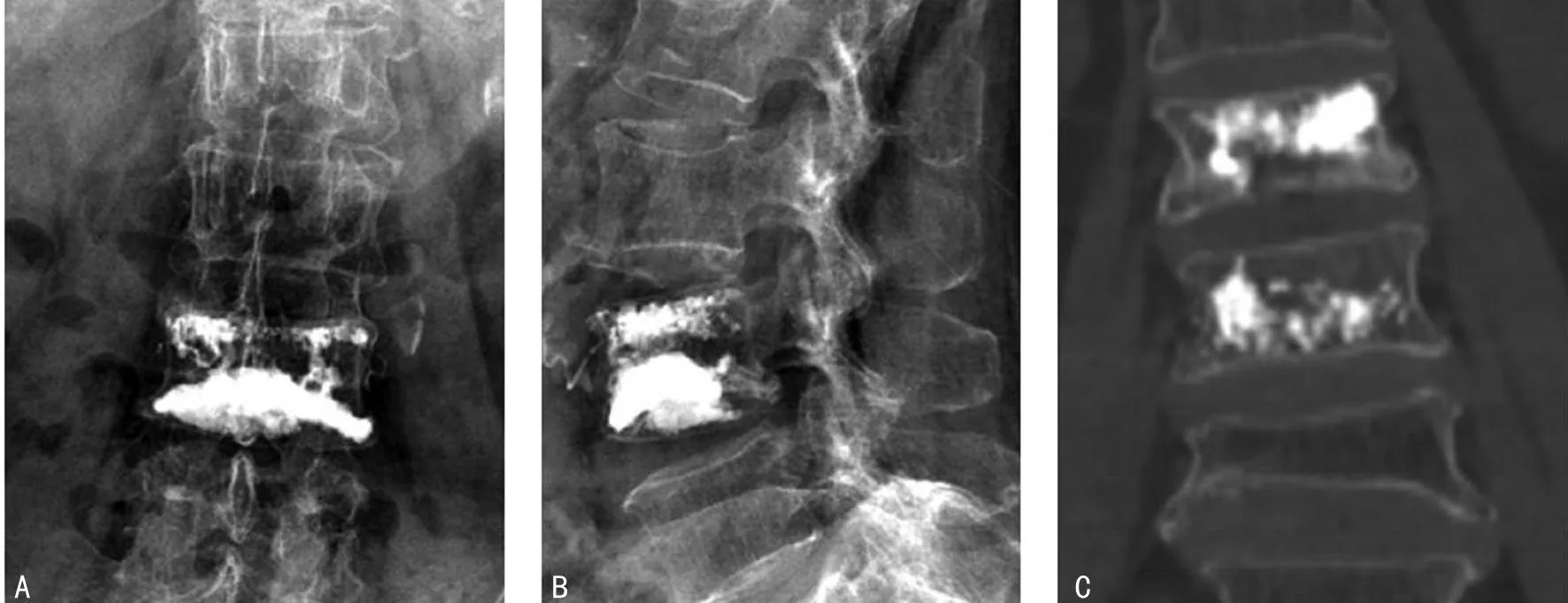
A:DR正位图;B:DR侧位图;C:CT冠状位图。
图2病例2 PVP术后复查
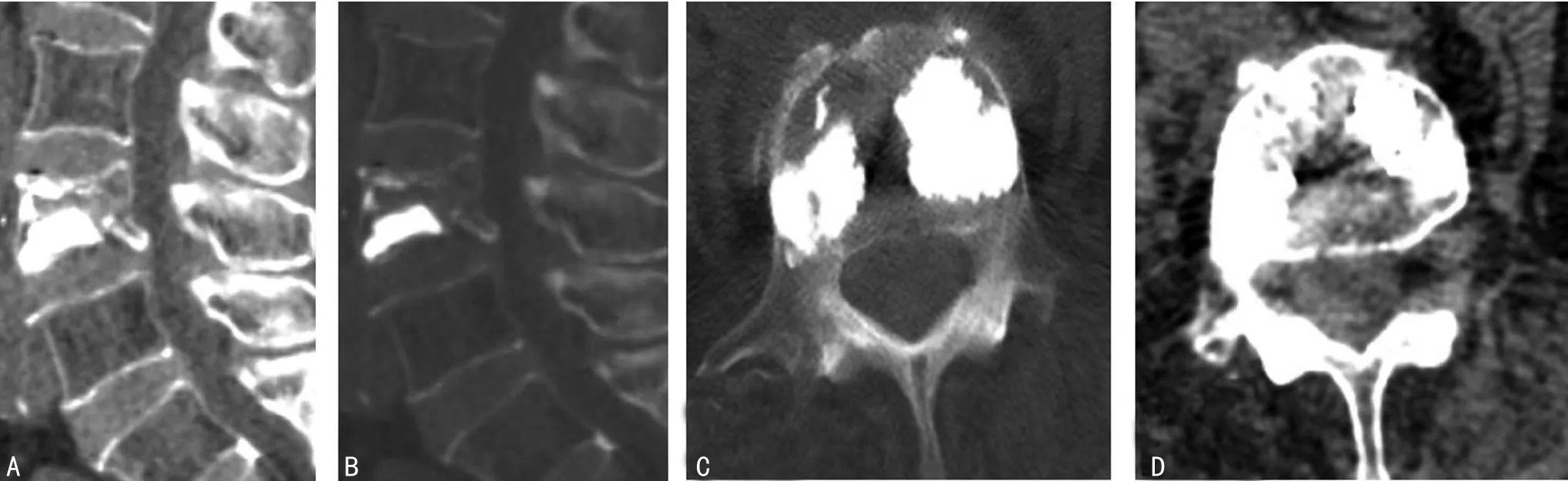
A、B:CT矢状位图;C、D:CT轴位图。
图3病例3 PVP术后复查
3讨论
3.1OVCF致痛原因和PVP止痛机制椎体骨小梁的微骨折激惹末梢神经,以及椎体骨折后脊柱失稳继发的胸腰背部筋膜损伤是OVCF致痛的两大原因[7-8]。而关于PVP的止痛机制,主要有以下3点[7,9]:(1)骨折椎体的稳定重建和力学强度恢复;(2)骨水泥聚合产热导致疼痛感受器和神经组织坏死;(3)骨水泥聚集产毒致使神经末梢坏死。本研究发现,患者术后3 d和终末随访的VAS均低于术前,其原因可能是骨水泥能对骨折椎体断裂的骨小梁起固定作用,提升了椎体稳定性,减少了骨折端微动及其对神经末梢的刺激。因此,PVP是解决OVCF疼痛的可靠方法。
3.2影响骨水泥弥散的因素PVP术中骨水泥填充以小腔隙填充为主、弥散方式多呈均匀弥散;而穿刺管道位置、椎体骨质疏松程度和骨折线情况[10],椎体压缩塌陷程度、骨水泥的性状、骨折至手术的时间长短、穿刺针的角度和深度、手术方式(PVP与PKP、单侧穿刺与双侧穿刺)等均是影响骨水泥弥散的因素。因此,术前应明确椎体骨折线的分布位置和走向、为术中穿刺针的准确刺入提供参考,术中采用双侧置管注射骨水泥、确保骨水泥能够在骨折椎体内均匀弥散和充分填充,确诊后应尽早手术治疗、避免骨折椎体进一步压缩和塌陷。本研究也发现骨水泥弥散充分的患者骨密度略低于骨水泥弥散不佳的患者,但二者比较差异无统计学意义(42.06±16.08vs.46.67±21.63,P=0.37)。总之,影响骨水泥弥散、填充和分布的因素很多,不同学者所持观点也不一致。
3.3骨水泥弥散与再发骨折的关系目前,不同学者报道的PVP术后再发骨折率和再发骨折时间参差不齐。江晓兵等[10]认为骨水泥弥散不佳、其强化效果不足,术后可发生进展性后凸畸形和未强化区域的继发性塌陷。国外研究发现,PVP术中骨水泥同时接触上下终板可使手术椎体强度增加11倍,而骨水泥只接触一侧终板仅能提高2倍的强度,而未被骨水泥填充的部分则容易再发骨折,并认为骨水泥在椎体上下终板之间充分弥散,有利于防止远期再发骨折或塌陷[11]。Liebschner等[12]研究表明椎体单侧承重会引起脊柱不稳,单侧灌注骨水泥可出现椎体从灌注侧向未灌注侧的相对运动和偏移,并证实了椎体内骨水泥双侧对称分布比单侧分布获得更优的刚度恢复,故认为尽力确保骨水泥双侧对称弥散对防止和减少远期再发骨折有益。此外,也有文献报道骨水泥弥散形状与再发骨折有关,认为团块状骨水泥比海绵状骨水泥更易导致再骨折[6]。本研究发现,B组再发骨折率高于A组,这可能与骨水泥弥散不佳导致未强化区域的轴向承重应力不足、继发强化椎再次塌陷骨折和进展性后凸畸形,以及强化区域和未强化区域的支撑力不均衡、刚强度不一致和术后应力集中转移至邻椎、整体脊柱生物力学改变等因素有关。但是,刻意追求骨水泥弥散充分则会增加手术风险和手术时间。
3.4再发骨折的原因骨密度是影响PVP术后再发骨折的因素,骨密度越低再发骨折概率越大[13]。目前,关于PVP术后再发骨折的原因仍众说纷纭,但概括起来主要有两种:(1)患者自身的原因,如骨质疏松、低体质量指数;(2)与手术相关的因素,如强化椎的刚强度变化,应力集中转移至邻椎,骨水泥渗漏,骨水泥注入量及分布的影响,椎体楔形变导致脊柱矢状位失平衡和脊柱重力曲线前移,原骨折椎体的骨折形态、高度和位置恢复等。但Kim等[14]却认为,PVP术后继发椎体压缩性骨折与骨水泥在终板间的强化、骨水泥注入量、骨密度、原始椎间高度丢失量等无关,建议在确保无骨水泥渗漏的前提下,尽可能多注入骨水泥。本研究证实,B组的再发骨折率高于A组,前者再发骨折时间也早于后者;此外,B组终末后凸纠正丢失量大于A组,两组比较有统计学意义(P<0.05)。因此,强化椎体内骨水泥弥散不佳可能是PVP术后再发骨折和继发进展性后凸畸形的危险因素。作者认为,骨水泥弥散不佳和骨折椎体的形态及高度丢失,强化区域和未强化区域的轴向承重应力不等,在负重状态下脊柱向未强化区域偏移,局部生物力学改变,继发进展性后凸畸形、强化椎塌陷骨折和非强化椎新发骨折。此外,术后无法坚持抗骨质疏松治疗和腰背肌功能锻炼,骨密度继续下降,腰背部外伤,术后疼痛消失、活动量骤增、脊柱负荷加大,过早去除腰围保护等也可能是再发骨折的诱因。
总之,PVP仍是治疗OVCF的可靠方法,但其术后再发骨折的原因尚未统一,骨水泥在强化椎体内弥散不佳可能是PVP术后继发进展性后凸畸形和再发骨折的危险因素。但是,本研究也有一些不足:(1)观察病例数较少,有待于大样本、多因素分析或前瞻性随机对照研究证实;(2)骨水泥弥散情况的判定标准有缺陷;(3)随访时间较短。生物力学研究已证实,骨水泥强度增加,会提高邻椎乃至整体胸腰段脊柱的应力,增加椎体再发骨折的风险[15]。因此,缩短骨水泥与人体骨组织在生物力学方面的差距,开发应用相容性更好和毒性更低的骨水泥材料、内固定联合骨水泥应用技术等,或许是未来OVCF患者治疗发展的新领域。
参考文献
[1]Farrokhi M,Nouraei H,Kiani A.The efficacy of percutaneous vertebroplasty in the pain relief in patients with pathological vertebal fractures due to metastatic spinal tumors[J].Iran Red Crescent Med J,2012,14(9):523-530.
[2]Itshayek E,Miller P,Barzilay Y,et al.Vertebral augmentation in the treatment of vertebral compression fractures:review and new insights from recent studies[J].Clin Neurosci,2012,9(6):786-791.
[3]Ma R,Chow R,Shen FH.Kummell′s disease:delayed posttraumatic osteonecrosis of the vertebral body[J].Eur Spine J,2010,19(7):1065-1070.
[4]Li CH,Chang MC,Liu CL,et al.Osteoporotic burst fracture with spinal canal compromise treated with percutaneous vertebroplasty[J].Clin Neurol Neurosurg,2010,112(8):678-681.
[5]Kaufmann TJ,Trout AT,Kallmes DF.The effects of cement volume on clinical outcomes of percutaneous vertebroplasty[J].AJNR Am J Neuroradiol,2006,27(9):1933-1937.
[6]Tanigawa N,Komemushi A,Kariya S,et al.Relationship between cement distribution pattern and new compression fracture after percutaneous vertebroplasty
[J].AJR Am J Roentgenol,2007,189(6):348-352.
[7]Barr JD,Barr MS,Lemley TJ,et al.Percutaneous vertebroplasty for pain relief and spinal stabilization[J].Spine,2000,25(22):923-928.
[8]Francis RM,Aspray TJ,Hide G,et al.Back pain in osteoporotic vertebral fractures[J].Osteoporos Int,2008,19(7):895-903.
[9]Furtado N,Oakland RJ,Wilcox RK,et al.A biomechanical investigation of vertebroplasty in osteoporotic compression fractures and in prophylactic vertebral reinforcement[J].Spine,2007,32(17):480-487.
[10]江晓兵,莫凌,梁德,等.骨水泥在椎体骨折线内弥散情况对椎体成形术治疗效果的影响[J].中国脊柱脊髓杂志,2014,24(2):144-149.
[11]Chevalier Y,Pahr D,Charlebois M,et al.Cement distribution,volume,and compliance in vertebroplasty:some answers from an anatomy-based nonlinear finite element study[J].Spine,2008,33(16):1722-1730.
[12]Liebschner MA,Rosenberg WS,Keaveny TM.Effects of bone cement volume and distribution on vertebral stiffness after vertebroplasty[J].Spine,2001,26(14):1547-1554.
[13]钟远鸣,付拴虎,张家立,等.骨质疏松脊柱压缩性骨折经皮穿刺椎体成形术后再骨折因素的临床研究[J].中国矫形外科杂志,2013,21(18):1829-1832.
[14]Kim DJ,Kim TW,Park KH,et al.The proper volume and distribution of cement augmentationon percutaneous vertebroplasty[J].J Korean Neurosurg Soc,2010,48(2):125-128.
[15]Lee WS,Sung KH,Jeong HT,et al.Risk factors of developing new symptomatic vertebral compression fractures after percutaneous vertebroplasty in osteoporotic patients[J].Eur Spine J,2006,15(12):1777-1783.
Influence of bone cement dispersion on refracture in percutaneous vertebroplasty*
ZhongYuanming1,SuZhimeng2△,QinHaibiao1,ZhangJiali1,LiZhifei1,SongQuansheng1,WangXiaohu1,TangFubo1,LiBing2,SuZhengyi2
(1.DepartmentofOrthopedics,FirstAffiliatedHospitalofGuangxiUniversityofChineseMedicine,Nanning,Guangxi530023,China;2.GraduateCollege,GuangxiUniversityofChineseMedicine,Nanning,Guangxi530001,China)
[Abstract]ObjectiveTo research the dispersion situation of bone cement in the fracture vertebral body and its influence on refracture in percutaneous vertebroplasty(PVP).MethodsTwo hundred and seventy-six patients with the complete follow-up data in our hospital from January 2012 to March 2014 were analyzed retrospectively,all cases were diagnosed as thoracolumbar osteoporosis vertebral compressional fracture(OVCF) and treated by PVP.According to the bone cement dispersion condition in the fracture vertebral body by the postoperative X-ray and CT,the patients were allocated to the bone cement sufficient diffusing group(group A,100 cases) and the bone cement poor diffusing group(group B,176 cases).The VAS scores and the kyphotic Cobb angle were recorded before operation,on postoperative 3 d and the final follow-up.ResultsAll the patients were followed up without severe complications occurrence.The VAS scores and the kyphotic Cobb angle before operation,on postoperative 3 d and final follow up had no statistically significant differences between the two groups (P<0.05).The refracrure occurrence rates in the two groups were 7.00% and 15.34% respectively,the difference was statistically significant(P<0.05).ConclusionPVP is an effective method for the treatment of OVCF.But when the bone mineral density is similar,bone cement poor dispersion may be a risk factor for postoperative progressive kyphotic deformity and refracture.
[Key words]vertebroplasty;bone cement dispersion;osteoporosis vertebral compression fracture;refracture
doi:论著·临床研究10.3969/j.issn.1671-8348.2016.06.010
基金项目:广西卫生厅科研课题(Z2014119;Z2013190)。
作者简介:钟远鸣(1963-),主任医师,硕士研究生,从事脊柱疾病的诊治研究。△通讯作者,Tel:15977751061;E-mail:2251528520@qq.com。
[中图分类号]R683.2
[文献标识码]A
[文章编号]1671-8348(2016)06-0752-04
(收稿日期:2015-07-11修回日期:2015-10-12)
