血液透析患者导管相关性血流感染发生率及危险因素分析
2016-06-13方卫东黄其鹏任称发
方卫东 黄其鹏 任称发
血液透析患者导管相关性血流感染发生率及危险因素分析
方卫东 黄其鹏 任称发
目的 探讨血液透析患者导管相关性血流感染的菌群分布及相关危险因素。方法 回顾性分析以中心静脉置管建立血管通路进行血液透析的患者298例,分析导管相关性血流感染的发生率、病原菌分布及相关危险因素。结果 在298例行中心静脉置管行血液透析的患者中,发生导管相关血流感染47例(15.77%),导管留置时间与导管相关性血流感染呈正相关(χ2=15.148,P=0.001);糖尿病和狼疮性肾炎患者感染率高于其他原发病患者。结论 导管相关血流感染病原菌分布以革兰氏阳性菌为主;发生导管相关血流感染的危险因素与导管留置时间、置管位置、合并糖尿病和狼疮性肾炎等有关。
血液透析;导管相关性血流感染;危险因素
在急、慢性肾衰竭患者的临床治疗中,血液透析是非常重要的一个治疗方法,患者在进行血液透析时都要建立有效的血管通路[1],这样才能保证每次透析顺利完成。在动静脉内瘘成熟前,往往需要采用中心静脉留置导管进行透析,这样就导致了导管感染的风险增加[2],有可能加重病情、增加患者的负担。本研究采用回顾性分析的方法对血液透析患者导管感染的病原菌及危险因素进行研究分析,现将研究报道如下。
1 资料与方法
1.1 一般资料 回顾性分析赣州市人民医院2012年1月~2013年12月以中心静脉置管建立血管通路进行血液透析的患者298例,其中男177例,女121例,患者年龄34~79岁,平均年龄(60.9±11.7)岁;298例患者原发病主要包括:慢性肾小球肾炎122例,糖尿病51例,高血压肾损害45例,急性肾功能衰竭40例,狼疮性肾炎34例,梗阻性肾病6例。
1.2 病原学检查测定 在对患者行抗感染药物之前首先进行厌氧菌和需氧菌的培养以及,然后抽取双份血培养,其中一份为外周静脉取血10 mL,另一份则是血管内导管取血10 mL,该环节需要特别注意的是对于取血的部位需要进行详细的标记。并采用ATB全自动细菌鉴定仪对其进行鉴定。
1.3 相关血行感染判断 患者如果出现了寒颤或发热等全身中毒症状[3],菌血症,血培养分离出病原微生物,其中至少有1次结果显示为阳性,此外再无其他明确的血行感染源,参照中华医学会重症医医学专业委员会制定的关于血管内导管相关感染预防方针为基准。
1.4 统计学方法 运用SPSS 17.0统计软件加以分析,计量资料使用“x±s”表示,并应用配对t检验,P<0.05为差异有统计学意义。
2 结果
2.1 导管相关性血流感染发生率 本次研究所选取的298例患者,共计有47例患者出现血行感染,感染率为15.77%。
2.2 病原菌分布 经过资料整合发现,在47例血行感染患者中分离病原菌共计51例,其中革兰阴性杆菌20株,占总病菌数的(39.22%),革兰阳性球菌31株,占总病菌数的(60.78%);其中革兰阴性杆菌中以大肠埃希菌为主,革兰阳性球菌中以金黄色葡萄球菌为主。
2.3 危险因素分析 统计数据提示血液透析患者导管相关性血流感染的危险因素有:导管留置时间长时血流感染发生率高;糖尿病肾病及狼疮性肾炎患者的导管相关血流感染发病率高于其他原发病患者;股静脉插管的感染率明显高于颈内静脉及锁骨下静脉;此外也证实了导管相关性血流感染的发生与患者的年龄、性别并无直接的关联。见表1。
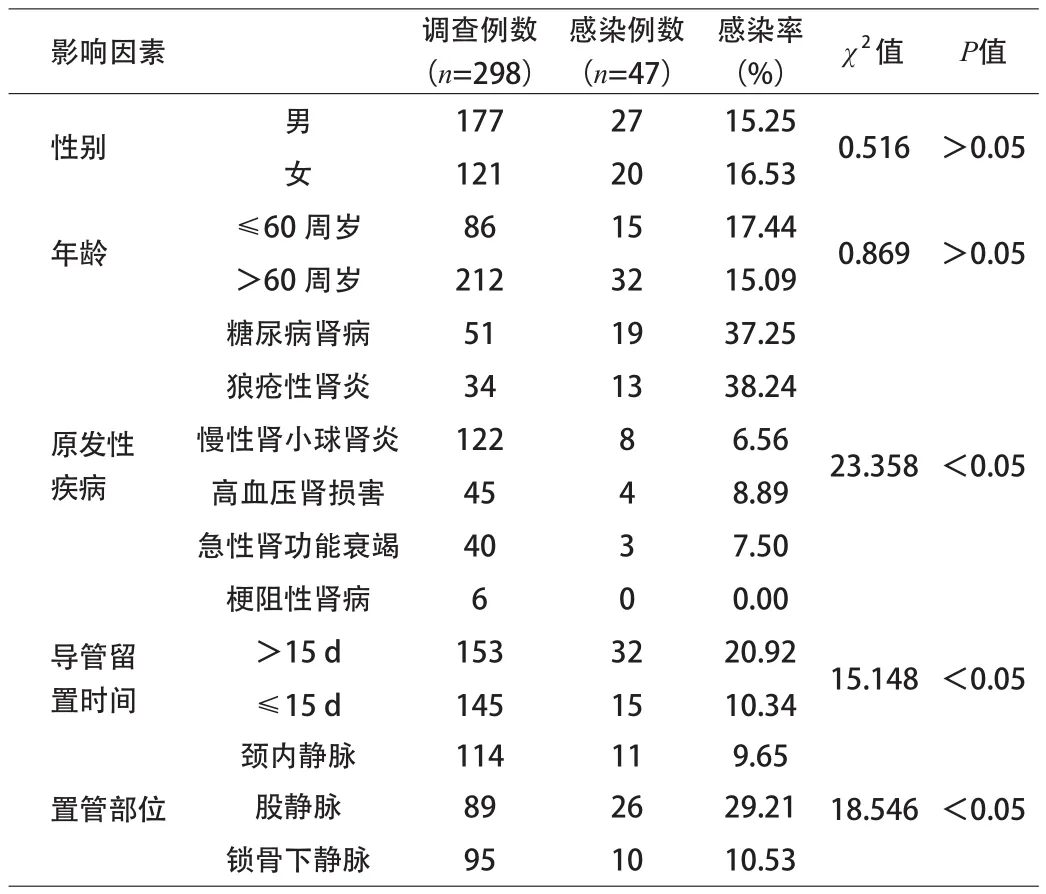
表1 血液透析患者导管相关性血流感染危险因素示意表
3 讨论
临床上以中心静脉置管作为维持性透析血管通路的患者占了相当的比例,而导管相关性血流感染是常见并发症,也是产生败血症并导致患者死亡的重要原因之一。从研究结果来看,导管相关血流感染率达到了15.77%(47/298)病原菌则大多数为革兰氏阳性菌,其总数超过了60%,因此在等待病原微生物培养结果前的经验性治疗中,抗菌药物的选择可以有一定的侧重性,但还是应该遵守以病原学检查为基准的原则,这样就能在突发情况时对治疗方案进行有效的调整。
本研究显示,导管留置时间与导管相关血流感染呈正相关,留置时间在15 d以内者,感染的发生率仅为10.34%,而导管留置时间>15 d者,导管相关性血流感染的发生率达20.92%,这与文献[4]报道的相一致。其原因除了频繁操作引发导管出口部位污染外,更重要的是因导管置入后,在中心静脉导管外表面就会出现血液纤维蛋白所形成的纤维膜,从研究中来看纤维膜不仅是微生物良好的附着物,还可以保护其不会受到人体免疫系统的影响。
本研究提示股静脉置管感染率高于颈内静脉及锁骨下静脉,股静脉置管的感染风险高,推测其原因为腹股沟及会阴部位潮湿,置管部位不易保持清洁,且活动受限,尿粪污染的机会较多[5]。另一方面由于锁骨下静脉以及颈内静脉由于其直管部位活动受限较小以及清洁难度小,因此放置的时间相对较长。
本研究提示糖尿病肾病及狼疮性肾炎患者导管相关血流感染发生率高于其他原发病患者。这与糖尿病患者糖代谢紊乱使免疫功能受损有关[6];系统性红斑狼疮患者自身免疫系统紊乱以及激素的应用均可导致防御功能降低,从而增加了感染的风险[7]。因此,对这二类患者我们应尽量减少使用中心静脉置管作为血管通路。
综上所述,血液透析患者导管相关性血流感染的危险因素主要是留置时间、插管部位和基础疾病的不同。在临床实践中,应该给予特别的重视,才能降低导管相关性血流感染的发生率。
[1] 谷晓岚,潘宜,陈文君,等.血液透析患者中心静脉导管感染因素分析与对策[J].中华医院感染学杂志,2010,20(23):3663-3664.
[2] 魏泽庆,沈萍,陈云波,等.Mohnarin 2011年度报告:血流感染细菌构成及耐药性[J].中华医院感染学杂志,2012,22(24):5497-5502.
[3] 李义.血液透析中心静脉置管并发症及护理[J].内蒙古医学杂志, 2015,47(3):368-369.
[4] 叶小庆.新生儿PICC导管相关性感染危险因素分析[J].吉林医学, 2015,36(10):2139-2140.
[5] 钟媛,万献尧.ICU内革兰阳性球菌血流感染预后危险因素分析[J].创伤与急危重病医学,2014,2(6):321-324,328.
[6] 王敏.ICU导管相关性血流感染危险因素分析及预防措施[J].当代护士(学术版),2009,15(10):8-11.
[7] 张露,孙伟,华建武,等.维持性血液透析患者死亡原因分析[J].临床荟萃,2014,29(12):1375-1378.
10.3969/j.issn.1009-4393.2016.17.011
江西 341000 赣州市人民医院肾内科 (方卫东 黄其鹏 任称发)
