孕期保健对高龄产妇并发症及妊娠结局的影响
2016-06-12吴丽东
吴丽东
浙江省景宁县妇幼保健所妇保科(323500)
孕期保健对高龄产妇并发症及妊娠结局的影响
吴丽东
浙江省景宁县妇幼保健所妇保科(323500)
随着生育观念的转变及医学技术的进步,高龄产妇的比例不断增加[1]。高龄产妇由于生殖器官功能的不同程度衰退,增加了其分娩风险[2]。临床研究表明,高龄孕妇分娩风险高,妊娠合并症及并发症发生率高,不仅威胁母亲身体健康,也会增加胎儿宫内窘迫、新生儿窒息、出生缺陷等发生率。孕期保健涉及社会、家庭、孕妇等多方面,其内容包括卫生、营养、心理、咨询、产前检查、产前诊断及高危孕妇和胎儿重点监护等,减少并发症的发生[3]。本文回顾性分析临床资料,探讨孕期保健对高龄产妇分娩结局及并发症的影响。
1 资料与方法
1.1 一般资料
回顾性选取2012年3月~2014年6月本院产科住院的高龄产妇267例临床资料,根据是否定期产检将其分为保健组和非保健组。入组标准:①年龄≥35 岁;②本次妊娠为单胎或双胎妊娠;③孕前无肥胖、高血压、糖尿病、慢性肾炎及精神疾病史。保健组183例,年龄37.41±0.35(35~45)岁,产0~3(1.83±0.52),初产妇26例(14.21%);住院时间5.01±2.10(3~8)d;单胎妊娠175例,双胎妊娠8例。非保健组84例,年龄37.23±0.21(35~47)岁,产1.74±0.61(0~3)次,初产妇10例(11.90%);住院时间4.89±2.36(3~8)d;单胎妊娠83例,双胎妊娠1例。两组年龄、产次、住院时间等一般情况无统计学差异(P>0.05)。
1.2 方法
非保健组未接受孕期保健或不定期保健(<7次)。保健组于孕妇诊断妊娠开始定期进行产前检查,收集孕妇个人基本资料,仔细询问病史,了解孕龄、有无合并证及禁忌证,适当预防性补充叶酸、维生素等,制定个体化的保健方案,进行饮食、体育锻炼指导和心理咨询、优生优育知识宣传以及必要的医学知识教育。①定期产前检查包括孕妇体重、血压、血常规、尿常规、宫高、腹围、胎位、胎心检查及 B 超,>12周行第一次检查;13~27周时期每4周检查1次;8~35周时期每两周检查1次;36周至分娩前每1周检查1次。②孕早期保健:孕妇避孕避免精神刺激,保持心情舒畅,注意营养,提供足够热量、蛋白质,多吃蔬菜水果;③孕中期保健:注意加强营养,适当补充铁剂、钙剂,检测胎儿生长发育的各项指标等,并预防孕晚期并发症的发生;④孕晚期保健:密切检测胎儿生长发育指标,均衡饮食结构,指导孕妇做好分娩前的心理准备。⑤每月安排孕期健康知识讲座,增强心理健康教育,鼓励以乐观态度正确对待并积极配合分娩。
1.3 观察指标
孕妇妊娠及分娩期并发症发生情况,包括妊娠期糖尿病、晚期流产率、妊娠期肝内胆汁淤积症(ICP)、胎膜早破、产后出血、妊娠期高血压、子痫前期、围产期感染率;记录新生儿窒息、低血糖、巨大儿、高胆红素血症发生情况;孕妇妊娠结局,如自然分娩率、难产率、死胎率、剖宫产率、新生儿Apgar评分等。
1.4 统计分析
采用 SPSS 19.0 软件对数据进行统计分析,计量资料用“均数±标准差”表示,组间均数比较采用t检验;计数资料用%表示,组间比较采用χ2检验。P<0.05为差异具有统计学意义。
2 结果
2.1 两组孕妇妊娠期及分娩期并发症发生率比较
保健组在妊娠及分娩期各项并发症的发生率低于非保健组(P<0.05),见表1。
2.2 两组新生儿并发症发生率比较
保健组新生儿窒息、巨大儿、高胆红素血症及低血糖等发生率低于非保健组(P<0.05),见表2。

表1 两组孕妇妊娠期及分娩期并发症发生情况比较[例(%)]
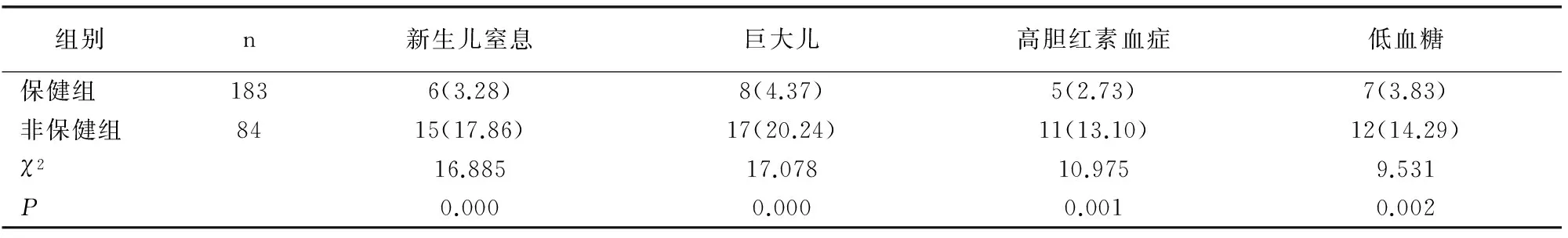
表2 两组孕妇新生儿并发症发生率比较[例(%)]
2.3 两组孕妇妊娠结局比较
保健组新生儿Apgar评分高于非保健组(P<0.05),而自然分娩率、剖宫产率、难产率及死胎率低于非保健组(P<0.05),见表3。
2.4 高龄初产妇与经产妇妊娠结局比较
高龄初产妇剖宫产率高于经产妇(χ2=4.867,P<0.05)。而在其他妊娠结局二者无统计学差异(P>0.05),见表4。

表3 两组孕妇妊娠结局比较[例(%)]

表4 高龄初产妇与经产妇妊娠结局比较 [例( %)]
3 讨论
高龄产妇是指分娩年龄≥35岁的孕妇,其原因除了与推迟婚育有关外,还与不孕、流产及合并子宫肌瘤等相关[4]。相较于非高龄产妇,高龄产妇发生死胎、围产期并发症及产后出血风险较高。孕期保健是保证母婴安全的重要手段,在长达40周妊娠期中,除进行必要的定期产检以确保母婴正常外,还须对孕妇的衣食住行以及工作进行适当调整,才能保证孕妇身体健康和胎儿正常发育。由于社会经济、地区文化、个体收入及受教育水平等因素的影响,部分高龄孕妇难以接受规范的孕期保健,进而导致产科生育风险的增加[5]。本文资料显示,高龄初产妇剖宫产率高于经产妇,而妊娠结局方面差异无统计学意义。究其原因,客观上与孕妇生理状况、子宫条件密切相关,主观上与高龄初产妇对阴道分娩缺少信心,害怕分娩失败后再行剖宫产。对于产科医师来说,高龄初产妇经阴道助产分娩的技术水平要求较高,承担风险较大,因此更多倾向于选择剖宫手术。本文资料高龄产妇中未能完成规范孕期保健的比例达到31.46%,表明产妇孕期保健的普及工作仍处于较低水平,需进一步加强高龄产妇围产期保健意识,尤其是要加强农村偏远地区的宣传教育。同时建议对于经济条件受限家庭,医院可向相关部门提出费用减免,以提高孕妇产前保健覆盖率。
随着年龄的增长,高龄产妇的生殖与内分泌功能逐渐衰退,子宫肌层动脉血管开始出现硬化,血管弹性下降,胎盘局部呈现出血状态,从而易诱发高血压疾病的发生[6]。此外,年龄的增加还会导致胰岛素敏感性下降,胰血管硬化造成胰腺缺血故而引发妊娠期合并糖尿病[7]。有研究提示,35岁以上产妇血糖筛查异常比例是25岁以下组的2.4倍,而糖尿病发生率则高达5.5倍[8]。因此,定期对高龄产妇产前检查有助于及早发现妊娠期疾病,进行指导治疗。本文结果显示非保健组的妊娠期高血压、妊娠期糖尿病、子痫前期发生率均高于保健组。此外,随着女性进入生育年龄晚期到绝经,其卵巢功能逐渐下降,致使女性的生育能力下降,从而增加了流产率、死胎率、前置胎盘、胎膜早破等发生率[9]。而本次资料显示保健组孕妇的ICP、胎膜早破、产后出血、晚期流产率等指标均低于非保健组,与陈霞等研究[10]较一致。表明孕期保健对于降低孕妇妊娠及分娩期并发症发生率有积极意义。同时,保健组新生儿并发症包括巨大儿、宫内窘迫、难产等发生率明显低于非保健组,其原因可能为妊娠期糖尿病孕妇的血糖浓度较高,胎儿营养过剩而形成巨大儿,从而增加分娩的前置胎盘及产后大出血的风险;而高浓度血糖也可增加机体耗氧量,破坏红细胞结构,导致胎儿高胆红素血症、酸性中毒、宫内窘迫、窒息等并发症的发生[11-12]。
综上所言,高龄孕妇分娩风险高,妊娠合并症及并发症发生率高,孕期保健将有助于降低高龄产妇及新生儿并发症发生风险,保证母婴分娩安全。因此,应加强这一人群的宣传教育,特别是农村及边远地区,对收入较低孕妇家庭政府应给予一定减免政策,以保证高龄产妇的产前检查率。
参考文献
[1]徐秋霞. 高龄产妇与正常产妇母婴情况对比分析[J]. 中国妇幼保健,2015,07:1018-1020.
[2]孙树珍. 对新时期开展“生殖健康检查”工作的再思考[J]. 中国计划生育学杂志,2014,08:562-563.
[3]漆洪波. 孕期保健的新理念[J]. 实用妇产科杂志,2011,07:481-482.
[4]余淑芳. 187例高龄产妇妊娠结局的临床分析[J]. 中华全科医学,2015,03:426-427,440.
[5]樊丽军, 刘欣伟, 李英贤. 280例孕妇的孕期保健及影响因素探讨[J]. 中国妇幼保健, 2013, 28(6):942-943.
[6]Li Z, Ye R, Zhang L, et al. Folic acid supplementation during early pregnancy and the risk of gestational hypertension and preeclampsia.[J]. Hypertension, 2013, 61(4):873-879.
[7]Selvin E, Parrinello C M. Age-related differences in glycaemic control in diabetes[J]. Diabetologia, 2013, 56(12):2549-2551.
[8]汪雪雁, 张迅. 高龄妇女的孕前与孕期保健[J]. 实用妇产科杂志, 2013, 29(1):7-9.
[9]Glover V. Maternal depression, anxiety and stress during pregnancy and child outcome; what needs to be done.[J]. Best Pract Res Clin Obstet Gynaecol, 2014, 28(1):25-35.
[10]陈霞,许剑. 孕期保健对高龄产妇并发症及妊娠结局的影响[J]. 中国妇幼保健,2015,04:536-538.
[11]张丹丹,高琴,白帆,等. 妊娠期糖尿病孕妇产后血糖异常的影响因素调查[J]. 中国计划生育学杂志,2015,06:376-379.
[12]Kim C.Maternal outcomes and follow-up after gestational diabetes mellitus[J].Diabet Med. 2014 ,31(3):292-301.
[责任编辑:董琳]
收稿日期:2015-08-26修回日期:2015-09-30
