早期胃癌淋巴结转移的危险因素: 339例外科手术病例的回顾性分析
2016-06-05叶院宁汪芳裕
陆 恒,李 楠,叶院宁,王 松,汪芳裕
南京军区南京总医院消化内科,江苏 南京 210002
早期胃癌淋巴结转移的危险因素: 339例外科手术病例的回顾性分析
陆 恒,李 楠,叶院宁,王 松,汪芳裕
南京军区南京总医院消化内科,江苏 南京 210002
目的 研究早期胃癌淋巴结转移(lymph node metastasis,LNM)与临床病理特征的相关性,探讨早期胃癌(early gastric cancer,EGC)淋巴结转移的危险因素。方法 回顾性分析2013年1月-2015年6月于南京军区南京总医院行手术治疗的339例EGC患者,分析患者的性别、年龄、肿瘤部位、肿瘤大小、大体分型、分化程度、浸润深度、有无合并溃疡、淋巴管有无癌栓浸润等临床病理特征。采用卡方检验分析早期胃癌淋巴结转移与各临床病理特征间的关系,采用Logistic回归模型进行早期胃癌淋巴结转移独立危险因素分析。结果 339例EGC患者中有35例有LNM,淋巴结转移率为10.32%。单因素分析显示肿瘤大小、肿瘤浸润深度、分化程度、有无合并溃疡、淋巴管有无癌栓浸润与EGC淋巴结转移具有相关性(χ2值分别为10.734、6.241、17.694、11.694、27.656,P值均<0.05)。采用Logistic回归模型进行多因素分析显示肿瘤最大直径>2 cm、肿瘤浸润至黏膜下层、肿瘤未分化型、合并有溃疡均是早期胃癌淋巴结转移的独立危险因素(RR分别为2.063、2.743、1.706、1.552、0.195,P值均<0.05)。结论 肿瘤最大直径>2 cm、肿瘤浸润至黏膜下层、肿瘤未分化型、合并溃疡均是早期LNM的独立危险因素。
早期胃癌;淋巴结转移;病理特征
早期胃癌(early gastric cancer,EGC)指肿瘤浸润局限于黏膜层或黏膜下层,不论有无淋巴结转移。EGC的治疗方法包括内镜下切除和外科手术治疗。内镜下切除包括内镜下黏膜切除术(endoscopic mucosal resection,EMR)和内镜黏膜下剥离术(endoscopic submucosal dissection,ESD)。与传统外科手术相比,内镜下切除具有创伤小、并发症少、术后恢复快、费用低等优点,且疗效相当,5年生存率可达90%以上。但对于有淋巴结转移的EGC病例,内镜下切除则无法达到根治效果。因此淋巴结转移风险的评估对EGC治疗方法的选择至关重要。本研究通过回顾性分析南京军区南京总医院行手术治疗的EGC患者,旨在研究EGC淋巴结转移的危险因素,为EGC治疗方法的选择提供参考。
1 资料与方法
1.1 一般资料回顾性分析2013年1月-2015年6月于南京军区南京总医院行手术治疗并具有完整临床及病理资料的EGC患者。男239例,女100例,男女比例为2.39∶1。年龄20~89岁,平均年龄(56±5.7)岁。根据有无淋巴结转移情况,将早期胃癌患者分为有淋巴结转移组和无淋巴结转移组,分析两组患者的临床病理特征。
1.2 观察指标观察指标包括患者性别、年龄、肿瘤部位、肿瘤大小、大体类型、分化程度、浸润深度、有无溃疡、淋巴管有无癌栓浸润等临床病理特征。相关定义参照日本胃癌学会(Japanese Gastric Cancer Association,JGCA)2010年制定的胃癌治疗第3版[1]。将胃分为上、中、下部,上部包括贲门、胃底,中部为胃体,下部为胃窦。大体分型分为Ⅰ型(隆起型)指肿瘤明显高出周围正常黏膜或呈息肉状外观,Ⅱ型(平坦型)指癌组织无明显隆起或凹陷,Ⅲ型(凹陷型)指癌组织较周围黏膜明显凹陷但不超过黏膜下层。胃癌组织学类型中,将高-中分化管状腺癌、乳头状腺癌定义为分化型癌;未分化腺癌、低分化腺癌、印戒细胞癌和黏液腺癌定义为未分化型癌。
1.3 统计学分析运用SPSS 20.0统计软件进行统计学分析,临床病理特征与淋巴结转移的关系的单因素分析采用χ2检验或Fisher确切概率检验,采用Logistic回归模型进行EGC淋巴结转移独立危险因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 临床病理特征339例EGC患者中有淋巴结转移者35例,淋巴结转移率为10.32%。其中<60岁196例(57.8%),≥60岁143例(42.2%)。339例早期胃癌患者中,上部70例(20.6%)、中部165例(48.7%)、下部104例(30.7%);肿瘤直径≤2 cm 212例(62.5%)、>2 cm 127例(37.5%);隆起型63例(18.6%)、平坦型168例(49.6%)、凹陷型108例(31.8%);分化型231例(68.1%)、未分化型108例(31.9%);黏膜层211例(62.2%),黏膜下层128例(37.8%);淋巴管有癌栓浸润者13例(3.8%)(见表1)。
2.2 EGC淋巴结转移的单因素分析单因素分析发现,肿瘤大小、浸润深度、分化程度、有无合并溃疡、淋巴管有无癌栓浸润与早期胃癌淋巴结转移有关(χ2值为10.734、6.241、17.694、11.694、27.656,P均<0.05),而性别、年龄、肿瘤部位、大体类型与早期胃癌淋巴结转移无关(χ2值为1.150、0.200、0.398、0.202,P均>0.05,见表1)。
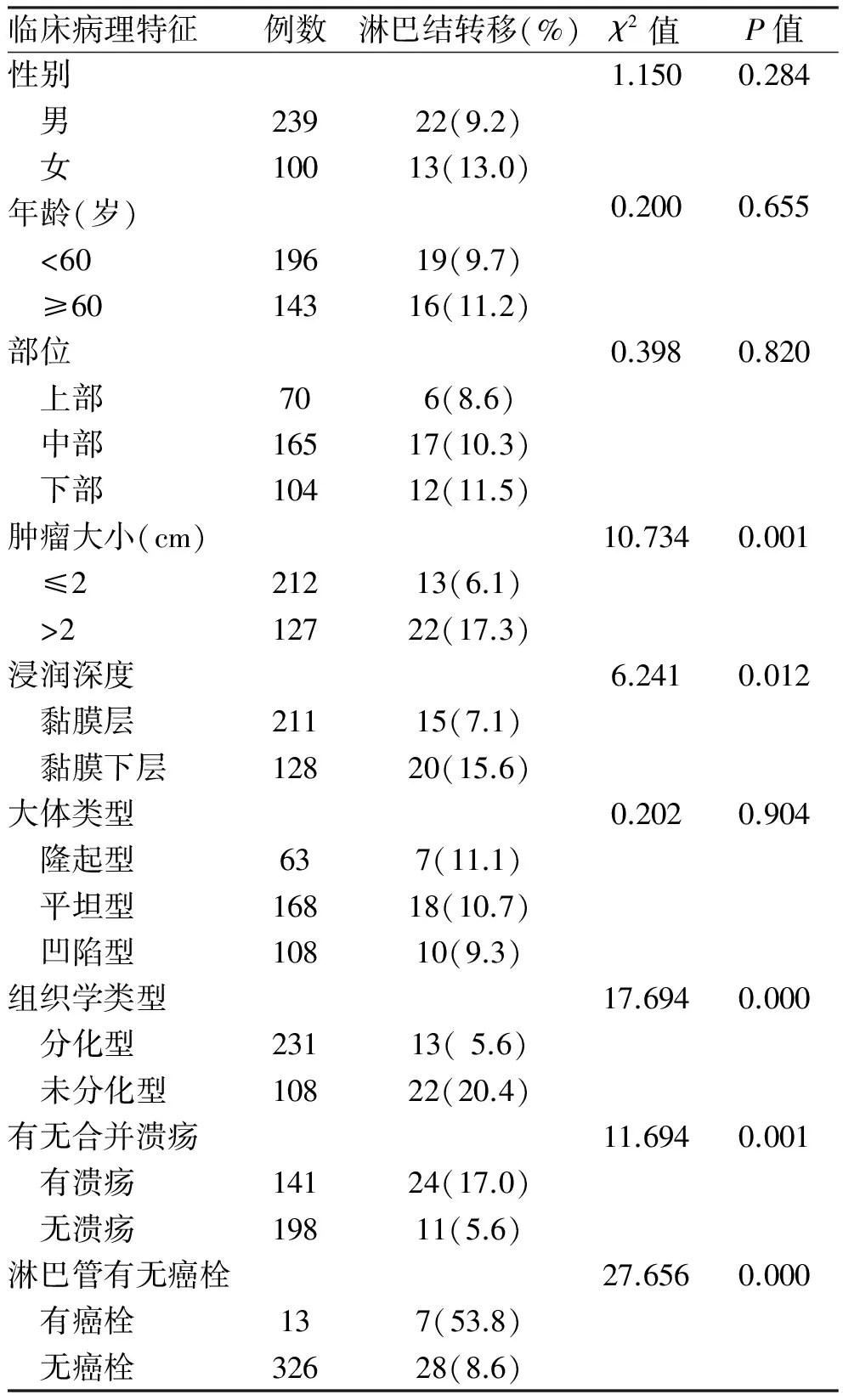
表1 339例早期胃癌淋巴结转移单因素分析
2.3 早期胃癌淋巴结转移的多因素分析采用Logistic回归模型对单因素分析中差异有统计学意义的临床病理特征(肿瘤大小、分化程度、浸润深度、合并溃疡、淋巴管有无癌栓浸润情况)进行多因素分析,结果显示:肿瘤最大直径>2 cm、肿瘤未分化型、肿瘤浸润至黏膜下层、合并溃疡均是早期胃癌淋巴结转移的独立危险因素(见表2)。
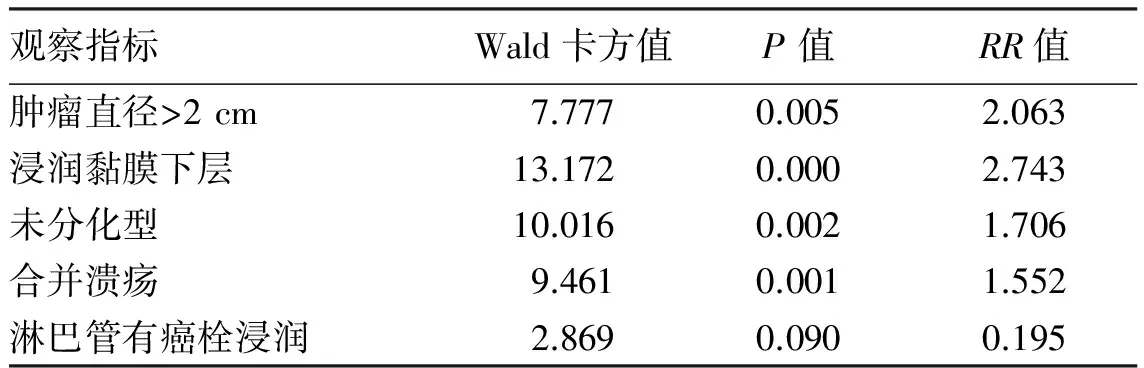
表2 339例早期胃癌淋巴结转移多因素分析
3 讨论
EGC存在淋巴结转移风险,但淋巴结转移率较低。有研究[2-5]报道早期胃癌淋巴结转移率为5.7%~20%,其中黏膜层癌淋巴结转移率为0~21%,而黏膜下层癌淋巴结转移率为16.5%~30%。本研究中,339例EGC患者有淋巴结转移者35例,淋巴结转移率为10.32%,其中黏膜层癌转移率为7.1%,黏膜下层癌淋巴结转移率为15.6%。有研究[6]发现对于无淋巴结转移的EGC患者盲目地进行淋巴结清扫会增加手术风险和并发症,降低患者术后生活质量,且对生存期无明显提高。近年来随着内镜技术的发展,EMR及ESD已成为早期胃癌治疗的新选择[7-9]。而有无淋巴结转移是EGC患者治疗方法选择的关键因素。但目前临床上尚无有效检查方法来判断淋巴结转移。因此,对EGC患者临床病理特征的分析显得十分重要。
本研究通过单因素分析显示,肿瘤浸润深度、分化程度、肿瘤大小、有无合并溃疡、淋巴管有无癌栓浸润均与EGC淋巴结转移有关,这与国内外相关文献报道基本一致[10-13]。但对于EGC淋巴结转移的独立危险因素分析,目前国内外尚无统一意见[14-19]。本研究多因素分析显示,肿瘤最大直径>2 cm、肿瘤未分化型、肿瘤浸润至黏膜下层、合并有溃疡均是EGC淋巴结转移的独立危险因素。在EGC患者中,肿瘤直径越大,浸润越深,发生转移的风险越大。黏膜下层癌的淋巴结转移率明显高于黏膜层癌,这可能与胃黏膜下层具有丰富的毛细淋巴管和血管,易受癌细胞侵犯有关。研究[20]显示,淋巴管有癌栓浸润是早期胃癌淋巴结转移的独立危险因素,但本研究多因素分析发现淋巴管有癌栓浸润不是EGC淋巴结转移的独立危险因素,分析原因可能是本研究中脉管有癌栓浸润的病例数较少,仅13例(3.8%),有待进一步扩大样本量进行研究。
综上所述,对于肿瘤直径≤2 cm、分化程度好、局限于黏膜内且无合并溃疡的早期胃癌患者可选择行内镜下ESD治疗,但应对切除标本进行病理学检查,以明确切缘及基底有无癌细胞侵犯,必要时可追加外科手术治疗。而肿瘤直径>2 cm、未分化型、肿瘤浸润至黏膜下层并合并有溃疡的早期胃癌患者,因淋巴结转移风险相对较大,建议行外科手术治疗。
[1]Japanese Gastric Cancer Association. Japanese classification of gastric carcinoma: 3rd English edition [J]. Gastric Cancer, 2011, 14(2): 101-112.
[2]Feng H, Wang Y, Cao L, et al. Lymph node metastasis in differentiated-type early gastric cancer: a single-center retrospective analysis of surgically resected cases [J]. Scand J Gastroenterol, 2016, 51(1): 1-7.
[3]Asakawa Y, Ohtaka M, Maekawa S, et al. Stratifying the risk of lymph node metastasis in undifferentiated-type early gastric cancer [J]. World J Gastroenterol, 2015, 21(9): 2683-2692.
[4]Lee JH, Choi IJ, Han HS, et al. Risk of lymph node metastasis in differentiated type mucosal early gastric cancer mixed with minor undifferentiated type histology [J]. Ann Surg Oncol, 2015, 22(6): 1813-1819.
[5]Bravo Neto GP, dos Santos EG, Victer FC, et al. Lymph node metastasis in early gastric cancer [J]. Rev Col Bras Cir, 2014, 41(1): 11-17.
[6]Kosuke N, Oguma H, Yamamoto M. Early gastric cancer with lymph node metastasis [J]. Ann Surg, 2011, 253(4): 840-841.
[7]Ono H, Yao K, Fujishiro M, et al. Guidelines for endoscopic submucosal dissection and endoscopic mucosal resection for early gastric cancer [J]. Dig Endosc, 2016, 28(1): 3-15.
[8]Oka S, Tanaka S, Higashiyama M, et al. Clinical validity of the expanded criteria for endoscopic resection of undifferentiated-type early gastric cancer based on long-term outcomes [J]. Surg Endosc, 2014, 28(2): 639-647.
[9]Ishikawa S, Togashi A, Inoue M, et al. Indications for EMR/ESD in cases of early gastric cancer: relationship between histological type, depth of wall invasion, and lymph node metastasis [J]. Gastric Cancer, 2007, 10(1): 35-38.
[10]Lou Q, Lian JJ, Zeng XQ, et al. Correlation analysis of lymph node metastasis and its clinicopathological features in 473 cases of early gastric cancer [J]. Chin J Dig, 2015, 35(1): 19-21. 娄乔, 练晶晶, 曾晓清, 等. 早期胃癌473例淋巴结转移与临床病理特征相关性分析[J]. 中华消化杂志, 2015, 35(1): 19-21.
[11]He XY, Shao F, Liang W, et al. Associated risk factors for lymph node metastasis in early gastric cancer [J]. Chin J Clin Oncol, 2013, 40(2): 97-99. 何新阳, 邵峰, 梁伟, 等. 215例早期胃癌淋巴结转移的危险因素分析[J]. 中国肿瘤临床, 2013, 40(2): 97-99.
[12]Lee JH, Choi IJ, Kook MC, et al. Risk factors for lymph node metastasis in patients with early gastric cancer and signet ring cell histology [J]. Br J Surg, 2010, 97(5): 732-736.
[13]Kosuke N, Oguma H, Yamamoto M. Early gastric cancer with lymph node metastasis [J]. Ann Surg, 2011, 253(4): 840-841, 841.
[14]Ding Y, Liu W, Yue M, et al. Pathological characteristics of early gastric cancer: an analysis of 378 cases [J]. J Clin Pathol Res, 2015, 35(6): 924-927. 丁妍, 刘伟, 岳萌, 等. 378例早期胃癌病理特征分析[J]. 临床与病理杂志, 2015, 35(6): 924-927.
[15]Meng R, Yang L, Liu YQ, et al. The relationship between clinicopathological characteristics and lymph node metastasis in early gastric cancer [J]. The Journal of Practical Medicine, 2015, 31(8): 1272-1274. 孟锐, 杨力, 刘雅琦, 等. 早期胃癌临床病理特征与淋巴结转移的关系[J]. 实用医学杂志, 2015, 31(8): 1272-1274.
[16]Fang WL, Huang KH, Lan YT, et al. The risk factors of lymph node metastasis in early gastric cancer [J]. Pathol Oncol Res, 2015, 21(4): 941-946.
[17]Jin EH, Lee DH, Jung SA, et al. Clinicopathologic factors and molecular markers related to lymph node metastasis in early gastric cancer [J]. World J Gastroenterol, 2015, 21(2): 571-577.
[18]Ren G, Cai R, Zhang W J, et al. Prediction of risk factors for lymph node metastasis in early gastric cancer [J]. World J Gastroenterol, 2013, 19(20): 3096-3107.
[19]Lee JH, Nam BH, Ryu KW, et al. Tumor differentiation is not a risk factor for lymph node metastasis in elderly patients with early gastric cancer [J]. Eur J Surg Oncol, 2014, 40(12): 1771-1776.
[20]Abe N, Watanabe T, Suzuki K, et al. Risk factors predictive of lymph node metastasis in depressed early gastric cancer [J]. Am J Surg, 2002, 183(2): 168-172.
(责任编辑:陈香宇)
Risk factors of lymph node metastasis in early gastric cancer: a retrospective analysis of 339 cases
LU Heng, LI Nan, YE Yuanning, WANG Song, WANG Fangyu
Department of Gastroenterology and Hepatology, Nanjing General Hospital of Nanjing Military Command, Nanjing 210002, China
Objective To investigate the correlation between lymph node metastasis (LNM) in early gastric cancer (EGC) and clinicopathological features, and to explore the risk factors of LNM in EGC. Methods A total of 339 EGC patients who underwent curative gastrectomy with lymphadenectomy in Nanjing General Hosipital of Nanjing Military Command from Jan. 2013 to Jun. 2015, were retrospectively reviewed. Clinicopathological features of patients’ gender, age, tumor location, tumor size, macroscopic type, differentiation degree, depth of tumor invasion, ulceration and lymphatic embolus invasion were analyzed retrospectively. Chi-square test was performed to analyze the correlation between clinicopathological features and LNM in EGC. Logistic regression analysis was taken to analyze the independent risk factor of LNM in EGC. Results Among 339 patients with EGC, 35 patients had LNM, the metastasis rate was 10.32%. Univariate analysis showed tumor size, depth of invasion, differentiation degree, ulceration, lymphatic embolus were related with LNM in EGC (χ2=10.734, 6.241, 17.694, 11.694, 27.656,P<0.05). Logistic regression model was used for multivariate analysis and showed that tumor maximum diameter>2 cm, tumor invasion to the submucosal layer, tumor undifferentiation and combined with ulceration were the independent risk factors of LNM in EGC (RR=2.063, 2.743, 1.076, 1.552, 0.195,P<0.05). Conclusion Tumor maximum diameter>2 cm, invasion to submucosa, undifferentiated type and combined with ulceration are the independent risk factors of LNM in EGC.
Early gastric cancer; Lymph node metastasis; Pathological features
10.3969/j.issn.1006-5709.2016.06.005
国家青年科学基金(81302162);南京军区南京总医院院管课题(2012001)
陆恒,主治医师,硕士研究生在读,研究方向:消化道早期肿瘤的诊治。E-mail:17837755@qq.com
汪芳裕,医学博士,教授,博士生导师,研究方向:溃疡性结肠炎及消化道肿瘤的发病机制及早期诊断。E-mail:wangf65@yahoo.com
R735.2
A
1006-5709(2016)06-0617-03
2015-09-01
