老年胃肠肿瘤根治术患者全麻术后早期认知功能障碍的危险因素
2016-06-04杜晓红余树春胡衍辉徐国海卢忆梅
陈 勇 杜晓红 余树春 胡衍辉 徐国海 卢忆梅
(南昌大学第二附属医院麻醉科,江西 南昌 330006)
·肿瘤·
老年胃肠肿瘤根治术患者全麻术后早期认知功能障碍的危险因素
陈勇杜晓红余树春胡衍辉徐国海卢忆梅
(南昌大学第二附属医院麻醉科,江西南昌330006)
〔摘要〕目的探讨老年胃肠肿瘤根治术患者全麻术后早期认知功能障碍的危险因素。 方法286例择期全麻下行胃肠肿瘤根治术老年患者。分别于手术前1 d、手术后1、3、7 d时经简易智能量表(MMSE)评分,术后评分低于术前1分以上确定有认知功能下降,则诊断为发生术后认知功能障碍(POCD)。对患者的术前、术中及术后一般情况各指标进行单因素分析,筛选出早期POCD的可能危险因素。 结果286例老年胃肠肿瘤根治术患者术后1 d POCD发生率为26.2%(75例),术后3 d发生率为23.8%(68例),术后7 d发生率为8.4%(24例);单因素分析结果表明年龄、受教育程度、术前合并高血压、糖尿病、脑梗死或冠心病、术中出现低血压、术后电解质紊乱及住院时间与POCD的发生有关(P<0.05)。Logistic多因素回归分析表明年龄、受教育程度、术前合并高血压或糖尿病、术中低血压及住院时间是POCD的独立危险因素(P<0.05)。结论年龄、受教育程度、术前合并高血压或糖尿病、术中低血压及住院时间是老年胃肠肿瘤根治术患者全麻术后早期认知功能障碍的独立危险因素。
〔关键词〕术后并发症;认知障碍;胃肠肿瘤根治术
术后认知功能障碍(POCD)易发生于老年患者,多数患者POCD为一过性的,但有部分患者术后可出现长期认知功能障碍,少数患者甚至还可发展为永久性的认知障碍〔1,2〕,丧失独立生活的能力,严重影响患者术后身心的恢复。本研究旨在观察65岁以上胃肠肿瘤根治术患者早期全麻POCD的发生情况,探讨其可能的危险因素。
1资料与方法
1.1一般资料选择我院2010年6月至2013年6月间286例择期全麻下行胃肠肿瘤根治术的老年患者,年龄>65岁,美国麻醉师协会(ASA)分级Ⅰ~Ⅲ级,其中胃癌根治术114例、结肠癌根治术84例、直肠癌根治术88例。所有患者术前无严重心、脑、肺、肝、肾及内分泌系统疾病,无精神、神经病史及药物滥用史。根据POCD发生情况,将其分为POCD组(82例)和非POCD组(204例)、
1.2麻醉方法所选患者术前均未给予麻醉前用药。入手术室后常规监测心电图(ECG)、血压(BP)和血氧饱和度(SpO2)。局麻下行右侧颈内静脉穿刺置管,并行桡动脉穿刺置管监测有创动脉压。麻醉诱导:静脉注射咪达唑仑0.05 mg/kg、舒芬太尼0.5 μg/kg、依托咪酯0.3 mg/kg和阿曲库铵0.6 mg/kg,气管插管后行机械通气。术中持续泵注异丙酚、阿曲库铵和瑞芬太尼维持麻醉。手术结束后,待患者自主呼吸恢复,给予新斯的明和阿托品拮抗肌松,待患者具备拔管指征后拔除气管导管送至麻醉恢复室(PACU),面罩吸氧并进行常规监测。术毕所有患者均采用舒芬太尼患者自控静脉镇痛,PCIA配置:舒芬太尼2 μg/kg+生理盐水至100 ml,负荷量2 ml,持续输注量2 ml/h,自控镇痛(PCA)量1 ml,锁定时间15 min。
1.3评分标准全部患者分别于手术前1 d、手术后1、3、7 d时经简易智能量表(MMSE)评分。MMSE最高得分30分,24~27分为轻度认知障碍,19~23分为中度认知障碍,0~18分为重度认知障碍。术后评分低于术前1分以上确定有认知功能下降,诊断为发生POCD〔3〕。术中低血压标准:血压下降超过晨醒时血压的20%以下作为麻醉手术中低血压的判断标准〔4〕。
1.4观察指标记录患者的术前一般情况(年龄、体重、性别、受教育程度、吸烟史、酗酒史、术前是否合并高血压、糖尿病、脑梗死或冠心病)、术中一般情况(手术时间、术中出血量、输血量、输液量及术中是否出现低血压)和术后一般情况(术后苏醒时间、是否出现心肺并发症、电解质紊乱及本次住院时间)。
1.5统计学方法采用SPSS17.0进行t及χ2检验。采用单因素分析法筛选可能危险因素,多因素分析采用Logistic回归分析法筛选独立危险因素。
2结果
2.1POCD危险因素分析两组间体重、性别、吸烟史、酗酒史、手术时间、术中出血量、输液量、术后苏醒时间及术后合并心肺并发症比较差异无统计学意义(P>0.05),患者年龄、受教育程度、术前合并高血压、糖尿病、脑梗死或冠心病、术中出现低血压、术后电解质紊乱及住院时间差异显著(P<0.05)。见表1。
2.2两组术前后MMSE评分术后1 d时POCD发生率为26.2%(75例),术后3 d发生率为23.8%(68例),术后7 d发生率为8.4%(24例)。两组患者术前MMSE评分差异不明显(P>0.05);与术前1 d比较,术后1、3 、7 d时POCD组MMSE评分降低(P<0.05),非POCD组差异不明显(P>0.05);与非POCD组,POCD组术后1、3 d时MMSE评分降低(P<0.05),7 d时MMSE评分差异不明显(P>0.05)。见表2。
2.3Logistic回归分析以患者术后是否出现POCD为应变量(未发生设为0,发生为1),年龄、受教育程度、术前合并高血压、糖尿病、脑梗死或冠心病、术中低血压及住院时间为自变量进行Logistic回归分析,结果分析示:年龄、受教育程度、术前合并高血压或糖尿病、术中低血压及住院时间是影响老年胃肠肿瘤根治术患者早期全麻术后POCD的危险因素。见表3。
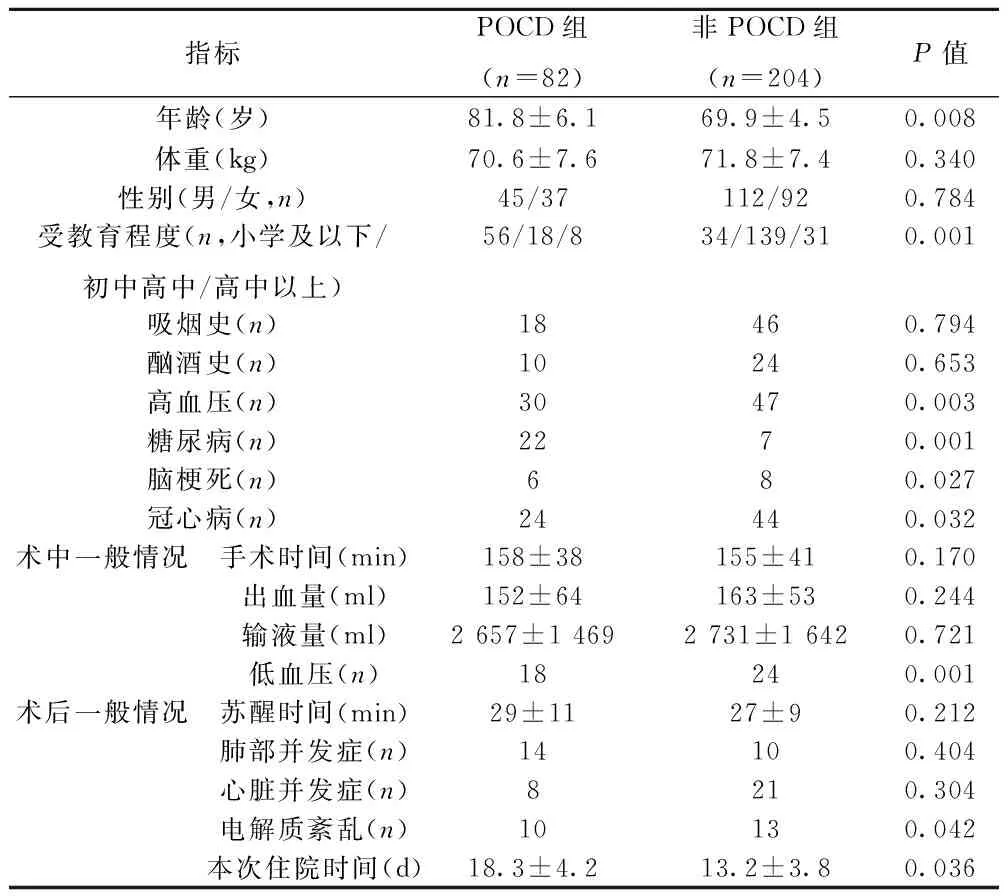
表1 影响POCD发生危险因素分析

表2 两组患者手术前后MMSE评分比较±s,分)
与术前1 d比较:1)P<0.05;与非POCD组比较:2)P<0.05

表3 POCD发生的多因素Logistic回归分析
3讨论
随着老龄社会的到来和现代医疗技术的发展,老年患者施行手术治疗的机会越来越多,针对老年人围术期疾病的种类及其并发症的研究也越来越深入,虽然近年来在麻醉技术、手术操作以及监护仪器等方面有了很大提高,从很大程度上提高了手术的可控性和安全性,但临床研究发现,老年患者POCD的发生率却逐渐增加。据文献报道,普通全麻患者(40~65岁)术后1 w POCD的发生率约为19%,而老年患者(65~81岁)的发生率则更高,可达25.8%左右〔5,6〕。老年患者的POCD一般主要发生在麻醉或手术后1~3 d,有的发生时间可能会更长,甚至可持续至麻醉或手术后数月甚至数年,或者更长时间〔7〕。
根据术后认知功能持续的时间将术后7 d内界定为早期POCD〔8〕。本研究表明,286例老年胃肠肿瘤根治术患者全麻术后1 d时 POCD发生率为26.2%(75例),术后3 d时发生率为23.8%(68例),术后7 d时发生率为8.4%(24例),这可能与老年患者自身生理特点、全麻药物的作用机制及术后早期全麻药物的残留有关。因老年患者具有以下生理特点:①中枢神经系统的老年性改变,增加了其对中枢抑制药物的敏感性;②肝、肾功能下降使麻醉药物代谢降低、排泄时间延长;③血浆蛋白质浓度降低,血浆蛋白质结合药物的效能减弱,使得血浆中游离药物相对增多,其临床作用相对增强。因而麻醉药在老年患者中容易残留,残留的麻醉药可导致中枢神经系统活性改变。MMSE量表是评价老年患者POCD的筛选工具之一,其特异性为82%,敏感性为87%。本研究结果表明提示POCD组的老年患者认知功能的改变仅为一过性认知功能障碍,多在术后7 d恢复。
本研究多因素分析结果提示,高龄是POCD的危险因素,分析其原因可能是〔9〕:①中枢神经系统随着年龄增长而改变,包括神经细胞凋亡、神经元数量减少、突触数量下降以及神经递质减少,如胆碱酯酶、碳酸酐酶、乙酰胆碱受体及5-羟色胺(5-HT)受体活性降低等;②老年患者脑血流动力学发生改变。随着年龄的增长,脑血管硬化,血流阻力增加,血流量减少,脑氧代谢率下降,脑功能逐渐衰退及肝肾功能的减退和手术麻醉的创伤,导致老年人更易发生POCD。
术前合并高血压或糖尿病的患者也较易发生POCD,因高血压或糖尿病患者常伴有脑血管和颈动脉粥样斑块,使脑血管自动调节功能受损,当血压下降时容易造成脑血供不足,从而引起大脑缺氧,中枢神经系统递质释放减少,特别是胆碱能神经系统功能下降,导致脑功能受损〔10〕。本研究结果显示患者术中低血压也是POCD发生的另一独立危险因素,原因可能是术中低血压导致大脑低灌注状态而出现脑供血不足及其所诱发的自由基损伤等多种病理学变化,氧化应激又是脑缺血损伤的重要机制,氧化应激反应增强导致反应性氧自由基过多,并导致相应区域神经元保护功能减弱,在脑缺血等病理情况下自由基生成增多,且自由基清除酶活性降低,动态平衡破坏,启动自由基连锁反应,造成脑组织缺血损伤;此外,氧化应激反应还可引起神经元变性与蛋白质凋亡基因的活化、轴突断裂、线粒体运输受损、线粒体功能受损,使形成和维持突触联系的分子表达减少,从而影响记忆和认知功能〔11〕。
受教育程度的差异也影响POCD的发生,受教育程度越高者越倾向于参与配合研究。在本研究实施过程中,有部分老年患者因视力、听力、语言及文化等原因被排除在病例选择之外,另外,与国外相比,我国在此年龄段的老年人文化程度普遍偏低,这并不符合世界范围内老年人群的文化状况。但已有研究表明受教育程度偏低是POCD的危险因素〔12〕,与本研究结果一致。
综上,年龄、受教育程度、术前合并高血压或糖尿病、术中低血压和住院时间是老年胃肠肿瘤根治术患者全麻术后早期认知功能障碍的独立危险因素,因此麻醉医生对老年患者POCD的发生应引起足够重视,但目前POCD发生的病因与发病机制尚不完全明确,希望可以通过对危险因素的分析来对患者发生POCD的可能性进行预测,为临床防治POCD提供参考,使老年患者尽早康复,提高生活质量。
4参考文献
1Cao L,Wang K,Gu T,etal.Association between APOE epsilon 4 allele and postoperative cognitive dysfunction:a meta-analysis〔J〕.Int J Neurosci,2014;124(7):478-85.
2Alildstrom H,Rasmussen LS,Rontow IP,etal.Cognitive dysfunction 1-2 years often non-cardiac surgery in the elderly〔J〕.Acta Anaesthesiol Scan,2000;44(12):1246-51.
3Deiner S,Silverstein JH.Postoperative delirium and cognitive dysfunction〔J〕.Br J Anaesth,2009;103(1):41-6.
4吕顺华,孟广洲,侯跃东,等.全麻中低血压判断标准的探讨〔J〕.山东医药,2001;41(10):27-8.
5Rohan D,Buggy D,Crowley S,etal.Increased incidence of postoperative cognitive dysfunction 24 hours after minor surgery in the elderly〔J〕.Can J Anaesth,2005;52(2):137-42.
6Moller JT,Cluimans P,Rasmussen LS,etal.Long-term postoperative cognitive dysfunction in the elderly ISPOCD1 study.ISPOCD investigators.International Study of Post-Operative Cognitive Dysfunction〔J〕.Lancet,1998;351(9106):857-61.
7Papaioannou A,Fraidokis O,Balalis C,etal.The impact of the type of anaesthesia on cognitive status and delirium during the first postoperative days in elderly patient〔J〕.Eur J Anaesthesiol,2005;22(7):492-9.
8王春燕,吴新民.全身麻醉术后对中老年病人认知功能的影响〔J〕.中华麻醉学杂志,2002;22(6):332-5.
9Silverstein JH,Timberger M,Reich DL,etal.Central nervous system dysfunction after noncardiac surgery and anesthesia in the elderly〔J〕.Anesthesiology,2007;106(3):622-8.
10Shaw S,Wang X,Redd H,etal.High glucose augments the angiotensin II-induced activation of JAK2 in vascular smooth muscle cells via the polyol pathway〔J〕.J Biol Chem,2003;278(33):30634-41.
11Dala Monte SM,Neely TR,Cannon J,etal.Oxidative stress and hypoxia-like injury cause Alzheimer-type molecular abnormalities in central nervous system neurons〔J〕.Cell Mol Life Sci,2000;57(10):1471-81.
12Monk TG,Weldon BC,Garvan CW,etal.Predictors of cognitive dysfunction after major noncardiac surgery〔J〕.Anesthesiology,2008;108(1):18-30.
〔2014-12-09修回〕
(编辑安冉冉/曹梦园)
基金项目:国家自然科学基金(81560193);江西省教育厅科学技术研究项目(GJJ15054)
通讯作者:卢忆梅(1963-),女,副主任医师,主要从事临床麻醉学研究。
〔中图分类号〕R749
〔文献标识码〕A
〔文章编号〕1005-9202(2016)09-2160-03;
doi:10.3969/j.issn.1005-9202.2016.09.051
第一作者:陈勇(1986-),男,硕士,住院医师,主要从事临床麻醉学研究。
