母体血清AFP检查联合超声在胎儿神经系统畸形诊断中的应用
2016-06-03陈静
陈 静
重庆市渝北区人民医院超声科 重庆 401120
母体血清AFP检查联合超声在胎儿神经系统畸形诊断中的应用
陈静
重庆市渝北区人民医院超声科重庆401120
【摘要】目的探讨母体血清AFP检查联合三维超声在胎儿神经系统畸形中的诊断价值。方法选取于我院进行产前健康体检的5 400例孕妇为研究对象,进行母体血清AFP检测及超声检查,筛选出具有胎儿神经管畸形的高危孕妇,随访所有孕妇至胎儿出生。结果5 400例筛查对象中共检出高危人群57例,检出率为1.1%,其中神经管畸形24例,阳性率为0.4%(24/5 400)。2 380例被筛查对象进行母体血清甲胎蛋白(AFP)检测,筛查出14例神经管畸形高风险孕妇,阳性率0.6%(14/2 380),经产后随访或超声检查证实12例胎儿神经管畸形,敏感性及特异性分别为93.6%及87.1%。35岁以上孕妇胎儿发生神经管畸形比例明显高于其他年龄段孕妇(P<0.05)。结论母体血清AFP联合超声检查能显著提高胎儿神经管畸形的诊断,对于及早发现神经系统畸形,降低产后病死率及缺陷率均具有积极意义。
【关键词】超声;母体血清AFP;胎儿神经系统畸形;应用
神经管是胎儿的中枢神经系统,在胚胎第2周开始发育,3周左右神经褶的两侧开始互相靠拢形成管道,此管道即被称为神经管,神经管前孔和后孔在4周左右相继关闭,中枢神经管是胚胎发育成脑、脊髓、头颅背部和脊椎等部位,如果中枢神经管没能正常发育,新生儿上述部位就可能出现缺陷,因此神经管畸形是一种严重的畸形疾病,本病重在胎儿出生前诊断,常用的检查方法主要包括非侵入性和侵入性两大类,侵入性检查,如羊膜穿刺、绒毛活检、胎血分析、胎儿肝脏活检等均会造成一定伤害[1],尤其是在无法完全确诊的情况下,进行活检易诱发医疗纠纷,所以临床多采用超声、磁共振、母血生化指标检测等手段。本文将最为常用的超声检查与母血AFP检测联合应用于筛查中,现报告如下。
1资料与方法
1.1研究对象选取2008-01—2015-01来我院妇产科进行健康体检的5 400例妇女为研究对象,年龄21~38岁,其中21~30岁3 254例,31~35岁1 862例,>35岁284例,平均(32.3±2.1)岁;经产妇2 350例,产史1~3次,平均产次(1.8±0.4)次;初产妇3 050例,孕周11~24周。
1.2筛查方法5 400患者均行阴道超声检查,检测仪器为GE-V730,探头频率控制在3.5~7.5 MHz,检查胎儿脊柱情况、颅骨光环及内部结构,重点检查颅骨光环完整、中线居中及脑室扩张情况[2],脊柱情况重点观察有无脊柱裂,测定双顶径值,排除无脑儿等严重畸形;5 400例中2 380例同时进行母体血清AFP检测,检测方法为化学发光法,按照试剂盒说明书进行,检测结果结合孕周、对象年龄等计算风险率[3]。
1.3统计学方法采用SPSS 17.0统计学软件对所有数据进行统计分析,计数资料组间比较采用卡方检验,计量资料组间比较采用独立样本t检验,P<0.05为差异有统计学意义。
2结果
2.1胎儿神经管畸形检查结果统计分析5 400例被筛查对象中共检出高危人群57例,检出率1.1%(57/5400),其中神经管畸形24例,阳性率为0.4%(24/5 400),24例神经管畸形胎儿中共检出42个畸形,其中单发畸形13例(54.2%),多发畸形11例(45.8%)。见表1。5 400例中共2 380例行母体血清甲胎蛋白(AFP)检测,母血AFP检测筛查出神经管畸形高风险孕妇14例,阳性率为0.6%(14/2 380),经产后随访或超声检查证实12例胎儿神经管畸形,敏感性及特异性分别为93.6%及87.1%。
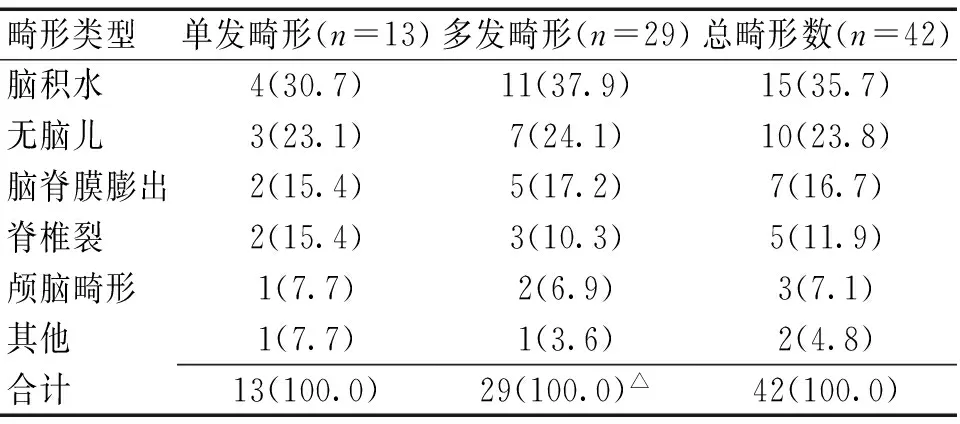
表1 神经管畸形筛查结果 [n(%)]
注:与单发畸形比较,△P<0.05
2.2胎儿神经系统畸形检出时间24例胎儿神经管畸形中共检出42个畸形,不同孕周的检出率不同。见表2。
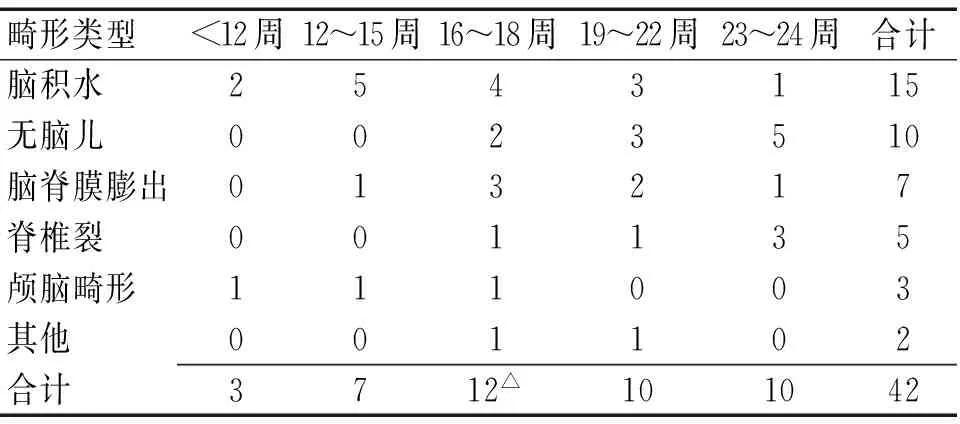
表2 胎儿神经管畸形检出时间 (n)
注:与其他时间比较,△<0.05
2.3不同年龄孕妇神经系统畸形比较>35岁孕妇高风险率及胎儿发生神经管畸形比例均明显高于其他年龄段孕妇(P<0.05)。见表3。
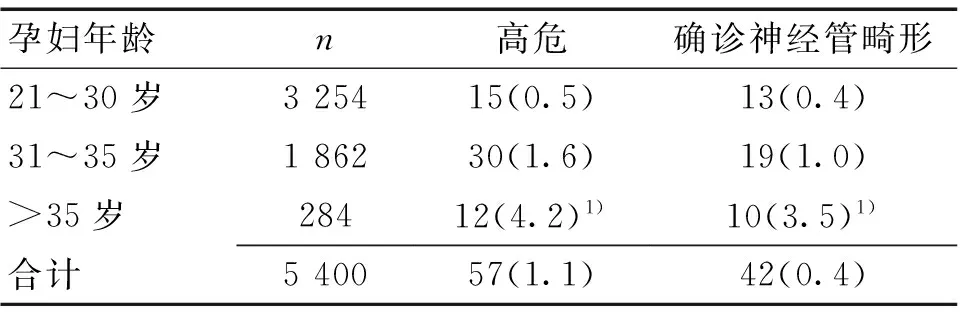
表3 筛查对象年龄与风险相关性分析 [n(%)]
注:与其他年龄段比较,1)P<0.05
3讨论
神经管畸形是胎儿神经系统畸形中最为常见的类型,胎儿4周左右神经管前孔和后孔相继关闭,受不良因素或遗传因素影响神经管前后孔闭合不良就会导致畸形,临床常见的类型有脊椎裂、无脑儿、脑积水、颅脑畸形、脑脊膜膨出等[4],目前,胎儿神经系统畸形多采用非侵入性检查方法,如胎儿形态观察多采用超声、磁共振等方式,生化及胎儿组织分析多采用母血清生化指标检测、母血中胚胎细胞富集分析等,所有产前检查方法中超声由于具有无创、简便、准确率高等众多优点,成为目前产前诊断神经系统畸形最为常用方法,不同神经管畸形超声表现不同,颅脑畸形是无脑儿的早期阶段,多见于妊娠早期。本文3例颅脑畸形胎儿被诊断出的孕周均18周以下,超声检查表现为侧脑室回声未显示,脑半球冠状切面声像图表现为米老鼠征,脉络膜超声回声不清晰[5];无脑多为颅脑畸形发展而成,正常发育胎儿12周左右超声检查即可见圆形或椭圆形光环,而无脑胎儿即使14周超声多切面扫描仍不见光环,或在颈部连接处可见一团不规则的超声回声光团,即可判断为无脑胎儿,因此早期胎儿无法判断是否为无脑胎儿,通常需要12周后才可见。本文10例无脑儿检出时间均在16周以后,脑脊膜膨出可发生在颅脑任何部位,但临床膨出部位多见枕部,超声图像可见头部有包块回声,膨出部位可见颅骨缺损,由于脑组织部分膨出,因此可见颅骨回声光环减小或双顶径偏小,脊椎裂胎儿纵向扫描,回声显示不规则“八”字形,横向扫描回声显示“W”形,而正常胎儿脊椎扫描回声可见两条增强光带,两条光带的连续好,且互为平行,脑积水超声显示脑室扩张[6],脑中线偏移,胎头增大,当侧脑室率>0.5且无回声区增宽时,即可判断为脑积水。
神经管畸形常见类型的超声声像图均有明显的特征,虽然国内外对超声诊断的准确性报道不尽相同,但超声无疑是胎儿神经系统畸形最为可靠、方便的诊断方法。超声诊断神经系统畸形临床应用中也存在一定的局限性,这源于超声检查是以胎儿形态学变化为基础,因此胎儿形态变化直接影响诊断准确性[7],如胎儿体位变化、羊水量多少等均会影响诊断结果,对于染色体遗传性疾病等与形态变化无关的神经系统畸形,超声即无法准确诊断,对于隐性脊椎裂超声也易漏诊。因此临床应用超声时应仔细探测每个部位,对于存在畸形儿生产史和家族史者,更应按照顺序逐个检查[8],必要时可结合母体血清AFP检测等生化指标检测手段。妊娠初期卵黄囊会生成AFP,妊娠晚期胎儿肝脏发育成熟,胎儿会由自身肝脏大量生成AFP,因此整个孕期中胎儿血清中均会存在一定量的AFP,但当胎儿神经管前后孔闭合不全时,AFP会从胎体内漏入母体血清中,因此通过检测母体血清中的AFP含量即可判断胎儿有无神经管畸形[9]。AFP也由此成为胎儿神经系统畸形诊断中的标志性生化物,本文共2 380例被筛查对象进行了母血AFP检测,共筛查出14例神经管畸形高风险孕妇,阳性率为0.6%,最终证实12例胎儿神经管畸形,母血AFP检测的敏感性及特异性分别高达93.6%及87.1%,虽然AFP检测具有较高的灵敏度,但其检测准确性会受孕周误差、母体健康状况、试剂盒仪器误差等因素影响,因此单纯应用母血AFP检测还需提高准确率。
综上所述,母体血清AFP检测联合超声具有灵敏度高、准确率高的优点[10],临床应用时可先采用母血AFP检测筛选出高危孕妇,对于高危孕妇进行超声检查,以进一步确诊有无胎儿神经系统畸形,联合筛选方法可减小工作量、提高靶中率,值得临床推广应用。
4参考文献
[1]张玉娟,张辉,李剑,等.11~14孕周胎儿中枢神经系统畸形的早期超声诊断[J].中国超声医学杂志,2014,30(7):667-669.
[2]邹丽华,杨家翔,李梦平,等.胎儿先天性神经管畸形的超声诊断及临床价值[J].中国医药导报,2013,10(30):128-130.
[3]刘晶,张巧莲,宋涛.产前超声筛查在胎儿神经管畸形中的价值探讨[J].新疆医科大学学报,2015,38(2):211-213.
[4]田晓先,郑陈光,林莲恩,等.母血甲胎蛋白与超声联合筛查胎儿神经管畸形的研究[J].中国优生与遗传杂志,2008,16(9):100-101.
[5]洪燕,覃伶伶,符小艳,等.产前彩色多普勒超声诊断胎儿中枢神经系统畸形[J].中国医学影像技术,2012,28(9):1 767-1 768.
[6]杨碧云,李虎宜.产前常规超声检查对胎儿中枢神经系统畸形的临床应用探讨[J].中国实用神经疾病杂志,2014,17(2):63-64.
[7]邓学东,李红,梁青,等.超声鉴别诊断技术在胎儿中枢神经系统畸形诊断中的应用[J].中华医学超声杂志(电子版),2011,8(4):711-718.
[8]张波.超声诊断胎儿中枢神经系统畸形临床分析[J].中国实用医药,2012,7(5):92-93.
[9]林莲恩,田晓先,李雪芹,等.超声结合母体血清联合筛查对早、中孕期胎儿神经管畸形的研究[J].中国妇幼保健,2010,25(18):2 562-2 563.
[10]梁香红.二维及实时三维超声对胎儿全前脑畸形与神经发育异常的诊断价值[J].中国实用神经疾病杂志,2014,17(18):83-84.
(收稿2015-07-19)
【中图分类号】R445.1
【文献标识码】A
【文章编号】1673-5110(2016)08-0035-03
