药物性肝损伤临床特点及致病药物回顾性分析
2016-06-01黄绍萍陆基华殷科珊樊贞瑜程计林
李 俊,黄绍萍,陆基华,殷科珊,樊贞瑜,唐 荣,徐 烈,程计林
上海市(复旦大学附属)公共卫生临床中心消化科,上海 201508
药物性肝损伤临床特点及致病药物回顾性分析
李 俊,黄绍萍,陆基华,殷科珊,樊贞瑜,唐 荣,徐 烈,程计林
上海市(复旦大学附属)公共卫生临床中心消化科,上海 201508
目的 探讨药物性肝炎患者的致病药物和临床特征,评价可疑药物与疾病的相关性,提高临床医师对药物性肝炎的认识。方法 回顾性总结2013年2月-2015年4月收治的198例药物性肝炎患者的临床资料,根据其用药种类、临床表现、实验室检查、发生药物性肝炎的时间及停药后的治疗效果进行综合分析。结果 药物性肝炎发生在用药后4周内最多见(116/198,占58.59%)。诱发药物性肝炎的药物中,以中药(99/198,占50.00%)、抗结核药(48/198,占24.24%)、抗感染药(15/198,占7.58%)多见,其他导致肝损伤的药物还有解热镇痛药、抗肿瘤药、抗精神病药、降血脂药、降血压药、降血糖药、抗风湿药、抗真菌药、抗痛风药、胃药等(36/198,占18.18%)。临床表现以肝细胞损伤型最多(144/198,占72.73%),重度肝损伤占64.14%(127/198)。结论药物性肝损伤呈重度化趋势,尤其以中药比例居高,须警惕。
药物性肝炎;致病药物;临床特点
肝损伤在临床上很常见,近年来,随着制药技术的进步、新药的不断问世及人们对健康状况的重视,药物性肝炎的发病率呈逐年升高趋势。据文献[1]报道药物性肝损伤(drug-induced liver injury,DILI)占所有药物反应病例的10%~15%,严重者甚至出现急性肝功能衰竭等危及生命的并发症。药物性肝炎日益成为一个世界性的大问题。据报道[2],西方国家药物引起肝衰竭占全部肝衰竭患者的10%~52%,病死率约为11.9%[3]。而药物性肝炎的临床表现多种多样,诊断缺乏特异性指标,常易导致误诊、漏诊[4],严重者可导致肝功能衰竭死亡。本文对198例药物性肝炎患者的临床资料进行综合分析,旨在探究近年药物性肝炎的临床特点。
1 资料与方法
1.1 一般资料 收集2013年2月-2015年4月住院的药物性肝炎患者198例,治疗前均有明确的服药史,均符合药物性肝炎诊断标准[5]。男96例,女102例,男女比例1∶1.1。年龄3~81岁,平均年龄(49±15)岁,其中≤20岁5例(2.53%),21~40岁50例(25.25%),41~60岁103例(52.02%),≥61岁40例(20.20%)。
1.2 诊断标准 根据2004年DDW会议上日本肝病学会提出药物性肝损伤诊断标准[5],对用药与临床症状出现的时间关系、病程中生化指标、嗜酸性粒细胞、有无饮酒或妊娠、除外其他原因、有意或无意再用药、所用药物既往有无肝损伤报告等方面进行量化评分。最后判断:≤2分,药物性肝炎可能性低;3~4分,药物性肝炎有可能;≥ 5分,药物性肝炎可能性大。本组198例患者,其中≤4分12例(6.06%),≥ 5分186例(93.94%)。
1.3 排除标准 (1)不符合药物性肝炎的常见潜伏期;(2)停药后肝脏异常升高指标不能迅速恢复;(3)有导致肝损伤的其他病因或疾病的临床证据。如果具备第(3)项,且具备第(1)、(2)项中的任何一项,则认为药物与肝损伤无相关性,可临床排除药物性肝炎。
1.4 临床分型 参照CIOMS(国际医学科学组织委员会)药物性肝炎分型标准[6],分为:(1)肝细胞损伤型:定义为血清谷丙转氨酶>2倍正常值上限或血清谷丙转氨酶/血清碱性磷酸酶升高倍数比值≥5;(2)胆汁淤积型:定义为血清碱性磷酸酶升高程度>2倍正常值上限或血清谷丙转氨酶/血清碱性磷酸酶升高倍数比值≤2;(3)混合型肝损伤:定义为血清谷丙转氨酶与血清碱性磷酸酶升高倍数比值介于2~5。
1.5 肝损害程度 (1)轻度:临床症状、体征轻微或缺如,肝功能指标仅1或2项轻度异常,ALT≤2倍正常值上限,或TBIL≤2倍正常值上限;(2)中度:症状、体征、实验室检查居于轻度和重度之间,2
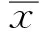
2 结果
2.1 出现药物性肝炎的时间分布 导致药物性肝炎的药物种类较多,不同类型的药物服药后发生药物性肝炎的时间略有差异。大多数药物性肝炎出现在服药后8周以内,其中发生在用药后4周内占58.59(116/198)(见表1)。
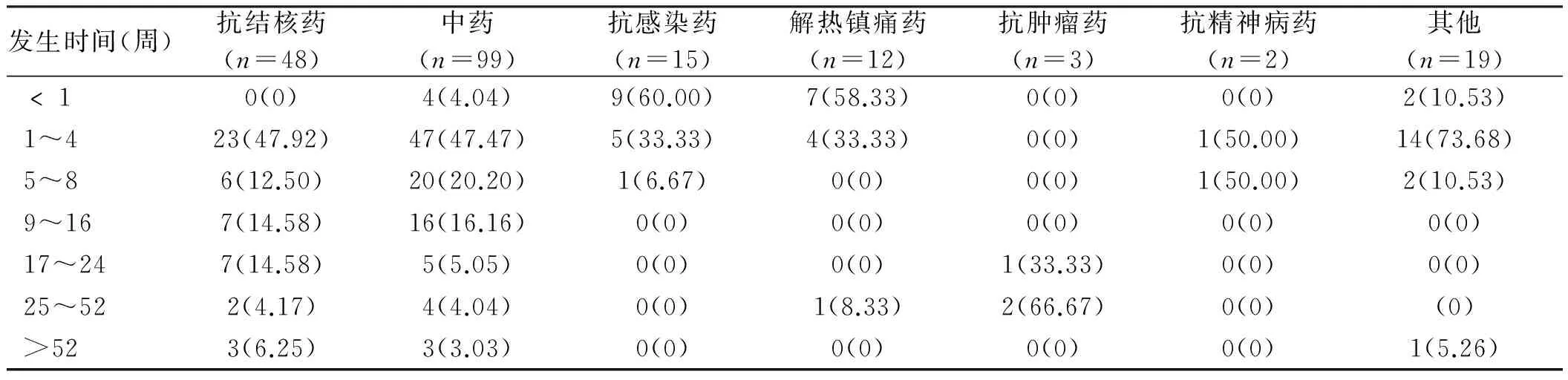
表1 不同类型的药物发生药物性肝炎的时间分布[例数(%)]Tab 1 Time distribution of different types of medicines in drug-induced hepatitis[n(%)]
2.2 临床表现 乏力82例(41.41%),纳差74例(37.37%),恶心46例(23.23%),其中16例出现呕吐,上腹部饱胀不适42例(21.21%),厌油10例(5.05%),发热21例(10.61%),皮肤瘙痒10例(5.05%),皮肤黏膜及巩膜黄染81例(40.91%),尿黄34例(17.17%),皮疹2例(1.01%),少数患者还表现为肝区不适、腹痛、腹泻等,有33例(16.67%)无明显临床症状,主要是体检发现。
2.3 引起药物性肝炎的药物种类 中药导致的药物性肝炎99例(50.00%),包括中药汤剂和中成药 (中药汤剂中多包含雷公藤、何首乌、青黛、苦参、麝香、肉豆蔻、乌头、斑蝥、三七等,中成药有风湿骨痛胶囊、复方青黛胶囊、湿毒清胶囊、壳脂胶囊等),高于其他各类药;其次为抗结核药48例(24.24%),患者均联合使用抗结核药物[主要有异烟肼(isoniazid,INH)、利福平(rifampin,RFP)和吡嗪酰胺(pyrazinamide,PZA)等];抗感染药15例(7.58%),主要是左氧氟沙星和克拉霉素等;解热镇痛药12例(6.06%),抗肿瘤药3例(1.52%),其他药物(包括降血脂药、降血压药、降血糖药、抗风湿药、抗真菌药、抗痛风药、胃药等)21例(10.61%)。
2.4 肝损伤分型 本组资料显示,药物性肝炎发病以肝细胞损伤型为主,占72.73%(144/198),其次为胆汁淤积型(24.24%,48/198)和混合型肝损伤(3.03%,6/198)。
2.5 肝损伤程度 从肝脏损伤的程度分析,总体损伤重,其中重度占64.14%(127/198),重型占2.02%(4/198),中度占33.33%(66/198),轻度只占0.51%(1/198)。
2.6 实验室检查 三组患者实验室检查通过统计学分析显示,TB、DB、CHE、TBA差异均无统计学意义(P>0.05);胆汁淤积型的ALT、AST与其他两组比较,差异均有统计学意义(P<0.05);三组中AKP两两比较,差异均有统计学意义(P<0.05);而GGT只有肝细胞损伤型与混合型之间差异有统计学意义(P<0.05,见表2)。
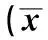
表2 各临床类型中相关实验室指标检测结果±s)Tab 2 Related laboratory indexes in all clinical types of drug-induced ±s)
注:与胆汁淤积型相比,*P<0.05;与混合型肝损伤相比,※P<0.05。
2.7 治疗及转归 198例患者入院后均立即予以停用提示可能导致肝损伤的药物,予以保肝、降酶、退黄等治疗。平均住院天数为(20.8±14.8)d。195例(98.48%)患者好转或治愈,2例(1.01%)自动出院,1例(0.51%)死于肝衰竭。
3 讨论
本研究结果表明,药物性肝炎女性患者稍多见,考虑多与女性的性激素水平有关,雌激素和孕激素的水平可以使肝酶活性增加,从而增加药物的积累或减少药物的清除[8]。从发病年龄方面看,中老年发病率较高,考虑与中老年罹患疾病概率较大、用药机会较多有关,同时随年龄增长,体内药物代谢的酶系总活性降低,肝脏血流量减少也是药物代谢功能减退的重要原因[9]。
药物性肝病的发生时间因药物类型不同而有所不同[10]。从本组资料看,药物性肝炎最快可以发生在服药后1~2 d,抗感染药用药时间短,药物性肝炎多发生在1周之内,其他需要长期治疗的药物导致药物性肝炎,大多数在用药后8周内产生,占73.74%(146/198)。由此可见,药物性肝炎多发生在服药的前2个月,提示我们用药注意监测肝功能,尤其是用药前2个月,注意护肝治疗。
据报道[11],可引起肝损伤的药物至少有1 000余种,国外报道[12]以抗生素为主,国内报道[13]以抗结核药为主。本组资料中引起肝损伤的药物几乎包括临床各科用药,中药所占比例最高,其次为抗结核药物和抗生素。长期以来,人们一直认为中药安全性高,但近年来随着中药的广泛应用,中药引起药物性肝炎所占的比例在不断增加。本组研究中,中草药及中成药所致肝损伤比例最大,与文献报道一致[4]。中药治疗引起肝损伤,机制尚未完全明确。究其原因主要为中药及中成药成分复杂,往往为多种药物混在一起煎制而成,缺乏临床试验对照研究及药物毒理试验;而肝脏作为人体主要的药物代谢器官,中药及其制品代谢产生的活性中间产物,可以和蛋白质、脂类及核酸等细胞大分子反应,导致蛋白质功能失调、脂质过氧化、DNA的损伤及氧化应激;同时这些活性中间产物可以引起细胞内离子梯度和储存钙的变化,导致线粒体损伤和能量产生障碍,从而引起肝细胞死亡甚至肝脏衰竭[14]。另外可能与品种、污染(包括农药残留)炮制和制剂工艺等诸多因素有关,此外剂量(单次剂量与总量)、疗程与配伍、个体差异等影响因素有关[15]。因此我们必须对中草(成)药可能出现的危害引起足够的重视,在临床药物应用期间,肝功能的监测必不可少。
DILI的临床表现无特异性,主要表现乏力、纳差、恶心、呕吐、上腹部饱胀不适等症状,部分以皮肤黏膜及巩膜黄染、尿黄而就诊,而部分患者无明显临床症状,主要是体检发现肝功能异常。这些患者中不乏因消化道症状发病诊断为“胃病”,治疗无效而导致病情延误者。实验室检查中主要表现为肝功能异常,无特异性,嗜酸性粒细胞比例>6%的患者仅占12.63%(25/198)。这些与病毒性肝炎、梗阻性黄疸,特别是慢性乙型肝炎发作时的常见症状无明显差异,原有基础肝病或其他基础性疾病的患者更容易误诊、漏诊,且无特异性的实验室检查,更加给我们诊断带来困难。因此诊断药物性肝炎应详细询问病史,全面根据临床表现及实验室检查分析,注意鉴别,尽可能做到不漏诊、不误诊。
从肝脏损伤的程度分析,总体损伤重,导致重度药物性肝炎考虑与下列原因有关:(1)许多药物性肝炎起病隐匿,早期无特征性表现,如果对此缺乏认识,服药期间未能定期检查肝功能,以致发展为重度肝损伤。本组中33例患者无临床症状,12例进展致重度。(2)因药物性肝炎缺乏特异性临床表现,临床上以消化道症状就诊患者较多,易误诊为“胃病”,导致患者出现肝功能异常后仍继续用药,使病情在用药中不断加重。(3)联合用药导致DILI加重,可能与药物之间存在相互作用有关,48例联合抗结核治疗患者,有25例重度,2例重型。(4)中药成分复杂,制备工艺参差不齐,服用周期长,且个体差异性较大,使药物性肝炎发病重。本组99例中药导致肝损伤患者中有66例重度(66.67%),1例重型。(5)考虑我院系传染病专科医院,肝损伤轻的患者基本于门诊治疗,故重度偏多。虽然药物性肝炎肝损伤程度重,但预后良好,98.48%的患者均好转或治愈出院。
综上所述,药物性肝炎在临床上比较常见,因此必须严格按照说明书用药,治疗时要定期复查相关生化指标,要尽可能避免长期、大量、重复给药,对儿童、老年人及肝、肾疾病患者,用药时必须慎重选择。应注意观察乏力、恶心、呕吐、皮肤黏膜黄染及尿黄等症状,以便早期发现药物性肝炎,防止重度、重型肝炎的发生。对既往无肝炎病史的患者出现肝功能异常,应详细询问病史,仔细询问其工作或生活中是否接触过化学物质,是否服用过处方药或非处方药,是否服用过保健药或中药,在应用新药期间如出现谷丙转化酶异常增高,应重点考虑药物引起的反应[16],对于发生过药物性肝病的患者,要避免再次使用同一类药物或化学结构相似的药物,以减少药物性肝病的发生。但由于药物性肝炎的临床表现与实验室检查无特异性,容易造成漏诊、误治,临床上应高度重视药物性肝炎的诊断与治疗,特别应警惕中药导致的不良反应,做到早发现、早治疗,以提高治愈率。
[1]Cui ZM,Zhao JJ,Ren LN,et al. The clinical features and diagonsis realization of 213 patients with drug-induced liver injury [J]. Modern Digestion & Intervention,2014,19(2): 104-107.
崔忠敏,赵佳钧,任丽楠,等.药物性肝损害213例临床特点及诊治体会[J]. 现代消化及介入治疗,2014,19(2):104-107.
[2]Larrey D,Pageaux GP. Drug-induced acute liver failure [J]. Eur J Gastroenterol Hepatol,2005,17(2): 141-143.
[3]Ibanez L,Perez E,Vidal X,et al. Prospective surveillance of acute serious liver disease unrelated to infectious,obstructive,or metabolic diseases: epidemiological and clinical features,and exposure to drugs [J]. J Hepatol,2002,37(5): 592-600.
[4]Teng GJ,Sun Y,Chang BX,et al. The clinical features and prognosis analysis of 418 patients with drug-induced liver injury [J]. Chinese Hepatology,2013,18(1): 11-14.
滕光菊,孙颖,常彬霞,等. 418例药物性肝损害临床特征及预后分析[J]. 肝脏,2013,18(1): 11-14.
[5]Chen CW. The evolution and evaluation of diagnostic standard for drug-induced liver injury [J]. Chinese Journal for Clinicians,2011,39(1): 68-71.
陈成伟. 药物性肝损害诊断标准的演变和评价[J]. 中国临床医生,2011,39 (1): 68-71.
[6]Benichou C. Criteria of drug-induced liver disorders. Report of an international consensus meeting [J]. J Hepatol,1990,11(2): 272-276.
[7]Tan KP,Zhu SL,Tan GQ. Clinical features of patients with severe and gravis drug-induced hepatitis [J]. Medical Journal of National Defending Forces in Southwest China,2012,55(7): 726-728.
谭可平,朱胜利,覃国琦. 重度及重型药物性肝炎患者临床特征分析[J]. 西南国防医药,2012,55(7): 726-728.
[8]Soldin OP,Chung SH,Mattison DR. Sex differences in drug disposition [J]. J Biomed Biotechnol,2011,2011: 187103.
[9]Wang YE,Yao GB. Drug induced liver injury associated with Chinese herbal medicine and herbal related food supplements [J]. Chin J Dig,2007,27(7): 435-438.
汪月娥,姚光弼. 中草药和相关保健食品引起药物性肝病的研究[J]. 中华消化杂志,2007,27(7): 435-438.
[10]Li M,Lang MC,Wu JY. Clinical analysis of 219 cases of drug-induced hepatitis [J]. Journal of Nanchang University (Medical Science),2010,50(6): 67-68.
黎明,郎梅春,吴锦瑜. 219例药物性肝炎临床分析[J]. 南昌大学学报(医学版),2010,50(6): 67-68.
[11]Weiler-Normann C,Schramm C. Drug induced liver injury and its relationship to autoimmune hepatitis [J]. J Hepatol,2011,55(4): 747-749.
[12]Zyoud SH,Awang R,Sulaiman SA. Reliability of the reported ingested dose of acetaminophen for predicting the risk of toxicity in acetaminophen overdose patients [J]. Pharmacoepidemiol Drug Saf,2012,21(2): 207-213.
[13]Liang B,Yu GM,Mao J. The Advances in drug-induced liver injury and its treatment [J]. Pharm J Chin PLA,2011,27(2): 175-177,188.
梁斌,余国梅,毛静. 药物性肝炎及其治疗的研究进展[J].解放军药学学报,2011,27(2): 175-177,188.
[14]Holt MP,Ju C. Mechanisms of drug-induced liver injury [J]. AAPS J,2006,8(1): E48-E54.
[15]Gong XH,Chen LL. The reasons and measures of liver injury induced by Chinese herb [J]. Hubei Journal of Traditional Chinese Medicine,2011,33(5): 70-72.
龚小慧,陈良良. 中草药所致药物性肝损害的原因及对策[J]. 湖北中医杂志,2011,33(5): 70-72.
[16]Liu XY,Li TH,Yang JX,et al. Change feature of blood serum zymogram and prognostic analysis of 256 cases of drug-induced liver injury [J]. China Modern Doctor,2009,47(17): 14-15.
刘序友,李庭华,杨继雄,等. 256例药物性肝病血清酶谱学变化特点及预后分析[J]. 中国现代医生,2009,47(17): 14-15.
(责任编辑:李 健)
Retrospective analysis of clinical characteristics of liver injury induced by drugs and its causative agents
LI Jun,HUANG Shaoping,LU Jihua,YIN Keshan,FAN Zhenyu,TANG Rong,XU Lie,CHENG Jilin
Department of Gastroenterology and Hepatology,Shanghai Public Health Clinical Center of Fudan University,Shanghai 201508,China
Objective To analyze the drug-induced hepatitis and the clinical features of drug-induced hepatitis,and to explore the correlation between the suspected drugs and diseases. Methods One hundred and ninety-eight patients with drug-induced hepatitis were enrolled from Feb.2013 to Apr.2015. The clinical data were analyzed according to the kinds of the drugs,the clinical manifestation,the laboratory examination,the occurrence time of drug-induced hepatitis and the effect of drug discontinuance.Results Most drug-induced hepatitis occurred within 4 weeks after medication (116/198,58.59%). Among the inducements of liver damage,traditional Chinese medicine (99/198,50.00%),anti-tuberculosis drugs (48/198,24.24%),and anti-infective drugs (15/198,7.58%) were more commonly. Others were antipyretic analgesics,antitumor drugs,antipsychotics,lipid-lowering agents,antihypertensive drugs,hypoglycemic drugs,anti-rheumatism medicine,antifungal drugs,anti-gout drugs,the stomach medicine,etc. (36/198,18.18%). Most clinical manifestations were the liver cell damage type (144/198,72.73%). Severe liver injury accounted for 64.14% (127/198). Conclusion Drug-induced liver injury presents a severe tendency. Traditional Chinese medicine is an important reason for it. The clinicians should increasingly attach more importance to it.
Drug-induced hepatitis; The causative drugs; Clinical features
10.3969/j.issn.1006-5709.2016.02.012
李俊,住院医师,研究方向:肝脏相关疾病的诊断及治疗。E-mail:lijun@shaphc.org
程计林,博士生导师,主任医师,研究方向:干细胞在肝脏疾病的分化及调控机制。E-mail:chengjilin@shaphc.org;徐烈,主治医师,研究方向:肝脏疾病的随访及管理。E-mail:xulie@shaphc.org
R575
A
1006-5709(2016)02-0164-04
2015-08-28
