宫腔粘连患者危险因素及治疗效果分析
2016-05-25黄倩羽北京大学深圳医院妇产科深圳518000
黄倩羽(北京大学深圳医院妇产科,深圳 518000)
宫腔粘连患者危险因素及治疗效果分析
黄倩羽(北京大学深圳医院妇产科,深圳518000)
摘要:目的探讨宫腔粘连相关危险因素及对治疗效果的影响。方法选取2012-01~2013-01我院宫腔镜室收治的112例宫腔粘连患者,均采用宫腔镜手术治疗。将人流史、人流清宫史、难免流产刮宫史、诊断性刮宫史、子宫内膜息肉切除史、子宫黏膜下肌瘤切除史、节育环、盆腔炎史、宫腔操作次数、孕次分别引入非条件Logistic回归模型单因素分析,有显著性意义单因素则进行多因素Logistic回归分析,探讨宫腔粘连发生的危险因素,及宫腔粘连范围与宫腔镜治疗效果的关系。结果无痛人流、难免流产刮宫史、宫腔操作次数、孕次是宫腔粘连的发生的危险因素(P<0.05)。随着宫腔粘连范围的扩大,治愈率、总有效率均呈降低趋势,差异有统计学意义(P<0.05)。结论影响宫腔粘连的因素较多,其中宫腔操作类型及次数与宫腔粘连密切相关,无痛人流、难免流产刮宫、宫腔操作次数、孕次是形成宫腔粘连的主要因素及危险因素,采用宫腔镜治疗宫腔粘连效果较好,但随着粘连范围的扩大疗效显著下降。
关键词:宫腔粘连;危险因素;无痛人流;刮宫
宫腔粘连(intrauterine adhesion, IUA)又称Asherman综合征,是子宫内膜基底层损伤后导致宫腔和(或)宫颈管部分或全部粘连的现象,危害性主要表现为月经减少、闭经、周期性腹痛、不育、流产等症状,严重影响育龄妇女的生殖健康[1,2]。随着宫腔操作如人工流产、子宫肌瘤剔除术、清宫术等的增加,促使宫腔粘连发病率逐渐升高,绝大部分宫腔粘连与妊娠密切相关,感染、低雌激素状态也是主要诱发因素,目前IUA已成为危害育龄期女性身心健康的常见问题[3,4]。宫腔镜是IUA诊断的金标准,宫腔镜下宫腔粘连分离已成为治疗宫腔粘连的标准方法,重度宫腔粘连分离术后再粘连发生率高,是影响其远期疗效的主要因素[5]。本研究对112例宫腔粘连患者相关因素及宫腔粘连分离术治疗效果进行分析,探讨宫腔粘连发生的危险因素及其对治疗效果的影响。
1资料与方法
1.1资料
选取2012-01~2013-01我院宫腔镜室收治的112例宫腔粘连患者,年龄18-47岁,平均年龄(34.86±5.71)岁;患者均出现闭经、周期性腹痛、不育、流产等症状,其中人工流产史72例,刮宫史33例,感染史7例。排除男性及卵巢输卵管因素等不育、肝肾功能不全、凝血功能障碍、急慢性感染、自身免疫性疾病及恶性肿瘤等。
1.2方法
粘连分级:患者均采用宫腔镜检查确诊为宫腔粘连,粘连分级采用2000年欧洲妇科内镜协会(ESGE)的分类和1988年美国不育症协会(AFS)的评分进行评估。根据粘连范围分为轻度(粘连范围小于宫腔范围的 1/3,呈薄膜状) 、中度(粘连范围 1/3-2/3,输卵管开口处部分封闭)、重度(粘连范围超过2 /3,输卵管开口处封闭) 。
手术方法:宫腔镜确定粘连部位、范围、类型及程度后,微型剪钳分离至宫颈及宫腔形态恢复正常、双侧输卵管开口清晰。术后抗生素,水囊、上环、防粘连剂及人工周期治疗3个月预防再粘连。术后随访收集患者孕次、术前宫腔操作病史、粘连范围及分度、术后治疗效果等资料。
效果判断标准:治愈,宫腔恢复正常形态,月经恢复正常;有效,宫腔形态基本恢复,月经量有所增加,但未恢复正常程度;无效,宫腔未恢复常态,月经量未改变。
1.3统计学分析
采用SPSS17.0分析数据,计数资料采用卡方检验,P<0.05为差异有统计学意义;计量资料采用t检验,P<0.05为差异有统计学意义;多因素相关性分析采用非条件Logistic回归分析,检验水准α=0.05。
2结果
2.1宫腔粘连相关因素分析
112例宫腔粘连患病原因:无痛人流57例(50.9%);有痛人流15例(13.4%);难免流产刮宫史29例(25.9%);诊断性刮宫史4例(3.6%);子宫内膜息肉切除史5例(4.5%);子宫黏膜下肌瘤切除史4例(3.6%);节育环5例(4.5%);盆腔炎史3例(2.7%)。将人流史、人流清宫史、难免流产刮宫史、诊断性刮宫史、子宫内膜息肉切除史、子宫黏膜下肌瘤切除史、节育环、盆腔炎史、宫腔操作次数、孕次分别引入非条件Logistic回归模型进行单因素分析,结果显示无痛人流、难免流产刮宫、宫腔操作次数、孕次是形成宫腔粘连的主要因素(P<0.01,见表1),将以上具有显著性意义的单因素引入回归模型进行多因素Logistic回归分析,结果显示无痛人流、难免流产刮宫史、宫腔操作次数、孕次是宫腔粘连的发生的危险因素(P<0.05,见表2)。
表1宫腔粘连相关单因素分析(χ±s)
Table 1Analysis of related single factors of intrauterine adhesions(χ±s)

因素 BSEWalddfPOR95%CI无痛人流3.210.8719.3510.0015.113.19-33.42有痛人流0.470.311.8210.221.590.81-3.10难免流产刮宫2.880.5910.3310.0022.613.82-187.16诊断性刮宫0.140.670.1310.921.930.37-4.06子宫内膜息肉切除0.550.411.9110.321.880.71-5.13子宫黏膜下肌瘤切除0.470.670.3710.791.140.48-5.09节育环1.830.674.2210.711.610.99-6.21盆腔炎0.760.540.2210.691.480.44-5.61宫腔操作次数2.540.684.3110.0010.122.17-28.96孕次1.850.324.2210.007.851.97-13.13
表2宫腔粘连相关多因素分析
Table 2Multiple factors Logistic regression analysis of intrauterine adhesions
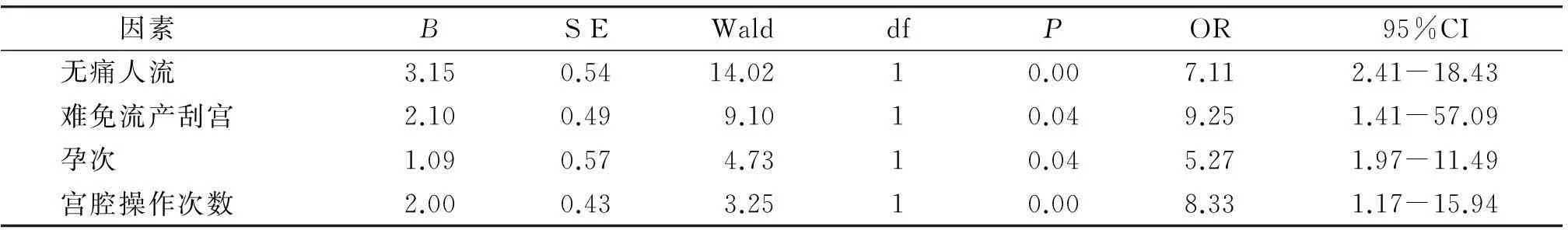
因素 BSEWalddfPOR95%CI无痛人流3.150.5414.0210.007.112.41-18.43难免流产刮宫2.100.499.1010.049.251.41-57.09孕次1.090.574.7310.045.271.97-11.49宫腔操作次数2.000.433.2510.008.331.17-15.94
2.2宫腔粘连范围与治疗效果的关系
随着宫腔粘连范围的扩大,治愈率、总有效率均呈降低趋势,不同粘连范围间差异有统计学意义(P<0.05);宫腔粘连范围占2/3-1时,治愈率为41.2%(7/17)、总有效率为70.6%(12/17),与范围小于1/3时比较,治愈率及总有效率均显著降低(P<0.05,见表3)。
表3宫腔粘连范围与治疗效果的关系例(%)
Table 3The relationship between intrauterine adhesions scope and efficacycases(%)

宫腔粘连范围n治愈有效无效总有效χ2P<1/36447(73.4)17(26.6)0(0) 64(100)17.110.001/3-2/33117(54.8)10(32.3)4(12.9)27(87.1)2/3-1177(41.2)5(29.4)5(29.4)12(70.6)
不同粘连范围治愈率比较,χ2=7.37,P=0.03
3讨论
子宫内膜功能层在正常月经周期中,在雌孕激素的周期性作用下可再生。月经来潮与雌孕激素降低,通过大量的分子及细胞级联反应,促使子宫内膜功能层脱落和出血,而后又随着雌孕激素的增加而再生内膜和间质细胞[6]。宫腔粘连是引起女性不育的常见子宫因素,发生机制主要由于子宫内膜基底层受损导致子宫壁相互黏着,从而形成长期粘连[7]。宫腔粘连的引发因素较多,各种原因引发的子宫损伤均可能导致宫腔粘连的发生。朱霞等[8]对宫腔粘连患者进行回顾性分析,结果发现人工流产和自然流产刮宫是主要诱发因素,产后刮宫也会导致宫腔粘连的发生;原因可能与妊娠期宫腔手术操作损伤子宫基底膜,且术后雌激素水平偏低导致内膜再生修复能力下降,从而出现宫腔粘连[9]。不正规医疗机构技术水平较差、无菌概念淡泊也是导致宫腔粘连的主要因素[10]。子宫肌瘤、黏膜下肌瘤、纵隔切除术及双子宫矫形术等可破坏内膜基底层,促使子宫基层暴露于宫腔内,导致宫壁的前后粘连[11]。子宫结核、术后继发感染、产褥期感染及宫内节育器引发感染均可导致宫腔粘连[12]。
本研究对112例宫腔粘连患者资料进行分析,探讨宫腔粘连相关因素及危险因素。结果显示分别引入非条件Logistic回归模型单因素分析,结果显示无痛人流、难免流产刮宫、宫腔操作次数、孕次是形成宫腔粘连的主要因素,将以上具有显著性意义的单因素引入回归模型进行多因素Logistic回归分析,结果显示无痛人流、难免流产刮宫史、宫腔操作次数、孕次是宫腔粘连发生的危险因素。张晶等[13]报道妊娠期宫腔内操作是导致宫腔粘连发生的主要原因,其中无痛人流、难免流产刮宫为宫腔粘连发生的主要危险因素,与本研究结果一致。张雪燕等[14]研究报道人流手术过程中,吸宫时间及压力与宫腔粘连密切相关,且认为轻度粘连宫腔镜手术效果最好,与本研究报道结果类似。
宫腔镜手术具有直观、简便及诊断性特征,是目前治疗宫腔粘连的主要方法。重度宫腔粘连也可在直观下进行手术切除和分离,对患者伤害较小。王军玲等[15]报道针对不同程度粘连患者,宫腔镜手术疗效不同,其中轻度粘连手术效果最好。秦琰等[16]认为重度宫腔粘连患者在宫腔镜治疗后几乎50%会受孕,反复进行宫腔镜治疗改善宫腔形态针对重度宫腔粘连意义较大,发现重度宫腔粘连宫腔镜治疗可出现许多严重产科并发症,如子宫基底部的破裂、子宫囊样、胎盘植入等[17],因此重度粘连患者治疗后辅助助孕时应注意此类并发症。本研究发现随着宫腔粘连范围的扩大,治愈率、总有效率均呈降低趋势,差异有统计学意义(P<0.05),与文献[18]报道结果一致。李红英等[19]报道92%-96%的轻度宫腔粘连患者接受正规治疗后可恢复正常月经,而重度宫腔粘连患者大多难以恢复正常月经,结果与本研究类似。
综上所述,宫腔粘连诱发因素较多,其中无痛人流、子宫黏膜下肌瘤切除、难免流产刮宫、宫腔操作次数、孕次是形成宫腔粘连的主要因素,且无痛人流、难免流产刮宫史、宫腔操作次数、孕次是宫腔粘连发生的危险因素,因此减少宫腔操作及合理使用避孕方式可预防宫腔粘连的发生。粘连范围与宫腔镜治疗效果密切相关,范围小于1/3患者治愈率及有效率明显高于其他范围,提示宫腔镜手术对宫腔粘连治疗效果较好,其中轻度粘连最好,重度粘连需适当增加宫腔镜手术次数。
参考文献:
[1]王海娜, 廖晟, 蒋优芬.宫腔镜下手术治疗宫腔粘连的临床疗效观察及宫腔粘连的相关危险因素分析[J].中国医师进修杂志,2012,35(36):7-9.
[2]左欣,杨慧云,陈芳,等.宫腔粘连分离术后预防再粘连的临床研究[J].现代妇产科进展,2013,22(4):339-340.
[3]李元华,龙玲,李玉艳.宫腔镜治疗106例宫腔粘连的疗效观察与护理[J].重庆医学,2013,42(18):2178-2180.
[4]李雷,孙爱军.宫腔粘连的诊治进展[J].生殖医学杂志,2011,20(1):63-68.
[5]吴琼蔚,谢晖亮,马成斌,等.宫腔粘连767例临床分析[J].实用妇产科杂志,2014,30(5):354-357.
[6]钟雪楠.宫腔镜诊治宫腔粘连122例临床分析[J].中国妇幼保健,2012,27(16):2545-2546.
[7]莫小亮,蒋晓莉,孙燕,等.宫腔镜子宫中隔切除术后3种治疗方法预防宫腔粘连的疗效及生殖预后观察[J].生殖与避孕,2013,33(3):173-175.
[8]朱霞,程春霞,徐大宝,等.两种中度宫腔粘连治疗方案的临床对照研究[J].中国内镜杂志,2014,20(1):26-30.
[9]冯淑英,杨冬梓.人工流产术后宫腔粘连问题[J].中国实用妇科与产科杂志,2012,28(9):657-660.
[10]茹晓莉,段华,王永军,等.宫腔粘连发生和预后的相关因素研究[J].现代生物医学进展,2014(29):5712-5715.
[11]王明凯,王蔼明.宫腔粘连的诊断及分类[J].生殖医学杂志,2014,23(4):334-338.
[12]孙燕,张小柳,蒋晓莉,等.宫腔镜治疗宫腔粘连所致月经异常疗效相关因素分析[J].中国实用妇科与产科杂志,2012,28(11):844-847.
[13]张晶,李雪梅.宫腔镜治疗宫腔因素所致不孕不育患者的生殖预后分析[J].牡丹江医学院学报,2015,36(1):47-49.
[14]张雪燕,边爱平,赵倩,等.两种方法预防子宫纵隔电切术后宫腔粘连的疗效[J].中国实用医刊,2015,42(10):36-38.
[15]王军玲.重度宫腔粘连分离术后两种预防复发方法比较[J].医学新知杂志,2015,25(1):38-41.
[16]秦琰,王蔼明.宫腔粘连的治疗进展[J].生殖医学杂志,2015,24(1):75-78.
[17]秦琰,王蔼明,王明凯,等.宫腔粘连分解术后患者妊娠结局的影响因素分析[J].生殖医学杂志,2014,23(9):748-753.
[18]刘凤勤,胡静.人工流产术后宫腔粘连的病因及预防[J].国际妇产科学杂志,2014,41(2):116-119.
[19]李红英,王燕,郎雁,等.2003例不孕症患者宫腔镜检查结果分析[J].生殖与避孕,2014,34(10):847-851.
Analysis of risk factors and therapeutic efficacy for uterine cavity adhesions
HUANG Qianyu
(ShenzhenHospitalofPekingUniversity,Shenzhen518000,China)
Abstract:ObjectiveTo analyze the related risk factors and clinical efficacy for uterine cavity adhesions.Methods A total of 112 cases of uterine cavity adhesions collected from January 2012 to January 2013 were treated under hysteroscopy. Related risk factors and hysteroscopy surgerical efficacy were analyzed in patients. The history of abortion, history of abortion with complete curettage of uterine cavity, history of inevitable abortion curettage, history of diagnostic curettage, history of endometrial polyps resection, history of uterine submucosal myoma resection, IUD, history of pelvic inflammatory disease, uterine cavity operation times, pregnant times were respectively introduced into the unconditioned Logistic regression model, and the significant factors in the single factor regression model were introduced into multiple factor Logistic regression analysis.ResultsPainless abortion, inevitable abortion curettage history, uterine cavity operation times, and pregnancy times were the risk factors of uterine cavity adhesions(P<0.05) With the enlargement of the scope of uterine cavity adhesions, the curative rate and total effective rate showed decreasing trends(P<0.05).ConclusionInfluential factors of uterine cavity adhesions are extensive. The uterine cavity operation type and times are closely related to the uterine cavity adhesion, and the painless abortion, inevitable abortion curettage, uterine cavity operation times, and pregnancy times are the main factors of causing the uterine cavity adhesions and risk factors. The effects of hysteroscopy on the uterine cavity adhesion are good, but drop significantly with the enlargement of the scope of adhesion.
Key words:uterine cavity adhesions;risk factors;painless abortion;curettage
[收稿日期:2015-09-14]
作者简介:黄倩羽,女,1982-04生,本科,主治医师,E-mail:hunaagagg@163.com.
中图分类号:R711
文献标志码:A
文章编号:1007-6611(2016)01-0080-04
DOI:10.13753/j.issn.1007-6611.2016.01.019
