改良腰大池置管术及不同椎管给药次数治疗结核性脑膜炎的疗效观察
2016-05-16宋春华于长国车海涌姜云燕吕利征王岩孙维峰杜玉红米丽萍
宋春华 于长国 车海涌 姜云燕 吕利征 王岩 孙维峰 杜玉红 米丽萍

改良腰大池置管术及不同椎管给药次数治疗结核性脑膜炎的疗效观察
宋春华 于长国 车海涌 姜云燕 吕利征 王岩 孙维峰 杜玉红 米丽萍
将2009年3月至2015年12月内蒙古自治区呼伦贝尔市传染病院收治的60例结核性脑膜炎患者采用随机数字表法分为两组,每组各30例,均给予抗结核药物及糖皮质激素治疗。其中一组采用常规腰椎穿刺,椎管给药及脑脊液置换每周2~3次(简称“对照组”);另一组利用硬膜外联合麻醉包及麻醉置管技术将导管置入腰大池,改椎管给药及脑脊液置换次数为2次/d(简称“改良组”)。比较两组患者治疗17 d和出院时各项脑脊液指标和颅内压的变化及恢复时间、临床转归,症状缓解情况及平均总住院天数。经过17 d治疗后,改良组脑脊液蛋白及颅内压恢复情况明显优于对照组([(1.62±0.95)、(2.53±1.25)]和[(212.33±54.37)、(254.26±62.96)]),差异具有统计学意义(t值分别为3.102、2.697,P值均<0.01),且脑脊液蛋白及颅内压恢复正常时间明显低于对照组([(41.83±10.04) d和(53.07±5.14) d]和[(15.63±2.74) d和(26.48±3.38) d]),差异具有统计学意义(t值分别为5.398、13.232,P值均<0.01)。改良组平均总住院天数[(43.20±22.87) d]明显短于对照组[(59.57±30.73) d],差异具有统计学意义(t=7.771,P=0.039);改良组总体好转率(96.7%,29/30)明显高于对照组(66.7%,20/30),差异有统计学意义(χ2=15.843.P<0.01);采用改良腰椎置管术,通过改变椎管给药及脑脊液置换次数治疗结核性脑膜炎具有良好的临床应用价值。
结核, 脑膜; 脊椎穿刺; 脑脊液置换; 投药,局部
结核性脑膜炎(tubercular meningitis,TBM)是由结核分枝杆菌引起的脑膜和脊膜的非化脓性炎症性疾病,脑膜的炎症和粘连可引起第四脑室出口阻塞形成梗阻性脑积水,造成顽固性高颅内压,进而导致患者意识障碍。另外,因其存在血脑屏障,单纯静脉加口服抗结核药物治疗结核性脑膜炎效果并不理想,患者死亡率及并发症的发生率均较高。常规腰椎穿刺,每周2~3次椎管给药治疗TBM,直到20世纪90年代才被临床认可。目前,腰大池置管技术已在交通性脑积水、蛛网膜下腔出血、各种脑脊液漏及颅内手术后置换血性脑脊液等方面得到广泛应用,但腰大池置管在TBM治疗方面还仅仅局限于脑脊液引流,给药频率为2~3次/周。此外,腰大池引流系统价格较高且具有一定的椎管给药适应证限制,这些因素都是腰大池置管术在TBM治疗中所面临的的问题,更重要的是以往TBM的治疗还忽视了异烟肼的局部作用效果[1-4]。为改善现有腰大池置管技术的弊端,笔者采用麻醉科价格便宜的硬膜外联合麻醉包及麻醉置管技术,经腰椎置管于腰大池,通过肝素帽进行脑脊液置换及椎管给药,同时改变常规椎管给药次数,改为每天1~2次椎管给药及脑脊液置换(颅内压大于250~350 mm H2O;1 mm H2O=0.009 81 kPa),增加异烟肼局部杀菌作用,及保持脑脊液中恒定的药物浓度,将此方法应用于TBM的治疗,获得满意疗效,现报道如下。
资料和方法
一、一般资料
入组患者为2009年3月至2015年12月期间内蒙古自治区呼伦贝尔市传染病院确诊的60例TBM患者,所有患者经病史询问、体格检查、影像学检查及脑脊液检查,均符合TBM的诊断标准及椎管给药适应证标准。本临床研究经我院伦理委员会批准备案,所有患者知情同意并签署同意书。入院后采用数字表法将患者随机分为两组,其中一组采用常规腰椎穿刺,椎管给药及脑脊液置换2~3次/周(简称“对照组”);另一组利用硬膜外联合麻醉包及麻醉置管技术将导管置入腰大池,改椎管给药及脑脊液置换次数为2次/d(简称“改良组”)。对照组和改良组各30例。对照组患者女10例,男20例;平均年龄(34.2±15.17)岁;治疗组患者女12例,男18例,平均年龄(40.80±17.84)岁,两组患者术前临床表现特点、性别、年龄、影像学及脑脊液检查结果间差异无统计学意义(P值均>0.05),具有可比性(表1)。

表1 术前各项临床特征在两组患者之间的比较
二、患者入选及排除标准
1.入选标准: (1)较重的早期或晚期结核性脑膜炎患者,具有明显的结核中毒症状,出现意识障碍;(2)脑脊液涂片或基因芯片检查发现结核分枝杆菌;(3)脑脊液常规生化检验提示蛋白含量>1.0 g/L或白细胞>100×106/L;(4)颅内压>250~350 mm H2O时,脑脊液置换及椎管给药同时应用;(5)脊髓型结核性脑膜炎。
2.排除标准: (1)有出血倾向者;(2)穿刺部位存在椎旁脓肿;(3)高颅内压已发生脑疝者,必须先给予甘露醇进行脱水治疗,并且保证穿刺过程中脑脊液外漏不超过2 ml;(4)对所注射的药品或麻药过敏;(5)腰穿部位局部感染;(6)不适合椎管给药者:脑脊液常规生化检查基本正常,单纯脑结核瘤;(7)癫痫患者相对禁忌(根据病情需要)。
三、治疗方法
两组患者在常规有效抗结核药物治疗基础上[3H-R-Z-S(E)/6H-R-Z/3H-R(H:异烟肼;R:利福平;Z:吡嗪酰胺;E:乙胺丁醇;S:链霉素);其中早期,异烟肼儿童按15~20 mg· kg-1·d-1、成人按0.4~0.6 g/d静脉注射给药;待病情控制,脑脊液检查好转后改为常规剂量口服(0.3 g/d)(儿童根据公斤体质量应用)],于入院当日均给予常规腰椎穿刺、测颅内压、查脑脊液常规生化,并常规给予降颅内压及对症治疗,治疗方案相同。改良组患者采用地塞米松10 mg静脉点滴1 d 后置管,然后将地塞米松用量减到5 mg改为椎管给药并规律减量(每周减2.5 mg,2周后停止椎管给药,改口服醋酸泼尼松20 mg,每周减5 mg至停止);对照组常规静脉注射地塞米松10 mg,规律减量,疗程4~8周。
改良组:采用硬膜外联合麻醉包及麻醉置管技术,取腰椎穿刺常规穿刺点(不同次需更换位置),将导管置入腰大池,见导管末端有脑脊液滴出后接肝素帽并采用无菌纱布包裹,由助手用脱敏胶带固定,针孔处先用无菌胶贴粘贴;取下洞巾,针孔处除了采用无菌胶贴外,再用10 cm×12 cm的3M透明敷料粘贴;导管沿穿刺点上行至肩部,导管路径需用胶带固定,每两天针孔处消毒并更换1次透明敷料,肝素帽每天于椎管给药后消毒并更换纱布,每次由2名医务人员操作,其中1名戴无菌手套进行无菌操作,每天由肝素帽处进行脑脊液置换(当颅内压>250~350 mm H2O时,用2.5 ml 注射器先缓慢抽取脑脊液2.5 ml,同时用37 ℃生理盐水等量置换,约20~40 ml/次)及给药(异烟肼0.1 g/次,1~2次/d;地塞米松5 mg/d,需规律减量)。腰椎置管5~7 d 后撤管,为防止形成脑脊液漏,撤管动作需缓慢、轻柔;撤管后,针孔处按压5 min,患者去枕平卧4~6 h;次日更换腰椎间隙重新穿刺测颅内压并置管,查脑脊液常规生化,据好转情况调整治疗,至症状及脑脊液实验室指标均接近正常后停止置管。改腰椎穿刺每周1次,观察2周,患者病情平稳,给予出院口服药物治疗,撤管后糖皮质激素如果仍未减完,给予替代量的醋酸泼尼松口服并规律减量至停药。
对照组:采用常规腰椎穿刺,椎管给药和脑脊液置换(颅内压>250~350 mm H2O)每周2~3次,其他化疗方案等同治疗组。
四、观察指标
置管后2个周期(即17 d 时)及出院时,分别观察患者脑脊液指标及颅内压变化情况、脑脊液蛋白及颅内压恢复情况、临床症状缓解情况、临床转归及平均总住院天数。
五、疗效判断
1. 显效:临床症状消失,颅内压正常;脑脊液常规检查蛋白<0.45 g/L,糖、氯接近正常或正常。
2. 好转:临床症状消失,颅内压正常,脑脊液各项指标明显好转,但蛋白大于正常。
3. 无效:临床症状长期不改善,脑脊液各项指标波动较大,不能够恢复正常。
六、统计学处理
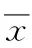
结 果
两组患者入院时临床症状及体征统计见表1。两组患者治疗1周后,改良组患者各项临床症状改善率明显高于对照组(χ2=17.028,P=0.009),见表2。治疗17 d 后两组患者脑脊液各项脑脊液指标与颅内压检测结果均较治疗前有所好转,两组患者各项指标的比较见表3。表3说明两组治疗17 d 后,改良组脑脊液蛋白与颅内压检测值与对照组比较差异有统计学意义,但脑脊液中细胞、葡萄糖及氯化物的变化较对照组相比较差异无统计学意义。出院时改良组与对照组患者脑脊液蛋白检测值分别为(0.48±1.65) g/L和(2.92±2.17) g/L,差异有统计学意义(t=3.152,P<0.01)。治疗后,两组平均总住院天数、颅内压及蛋白质恢复正常时间改良组明显优于对照组(表4)。改良组总体好转率(96.7%,29/30)明显高于对照组(66.7%,20/30),(χ2=15.843.P<0.01)。本研究中,改良组无1例患者发生感染, 有2例脑脊液漏形成,给予侧卧位并加压包扎1 d后好转;1例导管阻塞,撤管重置后得以继续治疗。
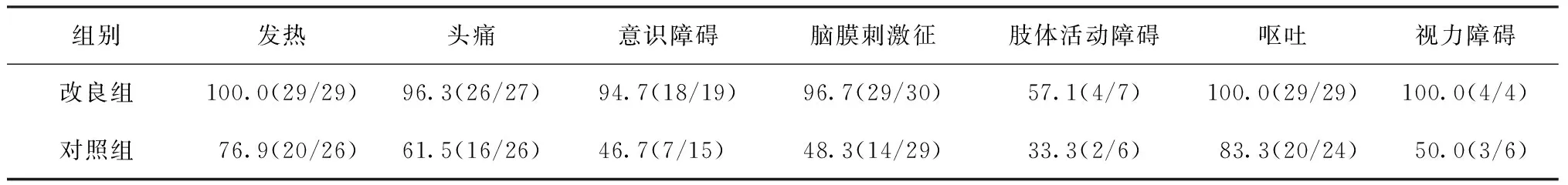
表2 治疗组与对照组患者治疗后症状缓解情况
注 括号外数值为各种临床症状经治疗后的“缓解率(%)”,括号内数值分子为“缓解例数”,分母为“各种症状发生的例数”

表3 两组患者各自治疗前与治疗后17 d 脑脊液化验指标、颅内压变化情况及两组之间治疗后17 d 各项指标的比较
注t1、P1值为治疗组组内治疗前后比较的统计学分析结果;t2、P2值为对照组组内治疗前后比较的统计学分析结果;t、P为治疗后治疗组与对照组间比较

表4 两组患者脑脊液蛋白质及颅内压恢复正常的时间及平均住院总天数比较
讨 论
结核性脑膜炎是常见的神经系统结核病,其病程长、致残率及病死率高。临床上结核性脑膜炎治疗的最终目的是缓解临床症状、控制病情发展、缩短疗程以及减少后遗症发生[1]。由于很多抗结核药物难以透过血脑屏障,故结核性脑膜炎的单纯静脉加口服给药治疗效果较差。随着椎管给药治疗结核性脑膜炎在临床中的广泛应用,其治疗效果明显优于单纯静脉及口服给药,常规腰椎穿刺每周1~2次,目前已经成为结核性脑膜炎治疗的一种有效方法[3-7]。由于许多重症、昏迷、烦躁患者不能配合腰椎穿刺,肥胖以及并发下肢各关节结核等导致腰椎穿刺受限,这些情况均影响结核性脑膜炎的疗效;此外,脑脊液循环周期较长,每日仅能完成约3~4次循环,1个循环周期达6~8 h,因此只有每天2~3次鞘内注射才能达到药物在脑脊液中的均衡分布,但患者难以忍受长时间的鞘内注射且容易继发感染[3-4]。因此,本研究对腰大池置管系统进行改良,通过改变椎管给药及脑脊液置换次数促使药物在脑脊液中维持均衡的浓度,进而观察其疗效。
我院改变既往腰大池置管均接引流瓶(袋)用于引流的目的,在末端接肝素帽,将其设计成适合椎管给药及脑脊液置换的装置,改变既往腰大池置管术主要应用于交通性脑积水、蛛网膜下腔出血、各种脑脊液漏及颅内手术后置换血性脑脊液等用途,而将其应用于结核性脑膜炎患者的治疗,同时改传统腰椎穿刺(每周2~3次)椎管给药及脑脊液置换次数为每天2次,置管后根据患者症状随时给予脑脊液置换。该方法的主要优势体现在以下几个方面:常规腰穿进行脑脊液置换时,患者需要采取穿刺体位,抽液需缓慢且操作时间长患者难以配合,但置管后患者可采取正常卧位,同时还能减少重症昏迷、下肢病变、肥胖等不能配合穿刺患者的穿刺次数,减少反复穿刺给患者带来的恐惧,避免形成脑脊液漏。置管后,椎管给药可快速控制高颅内压,减少降颅内压药物的应用次数及用量。每天规律通过椎管给予糖皮质激素,可改变糖皮质激素原有的用量及用药途径,并减少全身应用糖皮质激素的副作用。此外,利用硬膜外联合麻醉包及麻醉置管技术替代腰大池置管系统,可以减少腰椎穿刺包等器材的使用,降低医疗成本。特别是根据脑脊液循环特点给予异烟肼,可以使抗结核药物在脑脊液中达到均衡的分布浓度,发挥最好的效果。该方法还适用于肝、肾功能受损及抗结核药物应用受限的患者,可较好维持患者椎管内有效药物浓度,减少此类患者并发症的产生并降低死亡率。
本研究显示,改变椎管给药及脑脊液置换管次数为2次/d治疗结核性脑膜炎与常规腰椎穿刺相比,临床症状缓解率和临床好转率明显提高(P<0.05)。该法可在早期迅速降低颅内压及脑脊液蛋白质含量,颅内压及蛋白质恢复正常时间明显缩短(P<0.01),尤其是对于重症结核性脑膜炎患者在减轻梗阻性脑积水,降低并发症等方面具有十分重要的作用。此外,治疗后,改良组平均住院天数为(43.20±22.87) d,与对照组(59.57±30.73) d相比明显缩短(P=0.039),原因可能是:(1)脑脊液置换术置换部分脑脊液后,颅内压降低,脑水肿缓解,降低脑脊液中蛋白质含量。(2)腰椎置管连续椎管给药可以将药物浓度稳定在一定水平,提高药物杀菌作用,有效提高治愈率;同时,连续给药可以提高脑脊液中的血药浓度,减轻脑膜炎性渗出物,降低颅内压,促进蛋白质吸收[8-9]。(3)重视异烟肼的局部效应,异烟肼对结核分枝杆菌有高度的选择性,抗菌作用强,在试管内0.025~0.050 mg/L的浓度可抑菌,较高浓度10 mg/L对繁殖期细菌有杀菌作用,根据脑脊液循环周期给予异烟肼,提高药物浓度并延长接触时间可以使抗结核药物在脑脊液中达到均衡的分布浓度发挥最好杀菌效果[10]。(4)脑脊液循环周期较长,采用腰大池置管并提高给药次数可以达到药物在脑脊液中的均衡分布。但本研究发现,尽管治疗后两组患者细胞数、氯化物及葡萄糖变化及恢复时间差异并没有统计学意义,但其对于患者预后及症状改善无明显影响。因此,及早行腰椎置管改变椎管给药及脑脊液置换次数是治疗结核性脑膜炎的一个好的方法,但需密切注意置管可能导致的继发感染,注意无菌操作,避免由针孔处及肝素帽处污染而继发感染[11-12]。总之,该方法操作简单、见效快、疗效高、并发症少,可降低患者住院费用,因此具有很高的应用及推广价值。
尽管采用该方法治疗结核性脑膜炎已经取得了良好疗效,同时也为患者节省了更多的医疗费用,但我们仍需在今后的工作中重视以下问题:首先,异烟肼、地塞米松、糜蛋白酶等目前已经被证实对结核性脑膜炎有效,链霉素无效甚至加重粘连,而阿米卡星临床资料较少,我们在今后工作中还应进一步研究其他抗结核药物经椎管给药后的疗效;其次,临床观察发现2次/d椎管给药效果优于1次/d给药,增加给药次数至3次/d能否进一步提高疗效仍有待于进一步研究;再次,腰大池置管椎管给药及脑脊液置换只是治疗结核性脑膜炎的一种较好的辅助方法,可以快速减轻结核性脑膜炎患者临床症状,但不能单独用来治疗结核性脑膜炎,我们需在规律抗结核药物治疗基础上联合应用该方法,才能达到治愈目的。最后,置管术必须严格执行无菌操作,特别是在置管、椎管给药、脑脊液置换等可能导致感染的环节设计无菌操作规程。本研究中改良组严格执行无菌操作,无1例患者发生感染;有2例脑脊液漏形成,给予侧卧位并加压包扎1 d后好转;1例导管阻塞,撤管重置后得以继续治疗。
[1] Kaur H, Sharma K, Modi M, et al. Prospective analysis of 55 cases of tuberculosis meningitis (TBM) in North India. J Clin Diagn Res, 2015, 9(1):DC15-19.
[2] 李进升,张晓丽,刘高程. 脑脊液置换及椎管内注药疗法治疗重症结核性脑膜炎的临床研究.中国防痨杂志,2012,34(1):56-58.
[3] 肖芮,周永彪,朱利辉. 鞘内给药加脑脊液置换治疗结核性脑膜炎的临床分析.中国热带医学,2006,6(9):1629,1654.
[4] Misra UK, Kalita J, Betai S, et al. Outcome of tuberculous meningitis patients requiring mechanical ventilation. J Crit Care, 2015,30(6):1365-1369.
[5] Alsleben N, Garcia-Prats AJ, Hesseling AC, et al. Successful treatment of a child with extensively drug-resistant tuberculous meningitis. J Pediatric Infect Dis Soc, 2015 4(3):e41-44.
[6] Bahr NC, Tugume L, Rajasingham R, et al. Improved diagnostic sensitivity for tuberculous meningitis with Xpert®MTB/RIF of centrifuged CSF. Int J Tuberc Lung Dis, 2015, 19(10): 1209-1215.
[7] Hajia M, Amirzargar AA, Nazari M, et al. A five years study of tuberculous meningitis in Iran. Iran J Pathol, 2015,10(4):290-294.
[8] 黄小红,吴佳滨. 糖皮质激素在结核性脑膜炎中的应用.中国现代医药杂志,2007,9(9):97-98.
[9] 何洁. 结核性脑膜炎的治疗. 实用临床医学,2012,13(4):28-29.
[10] 方敏,吕田明,晏媛,等. 两性霉素B持续椎管内给药治疗新型隐球菌性脑膜炎的脑脊液药动学监测. 南方医科大学学报,2011,31(11):1929-1931.
[11] Miftode EG, Dorneanu OS, Leca DA, et al. Tuberculous meningitis in children and adults: a 10-year retrospective comparative analysis. PLoS One, 2015, 10(7):e0133477.
[12] Gu J, Xiao H, Wu F, et al. Prognostic factors of tuberculous meningitis: a single-center study. Int J Clin Exp Med, 2015, 8(3):4487-4493.
(本文编辑:薛爱华)
Clinical efficacy observation of tuberculous meningitis patients with improved lumbar cistern catheter drainage and drug injection
SONGChun-hua,YUChang-guo,CHEHai-yong,JIANGYun-yan,LVLi-zheng,WANGYan,SUNWei-feng,DUYu-hong,MILi-ping.
DepartmentofTuberculosis,HulunbeirInfectiousDiseaseHospital,InnerMongoliaAutonomousRegion,Zhalantun162650,China
SONGChun-hua,Email: 231816062@qq.com
Sixty patients with tuberculous meningitis (TBM) admitted and given antituberculosis drugs and glucocorticoid in Hulunbeier Tuberculosis Hospital were randomly divided into two groups according to the random number table (30 cases each group), during Mar. 2009 to Dec. 2015. Patients in one group were treated with routine lumbar puncture, spinal administration and cerebrospinal fluid replacement 2 to 3 times every week (control group and patients in another group with improved lumbar cistern catheter drainage and drug injection and cerebrospinal fluid (CSF) replacement 2 times daily (improvement group). The data including CSF index, change and recovery time of intracranial pressure, clinical outcome, clinical symptom relief and average total hospitalization days were compared between two groups of patients in the 17th day and discharge. The total amount of CSF proteins and intracranial pressure in improvement group were significantly better than those in the control group in the 17th days. ((1.62±0.95) vs. (2.53±1.25)) and ((212.33±54.37) vs. (254.26±62.96))(t: 3.102,2.697,P<0.01). The recovery time of protein of CSF and intracranial pressure in improvement group were significantly lower than those in the control group in the 17th days ((41.83±10.04) d vs. 53.07±5.14) d) and ((15.63±2.74) d vs. (26.48±3.38) d)(t: 5.398,13.232,P<0.01). The average total hospitalization days in improvement group was significantly shorter than that in the control group ((43.20±22.87) d vs. (59.57±30.73) d) (t=7.771,P=0.039). The total improvement rate in the improvement group was significant higher than that in the control group ((96.7%,29/30) vs (66.7%,20/30)) (χ2=15.843,P<0.01). We conclude that improved lumbar cistern catheter drainage and drug injection and CSF replacement have a good clinical value for treatment of TBM.
Tuberculosis, meningeal; Spinal puncture; Cerebrospinal fluid replacement; Administration, topical
10.3969/j.issn.1000-6621.2016.07.016
162650 扎兰屯,内蒙古自治区呼伦贝尔市传染病院结核一科
宋春华,Email: 231816062@qq.com
2016-03-25)
