内固定联合椎体成形治疗Ⅲ型Kummell病疗效观察
2016-05-10黄吉军冯新民杨建东陶玉平张亮韩奎敬江苏省苏北人民医院骨科江苏扬州225001
黄吉军,冯新民,杨建东,陶玉平,张亮,韩奎敬(江苏省苏北人民医院骨科,江苏扬州 225001)
内固定联合椎体成形治疗Ⅲ型Kummell病疗效观察
黄吉军,冯新民,杨建东,陶玉平,张亮,韩奎敬*
(江苏省苏北人民医院骨科,江苏扬州225001)
摘要:目的探讨椎弓根螺钉内固定联合经皮椎体成形术治疗Ⅲ型骨质疏松性骨折不愈合的可行性和有效性。方法回顾性分析2012年3月至2014年6月我院收治的13例Ⅲ型骨质疏松性骨折不愈合患者,本组男性5例,女性8例;年龄61~82岁,平均72.6岁。Frankle分级:C级3例,D级7例,E级3例。患者均行X线片、CT和MRI检查。所有患者全身麻醉后先行体位复位,再行椎弓根螺钉复位内固定结合经皮椎体成形术。对患者进行疼痛视觉模拟评分(visual analogue scale,VAS)、Oswestry功能障碍指数(oswestry disability index,ODI)评分,同时测评伤椎椎体前缘高度、受累节段矢状面Cobb角。结果全部病例均顺利完成手术,平均手术时间为(80±16)min,出血量为(110± 30)mL,平均住院时间为(6.1±2.2)d,无严重并发症发生。所有患者均获随访,随访时间6~24个月,平均15.6个月。VAS评分、ODI评分、伤椎前缘高度、Cobb角术后较术前均有明显改善(P<0.05),术后末次随访患者Frankel分级,E级11例,D级2例。患者神经功能改善,生活质量明显提高。结论结合手法复位,行椎弓根螺钉复位内固定联合经皮椎体成形术治疗Ⅲ型骨质疏松性骨折不愈合安全有效,是可行的手术方式。
关键词:脊柱;骨质疏松;骨折;椎弓根钉;椎体成形
*本文通讯作者:韩奎敬
随着我国人口老龄化,老年骨质疏松性椎体骨折(osteoporotic vertebral compression fractures,OVCFs)呈明显上升趋势,已成为了影响我国老年人健康和生活质量的重要骨科疾病,部分患者存在骨折不愈合现象,会逐渐发展成有症状的、进展性的脊柱后凸畸形,即Kummell病。本病多发生于胸腰段,其骨折不愈合征象及进展性后凸畸形常引起难以缓解的持续性腰背痛、活动障碍,伴脊髓神经损害症状。Kummell病保守治疗一般无效,常需要手术介入,椎体成形术为理想手术方式;而对于椎体后壁骨折合并脊髓神经损伤的患者(即Ⅲ型Kummell病),单纯椎体成形存在加重脊髓损伤的风险,而传统前路或后路减压植骨手术方案存在手术创伤大、并发症多、术后螺钉松动、植骨塌陷、椎体高度丢失等问题,如何更好地治疗此类骨折一直是困扰脊柱外科医师的难题。本研究回顾性分析2012年3月至2014年6月我院收治的KummellⅢ型患者,探讨椎弓根螺钉内固定技术联合经皮椎体成形术治疗该疾病的可行性及有效性。
1资料与方法
1.1一般资料本组13例(13椎)患者,男性5例,女性8例;年龄61~82岁,平均72.6岁。临床表现为腰背部疼痛,卧床休息时较轻,翻身、行走等变换体位等脊柱承受负荷应力时疼痛明显加重。1例无明确外伤史,8例有轻微外伤史;4例受伤后保守治疗期间未严格绝对卧床,有间断性下床负重行走史。术前骨密度提示脊柱存在不同程度骨质疏松。本组中骨折不愈合椎体:T112例,T124例,L15例,L22例,受伤或出现腰背痛距离手术时间间隔3.5~25个月,平均6.2个月。Frankle分级,C级3例,D级7例,E级3例。1.2纳入标准年龄大于60岁;KummellⅢ型单节段骨折;病变椎体为T11~L2;原发性骨质疏松;神经症状Frankle分级C、D、E级;排除肿瘤病变。
1.3影像学特点所有患者均行胸腰椎正侧位X线片、CT 及MRI检查,术后摄正侧位X线片。术前X线片或CT片上可见不愈合椎体内裂隙或真空征,边缘可出现硬化。椎体内裂隙在MRI的T1WI为低信号;在T2WI可表现为高信号或低信号,取决于裂隙含液或含气;脂肪抑制序列像呈高信号,且与周围边界清楚。进一步通过CT和MRI评价椎管占位和脊髓损伤情况,确定患者的症状、体征与所累及节段相符。
1.4手术方法全身麻醉后患者取俯卧位,术前患者均参照Li等报道方法先行体位复位[1-2],由麻醉师扶持患者头部,两名助手各扶持患者双侧腋下及肩部,一名助手扶持患者双下肢,助手向反方向牵引提升躯干,同时术者按压骨折相应节段,骨折复位情况通过透视确认。体位复位后常规消毒铺单,以伤椎为中心切开皮肤及腰背筋膜,沿最长肌与多裂肌间隙行钝性分离,显露伤椎上下椎体两侧峡部,植入椎弓根螺钉,连接预弯棒后再次适度撑开复位,透视见伤椎后缘平整。患者伤椎再采取椎弓根穿刺路径行双侧穿刺置管,C型臂X线机透视引导下钻入穿刺针,当侧位透视像显示穿刺针尖端到达椎体后壁时行正位透视,确认针尖未超过椎弓根内侧壁后再逐步将管道置入椎体的真空区域或液体填充区域,此时往往有落空感,侧位透视管道末端至椎体前1/3~1/4处,正位透视居于椎弓根内侧壁与正中线之间。骨水泥采用分次灌注技术,透视监测骨水泥弥散、填充情况,于骨水泥接近椎体后壁位置时停止注入。术中采取神经电生理监测,以了解术中操作是否对神经根或者脊髓有刺激,如果操作中出现异常波形,我们将谨慎操作,避免损伤。术后正规抗骨质疏松治疗,患者术后3~5 d内佩戴支具并由家属搀扶下地负重。
1.5观测指标及功能评价分别于术前、术后3 d及术后随访时对患者进行疼痛视觉模拟(visualanalogue scale,VAS)评分、Oswestry功能障碍指数(oswestry disability index,ODI)评分、伤椎椎体前缘高度、受累节段矢状面Cobb角(伤椎上位椎体的上终板垂线与下位椎体的下终板垂线的交角)评价。1.6统计学方法数据的录入和分析采用SPSS 13.0统计软件,结果以(±s)表示,对术后不同时间节点的结果与术前的记录进行两个独立样本的t检验,P<0.05为差异有统计学意义。
2结 果
患者平均住院时间为(6.1±2.2)d,平均手术时间为(80±16)min,出血量为(110±30)mL。术中有3例发生骨水泥渗漏,1例为椎间隙渗漏,2例为椎旁软组织渗漏,未发生静脉丛及椎管渗漏情况。患者术后均未出现脊髓神经进一步损伤并发症。
所有患者均获得随访,随访时间6~24个月,平均15.6个月。VAS术前为(7.3±1.6)分,术后第3天为(3.1±0.6)分,两者比较差异有统计学意义(P<0.05);末次随访为(1.9±0.4)分,与术后比较有进一步改善。ODI评分术前(77±12.7)%,术后3 d为(56±8.0)%,末次随访为(13.9 ±7.1)%,差异有统计学意义(P<0.05)。术后病变椎体高度明显增加,骨折椎体前缘平均高度由术前的(14.9±1.4) mm增加至术后的(20.0±3.9)mm,两者差异有统计学意义(P<0.05);末次随访为(19.4±3.5)mm,与术后比较,差异无统计学意义(P>0.05),注射骨水泥的椎体高度无明显丢失。伤椎节段Cobb角术前(23.1±1.8)°,术后改善为(14.2 ±2.1)°,末次随访为(13.8±2.9)°,较术前改善,差异有统计学意义(P<0.05),且术后无明显丢失(P>0.05)(见表1)。术后末次随访患者Frankel分级,E级11例,D级2例。
表1 患者VAS评分、ODI评分、伤椎前缘高度、伤椎节段Cobb角治疗前后对比(±s)
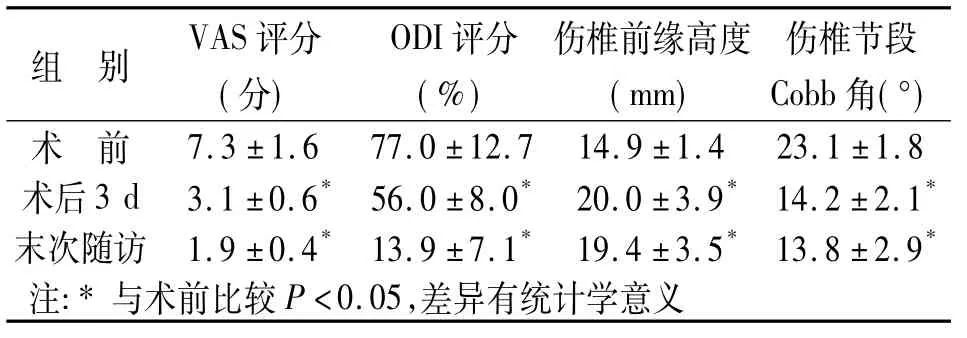
表1 患者VAS评分、ODI评分、伤椎前缘高度、伤椎节段Cobb角治疗前后对比(±s)
组别 VAS评分(分) ODI评分(%)伤椎前缘高度(mm)伤椎节段Cobb角(°)术 前7.3±1.6 77.0±12.7 14.9±1.4 23.1±1.8术后3 d 3.1±0.6*56.0±8.0* 20.0±3.9*14.2±2.1*末次随访 1.9±0.4*13.9±7.1* 19.4±3.5*13.8±2.9*注:*与术前比较P<0.05,差异有统计学意义
典型病例为一71岁女性患者,T11KummellⅢ型骨折,手术前后影像学资料见图1~4。
3讨 论
骨质疏松性椎体压缩骨折不愈合最早由德国医生kummell于1895年报道,其起病隐匿,特点为患者存在轻微外伤史、数日或者数周疼痛消失、数月或者数年后症状再度复发并加重,患者出现脊柱后凸畸形[3]。近年来,随着骨质疏松症患者的增加及医学影像学技术的普及,骨质疏松性椎体压缩骨折不愈合患者报道逐渐增多。
Kummell病的具体发病机制目前并未完全明确,一般认为与椎体缺血坏死、成骨能力下降、假关节形成相关[4]。骨质疏松症患者骨量减少、骨密度下降、皮质骨和骨小梁的承载能力降低。椎体受到轻微外伤发生骨小梁微骨折,一方面由于椎体营养血管受到微骨折损伤,局部纤维肉芽组织形成,出现供血动脉闭塞及脂肪微栓塞,椎体血供不足;另一方面,由于椎间盘退变,通过软骨终板渗透营养物质减少,最终骨小梁发生缺血性坏死[5]。在解剖上椎体前1/3只有单一终末支供血,无侧支循环;而椎体后2/3有侧支循环供血。椎体动脉的这种分布特点使得椎体前部更易发生缺血性坏死,这与临床上发现Kummell病患者椎体塌陷多发生于椎体前1/3相符合。同时在实验中Bergman等[6]发现,骨质疏松症的大鼠缺少骨髓间充质干细胞,成骨能力下降,易发生骨折延迟愈合或不愈合。另外,从局部生物力学看胸腰段脊柱活动较大,存在不利于骨愈合的动力载荷,而椎体发生塌陷后,局部剪切力发生改变,细胞成骨能力进一步下降[7],形成恶性循环,加重坏死塌陷,并形成假关节。多个因素互相作用、互相影响,最终导致Kummell病。

图1 治疗前X线片、CT示椎体塌陷伴有裂隙及真空征

图2 治疗前MRI显示椎体内不均匀信号,脊髓受压,髓内信号改变

图3 治疗后3 d X线片及CT观察,提示伤椎高度复位满意,骨水泥填充满意
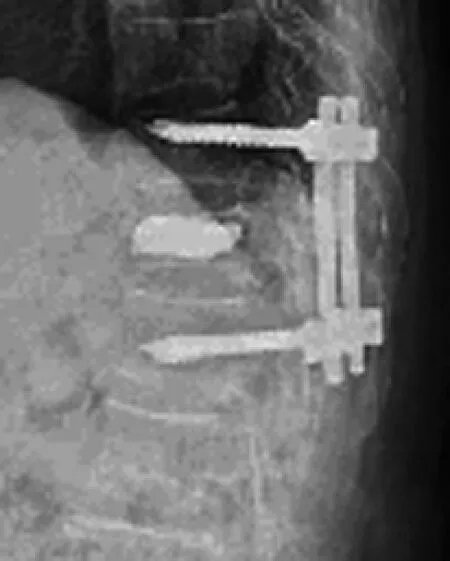
图4 治疗后1年腰椎X线片示伤椎高度维持较好,无内固定失效及骨水泥移位
Kummell病的诊断尚无统一标准,根据文献报道[8],其诊断要点如下:a)老年患者,无明显外伤或轻微外伤史,腰背痛超过3个月,为应力性腰背部疼痛,活动时明显加重,卧床时疼痛明显缓解,当合并脊髓神经压迫时出现相应神经损伤症状;b)病椎局部深部叩击痛明显;c)由于椎体缺血性坏死,气体或液体在椎体内积聚,形成X线及CT表现真空征或裂隙征。真空裂隙内为渗出液体时,MRI表现为T1WI低信号、T2WI高信号,此征象称作液体征,高度提示椎体缺血性坏死;真空裂隙内为气体时,T1WI、T2WI均表现为低信号;另外还有真空裂隙中气体和液体并存的情况。d)骨密度测定T<-2.5;且发病后体重无明显减轻,排除椎体肿瘤和结核等感染性疾病。
Li等[9]将Kummell病分为3期,1期:椎体高度丢失<20%,可不伴有相邻节段椎间盘退变;2期:椎体高度丢失20%,常伴有相邻节段椎间盘退变表现;3期:椎体后方皮质破裂合并硬膜囊脊髓受压,此类患者多伴有神经损伤或激惹表现。1、2期患者适合使用椎体成形术治疗,对于3期患者,手术方案包括前路或后路手术,减压复位同时矫正后凸畸形。但前路手术有手术时间长、出血量大、存在损伤胸腹腔脏器风险,同时存在后期植入物塌陷下沉、融合困难等并发症;后路手术常使用蛋壳技术,但手术技术要求高,风险较大,同时需要长节段固定,脊柱的活动度有较大丧失,由于生物力学改变,应力集中,邻近节段退变及椎体骨折的风险也相对较大[10]。体位复位后路椎弓根螺钉固定结合椎体成形已用于治疗新鲜骨质疏松爆裂性骨折或伴脊髓损伤患者[11],但目前尚没有在Kummell病中的应用报道。关注点主要集中在两方面:第一,体位复位短节段固定对此类型骨折能否复位突出椎管骨块,解除脊髓或马尾受压征象。Li[1]在报道中对于Ⅲ型Kummell病患者实施
体位复位,能有效解除椎管压迫,在其病例中术前体位复位及短节段椎弓根钉固定,能取得和新鲜骨折一样的复位效果,术中通过脊髓造影C型臂机透视证实,证明了对Ⅲ型Kummell病体位复位并椎弓根螺钉固定的有效性,并可避免了后路椎板减压,术后脊髓功能恢复良好。本研究与其不同的是Li采用经椎弓根植入椎体填充器并结合自体、异体骨方式填充椎体空隙加强椎体强度,但经伤椎椎弓根植骨手术操作受到椎弓根周径限制,另外有文献报道经椎弓根植骨存在植骨数量少、充填不佳或植骨难以到达空腔区等缺点,有时并不能重建椎体强度及稳定性,无法有效消除椎体内空腔,而发生矫形丢失及内固定失败,同时植骨位置的不恰当反而会导致灾难性后果[12]。第二,对椎体后壁骨折的病例如何减少或避免椎体成形渗漏的风险,避免脊髓的二次损伤。以往将椎体后壁骨折作为椎体成形相对禁忌证,文献报道对骨质疏松性或非骨质疏松性骨折并脊髓损伤患者,应用椎弓根螺钉短节段内固定结合骨水泥填充均未发现椎管内渗漏及神经损伤并发症[13]。本组患者体位复位椎弓根钉固定后,采用分次骨水泥灌注技术,手术过程顺利,未出现严重渗漏情况,Hoppe等[14]亦报道采用分次灌注技术能降低渗漏风险,患者术后恢复良好,功能改善。
总之,对于Ⅲ型Kummell病老年患者,往往并存多器官慢性疾病,对手术耐受性相对较差,而本组研究中使用短节段固定并骨水泥填充治疗Ⅲ型Kummell病,术中不需要行椎板减压,手术时间短,手术出血少,患者后凸畸形能有效纠正,前中柱高度恢复满意并能有效维持,患者术后卧床时间短,能早期下床活动,并发症较低,患者满意度高,为治疗该疾病的有效方法。
参考文献:
[1]Li KC,Li AF,Hsieh CH,et al.Another option to treat Kümmell's disease with cord compression[J].Eur Spine J,2007,16(9):1479-1487.
[2]沈国蔚,林靖峰,颜世昌,等.过伸位复位配合椎体成形术治疗骨质疏松性椎体压缩骨折[J].实用骨科杂志,2014,20(7):633-635.
[3]Baba H,Maezawa Y,KamitaniK,etal.Osteoporotic vertebral collapse with late neurological complications [J].Paraplegia,1995,33(5):281-289.
[4]Freedman BA,Heller JG.Kummel disease:not-so-rare complication of osteoporotic vertebral compression fractures[J].JAm Board Fam Med,2009,22(1):75-78.
[5]Matzaroglou C,Georgiou CS,Panagopoulos A,et al.Kümmell's disease:clarifying the mechanisms and patients'inclusion criteria[J].Open Orthop J,2014,8 (9):288-297.
[6]Bergman RJ,Gazit D,Kahn AJ,et al.Age-related changes in osteogenic stem cells in mice[J].JBone Miner Res,1996,11(5):568-577.
[7]Li H,Liang CZ,Shen CC,etal.Decreases in fluid shear stress due tomicrocracks:a possible primary pathogenesis of Kümmell's disease[J].Med Hypotheses,2011,77(5):897-899.
[8]Nickell LT,Schucany WG,Opatowsky MJ.Kummell disease[J].Proc(Bayl Univ Med Cent),2013,26 (3):300-301.
[9]Li KC,Wong TU,Kung FC.Staging of Kummell's disease[J].JMusculoskel Res,2004,8(2):43-55.
[10]Nguyen HV,Ludwig S,Gelb D.Osteoporotic vertebral burst fractures with neurologic compromise[J].JSpinal Disord Tech,2003,16(1):10-19.
[11]Blondel B,Fuentes S,Metellus P,et al.Severe thoracolumbar osteoporotic burst fractures:treatment combining open kyphoplasty and short-segment fixation[J].Orthop Traumatol Surg Res,2009,95(5):359-364.
[12]Leferink VJ,Zimmerman KW,Veldhuis EF,et al.Thoracolumbar spinal fractures:radiological results of transpedicular fixation combined with transpedicular cancellous bone graft and posterior fusion in 183 patients [J].Eur Spine J,2001,10(6):517-523.
[13]Korovessis P,Repantis T,Petsinis G,et al.Direct reduction of thoracolumbar burst fractures by means of balloon kyphoplasty with calcium phosphate and stabilization with pedicle-screw instrumentation and fusion [J].Spine(Phila Pa1976),2008,33(4):100-108.
[14]Hoppe S,Wangler S,Aghayev E,et al.Reduction of cement leakage by sequential PMMA application in a vertebroplastymodel[J].Eur Spine J,2015(5):DOI 10.1007/S 00586-015-3920-3.
Pedicle Screw Fixation Combined w ith Vertebrop lasty to Treat StageⅢKummell Disease
Huang Jijun,Feng Xinmin,Yang Jiandong,et al
(Department of Orthopaedics,Subei People's Hospital of Jiangsu Province,Yangzhou 225001,China)
Abstract:Objective To evaluate the efficacy and safety of pedicle screw fixation combined with vertebroplasty to treat osteoporotic vertebral fracture nonunion with cord compression(Kummell disease stageⅢ).Methods A retrospective study was conducted in 13 cases with stageⅢKummell disease from March 2012 to June 2014.There were 5 males and 8 females,with themean age of 72.6 years(range,61~82 years).Frankel function classification was 3 C、7 D、3 E.All cases received radiography,CT and MRIexamination.All the patients receivedmanual reduction,shortsegment fixation and vertebroplasty.The visual analogue scale(VAS),Oswestry disability index(ODI),and the height and kyphotic angle of involved vertebral body weremeasured to evaluate clinical outcomes before and after surgery.Results All patients tolerated the procedure well.The operation time was(80±16)min,blood losswas(110±30)mL,hospitalization was(6.1±2.2)days.No severe complications were found in all patients.The patients were followed up for 15.6 months(range,6~24 months).The VAS and ODI scores,themean injured vertebralheightand the Cobb anglewere improved significantly after surgery(P<0.05).The Frankel class was 11E2D at final follow-up.The patients got satisfactory low back function and improved the quality of life.Conclusion
In combination withmanual reduction,pedicle screw fixation with vertebroplasty is an effective and safemethod for stageⅢKummell disease.
Key words:spine;osteoporotic;fracture;pedicle screw;vertebroplasty
作者简介:黄吉军(1983-),男,医师,江苏省苏北人民医院,225001。
收稿日期:2015-08-31
文章编号:1008-5572(2016)03-0198-04
中图分类号:R682.1+3
文献标识码:B
