吻合器痔上黏膜环切术与直肠黏膜柱状缝扎术治疗出口梗阻型便秘的临床疗效对比
2016-05-04杨润清张忠伟
杨 博, 杨润清, 张忠伟, 路 明
(新疆医科大学第一附属医院肛肠科, 乌鲁木齐 830054)
吻合器痔上黏膜环切术与直肠黏膜柱状缝扎术治疗出口梗阻型便秘的临床疗效对比
杨博, 杨润清, 张忠伟, 路明
(新疆医科大学第一附属医院肛肠科, 乌鲁木齐830054)
摘要:目的比较吻合器痔上黏膜环切术和直肠黏膜柱状缝扎术治疗直肠黏膜脱垂导致的出口梗阻型便秘的临床疗效。 方法选择2011年10月-2012年10月在新疆医科大学第一附属医院接受手术治疗的出口梗阻型便秘的患者260例,其中吻合器痔上黏膜环切术(PPH)130例(研究组),传统直肠黏膜柱状缝扎术130例(对照组)。对比两组手术方式的治愈率、手术时间、术后24 h疼痛评分、痊愈时间、术前术后排便时间、术前术后直肠肛管测压等疗效及术后定期随访1、3、6、12个月的排便评分情况。 结果研究组的治愈率为83.85%(109/130),对照组的治愈率为73.08%(95/130),两组比较差异有统计学意义(P<0.05)。研究组的手术时间、术后24 h疼痛评分、痊愈时间均优于对照组,差异具有统计学意义(P<0.05)。研究组术后排便时间明显短于术前排便时间,差异有统计学意义(P<0.05),研究组术后肛管舒张压、肛管最大收缩压、肛管静息压、直肠静息压与术前比较差异无统计学意义(P>0.05)。对照组术后排便时间明显短于术前,差异有统计学意义(P<0.05),对照组术后肛管舒张压、肛管最大收缩压、肛管静息压与术前比较差异有统计学意义(P<0.05),对照组术后直肠静息压与术前比较差异无统计学意义(P>0.05)。研究组与对照组手术后1、3个月排便差异无统计学意义(P>0.05),6、12个月研究组与对照组排便差异具有统计学意义(P<0.05)。 结论PPH术式治疗直肠粘膜脱垂引发的出口梗阻型便秘的手术疗效及近远期效果都优于传统直肠黏膜柱状缝扎术,更能有效地改善患者便秘情况和提高患者生活质量,应该成为治疗直肠黏膜脱垂导致的出口梗阻型便秘的首选术式。
关键词:吻合器痔上黏膜环切术; 直肠黏膜脱垂; 出口梗阻型便秘
1资料与方法
1.1一般资料选取2011年10月-2012年10月新疆医科大学第一附属医院肛肠科明确诊断为直肠黏膜脱垂所致的出口梗阻型便秘患者260例,常用诊断方法为直肠指诊加肛门镜筛查及排粪造影结果。根据手术方法分为研究组(PPH手术组)与对照组(传统的直肠黏膜柱状缝扎手术组),两组患者性别、年龄、平均病程、排粪造影等级差异无统计学意义(P>0.05),具有可比性(表1)。所有患者均行直肠指诊、肛门镜检查、排粪造影等检查,以进一步明确诊断和排除器质性病变。排粪造影结果报告为直肠黏膜套叠的部位呈现漏斗形状,并在套叠的部位上可见有钡剂滞留。套叠测量包括套叠深度、厚度和套叠离肛门的距离,采用4度分法:皱襞深≤15 mm为轻度,>15~30 mm为中度,>30 mm或多发、多重或厚度≥5 mm套叠为重度,直肠脱垂为特重度。本研究所选的患者均为排粪造影结果显示为中度和重度分级的患者。
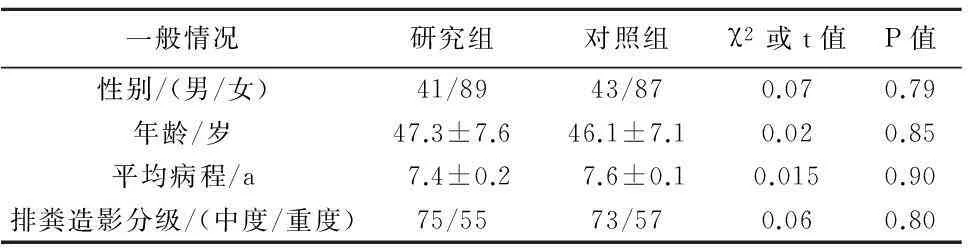
表1 两组患者术前资料比较
1.2手术方法研究组: 术前给予清洁灌肠,麻醉行骶管麻醉,麻醉生效后, 患者取右侧卧位。常规肛周消毒并铺巾,适度扩肛后将一次性扩肛器置入肛管,并行肛周固定;然后置入半月形旋转肛镜,用2-0可吸收线于齿状线上3.5~5 cm 处行黏膜下及直肠浅肌层的荷包缝合,放入PPH吻合器,让抵钉座位于荷包线以上,收紧缝合线并打结,将荷包线由吻合器侧孔牵拉引出、收紧,并迅速吻合。对于女性患者应行阴道指检,确认阴道后壁完整并无组织嵌入吻合器之后击发吻合器,并保持闭合状态30 s以上,旋开并退出吻合器;检查切除的黏膜是否完整及测量其宽。同时观察吻合口处有无出血,若有出血,用3-0可吸收线行“8”字缝扎止血。然后给予生物纸加凡士林纱布行肛管内填塞,包扎好。对照组:采用传统直肠黏膜柱状缝扎术,术前准备及麻醉方式均与研究组相同,常规消毒后以组织钳夹持直肠齿线以上松弛黏膜的最上端, 提拉黏膜,然后以大弯钳夹持多余松弛的肠黏膜底部, 轻微向外牵拉, 从脱垂的黏膜上端由上而下用3-0带针可吸收线纵行排列锁边缝扎黏膜, 包括部分肌层, 行纵行黏膜缝扎, 间距根据黏膜脱垂或套叠程度而定。一般都留有0.5 cm左右的黏膜桥段, 结扎最大高度至脱垂黏膜的上端。然后用生物纸及凡士林纱布行肛管内填充,包扎好。
1.3术后处理两组术后给予抗炎、止血医治2 d。术后两组行导尿并留置尿管。24 h后拔除填塞物,并去除尿管,辅助口服通便药物,便后清洁换药,外用太宁栓,并用肛泰涂抹外周。
1.4观察指标观察两组的治愈率、手术时间、术后24 h疼痛评分、痊愈时间、术前术后排便时间、术前术后直肠肛管测压等指标,并随访两组术后1、3、6、12个月的排便情况。
1.5疗效评价标准痊愈:术后便秘好转,排便每天1~2 次,5 min 之内排尽, 肛门梗阻感消失, 肛门及会阴部坠胀感消失。有效:便秘缓解,仍有轻度排便不畅,排便每日2~3 次,排便时间较前缩短,肛门阻塞感有改善。无效:临床无变化。疼痛评分采用国际通用的视觉模拟评分(VAS评分):0分为无痛,1~3分为轻度疼痛,4~6分为中度疼痛,7~9分为重度疼痛,10分为强烈疼痛。术后随访患者的排便情况采用常用的Longo ODS评分[5]。并同时观察并发症。
1.6随访方式术后定期随访1、3、6、12个月,通过电话随访或门诊复查的方式对患者进行跟踪调查,完成Longo ODS评分,观察有无术后并发症。
2结果
2.1两组患者手术相关情况比较研究组的治愈率为83.85%(109/130),明显高于对照组73.08%(95/130),两组比较差异有统计学意义(P<0.05),见表2。研究组的手术时间、术后24 h疼痛评分、痊愈时间均优于对照组,差异具有统计学意义(P<0.05),见表3。研究组术后排便时间明显短于术前排便时间,差异有统计学意义(P<0.05),研究组术后肛管舒张压、肛管最大收缩压、肛管静息压、直肠静息压与术前比较差异无统计学意义(P>0.05)。对照组术后排便时间明显短于术前,差异有统计学意义(P<0.05),对照组术后肛管舒张压、肛管最大收缩压、肛管静息压与术前差异有统计学意义(P<0.05),对照组术后直肠静息压与术前比较差异无统计学意义(P>0.05),见表4。

表2 两组患者治疗效果
注:与对照组比较,*P<0.05。
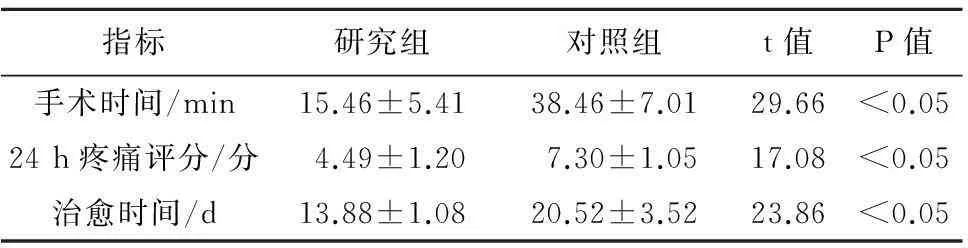
表3 两组患者手术及术后疗效情况
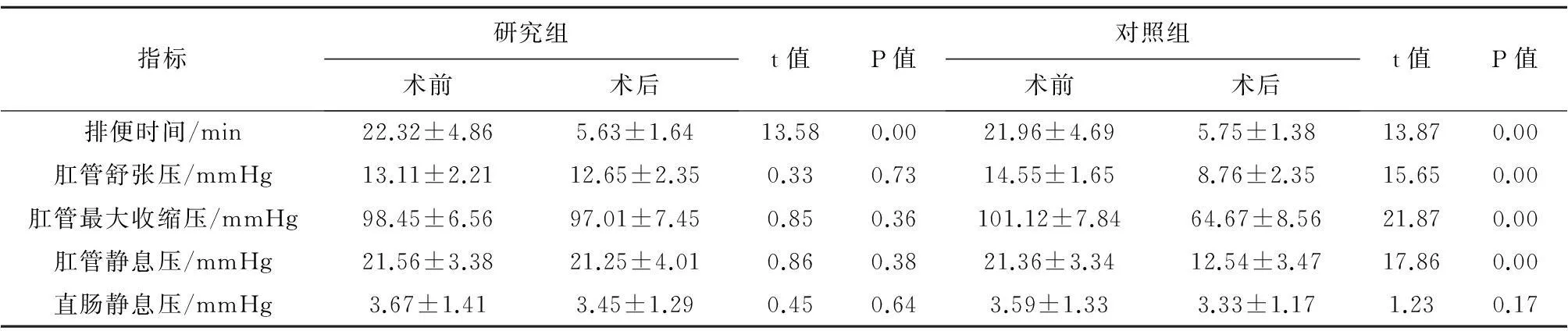
表4 两组患者术前术后指标比较
2.2两组患者术后随访排便情况比较研究组与对照组手术后1、3个月排便差异无统计学意义(P>0.05),研究组与对照组6、12个月排便差异具有统计学意义(P<0.05),见表5。随访过程中两组患者均未见明显术后大出血、肛门狭窄、肛门失禁等情况发生。
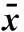
表5 两组患者术后随访排便情况比较(±s,分)
注:对于近期、远期时间目前无统一划分标准,据临床试验设计定为:6个月及以上为远期。
3讨论
功能性便秘常分为慢传输型便秘、出口梗阻型便秘和混合型便秘3类[6]。出口梗阻型便秘的常见病因临床上包括直肠前突、直肠黏膜内脱垂、内括约肌失弛缓症、会阴下降综合征、盆底失迟缓综合征、盆底疝等,前2种最为常见。
目前,保守疗法治疗OOC往往疗效欠佳[7],保守治疗出口梗阻型便秘多为药物医治或者行生物电生理改善治疗、结肠水疗等,部分症状较轻者可缓解症状,但不能根治;部分患者因长期服用导泻药物而延误治疗,导致直肠黏膜脱垂加重。手术解决问题的目的是从根本上纠正造成出口梗阻的异常、寻找病因并解决、限制其与出口梗阻便秘造成的负性循环。传统的手术方法常用的有直肠黏膜套扎术、直肠黏膜纵行折叠缝合术、直肠周围注射术等,但手术操作难度较复杂,出血较多,易感染,易复发。PPH治疗直肠黏膜内脱垂的基本原理:(1)在齿状线上2~3 cm处切除2~4 cm直肠末段的环形黏膜脱垂部分,将肛垫上提,恢复直肠肛管基本正常的解剖学结构。(2)肛垫接近正常位置后,盆底肌群的功能逐步恢复到正常,并且使肛管内的压力有所降低。(3)术后吻合口黏膜基层与肌层发生瘢痕粘连,使脱垂的直肠黏膜得以牢固,不容易发生再次移位。PPH法治疗直肠黏膜内脱垂临床效果明显,国外文献亦有相关报道[8-9]。
本研究通过PPH术式与传统的经肛门直肠黏膜柱状缝扎术2种术式的对比发现,2种方法均有效地缩短了患者的排便时间,PPH术式不仅在手术时间及术后疼痛方面优于传统术式,愈合时间也比传统术式的短,治愈率明显高于对照组(P<0.05),与对照组相比,研究组患者术前术后肛管舒张压、肛管最大收缩压、肛管静息压均变化不大,两组差异无统计学意义(P>0.05),从客观指标上说明PPH手术方式不会对肛门功能造成影响,不会影响肛管舒张压及肛管最大收缩压,而肛管静息压无明显差异更能有效地说明PPH术式能够保护肛周括约肌功能,避免受到明显的影响,使肛门自制的功能得到有效保护。而采用传统术式术后的肛管舒张压及肛管最大收缩压、肛管静息压变化比较明显,两组差异有统计学意义,表明传统术式对肛管直肠具有一定的影响,从而影响了肛管直肠功能,不能够较好地保护肛门自身功能。而2种术式均未对直肠静息压造成明显的影响,因为直肠静息压主要是腹内压、直肠壁收缩及肠壁的弹性等综合作用的结果, 此2种术式对腹内压及直肠壁影响不大。提示,PPH术式对肛门功能及肛门括约肌影响均很小,更有助于术后肛门功能的恢复。
本研究显示,两组患者术后1、3个月的大便情况均可,差异无统计学意义(P>0.05),说明2种术式的近期疗效没有明显差异,术后6个月后2种术式的疗效差异有统计学意义(P<0.05)。研究组比对照组疗效要好。随访12个月时发现,两组疗效差异更大,传统术式有部分患者Longo ODS评分较高,说明未缝扎部分直肠黏膜再次脱垂的可能性大,而研究组患者此类复发情况比传统术式低。在后期随访过程中未见肛门狭窄、肛门失禁、大出血等并发症,从近期手术效果来看PPH较传统术式有明显的优势,从远期疗效及复发率或者改善患者症状长久度来看,PPH术式能够更加持久地上提肛垫,防止直肠黏膜再次脱垂,更有效地改善患者的便秘情况,且不易复发,效果持续时间较长。
综上,无论是从近期手术效果还是远期疗效,PPH术式均比传统术式有明显的优势,PPH术式具有创伤小、操作简单、方便、术后并发症少、疗效好及长期疗效佳的特点,应该成为治疗因直肠黏膜脱垂导致的出口梗阻型便秘的首选手术方式,可临床推广应用。
参考文献:
[1]马木提江·阿巴拜克热,黄宏国,艾尔哈提·胡塞音,等.出口梗阻型便秘的动力障碍分型诊断新策略[J].西安交通大学学报:医学版,2012,33(5):626-630.
[2 ]Li N,Jiang J,Feng X,et al.Long-term follow-up of the Jinling procedure for combined slow-transit constipation and obstructive defecation[J].Dis Colon Rectum,2013,56(1):103-112.
[3]孟凡水,成忠了.PPH术治疗出口梗阻型便秘的疗效分析[J].中外医学研究,2010,8(24):165-166.
[4]翁立平,季利江.PPH治疗直肠前突所致出口梗阻型便秘的临床研究[J].结直肠肛门外科,2010,15(1):10-13.
[5] Boccasanta P, Venturi M, Calabro G, et al. Stapled transanal rectal resection in solitary rectal ulcer associated with prolapse of the rectum: a prospective study[J]. Dis Colon Rectum,2008,51(3):348-354.
[6]中华医学会外科学分会肛肠外科学组.便秘诊治暂行标准[J].中华医学杂志,2000,80(7):491-492.
[7]傅传刚.便秘的手术治疗指征和手术方式选择[J].中华胃肠外科杂志,2007,10(2):109-110.
[8] Qin Z, Pang L, Dai W, et al. Psychodynamic and biodynamic analysis of treatment of outlet obstructive constipation (OOC) using Procedure for Prolapse and Hemorrhoids (PPH)[J]. Med Hypotheses,2015,85(1):58-60.
[9] Boccasanta P,Capretti PG,Venturi M, et al.Randomised controlled trial between stapled circumferential malosectomy and conventional circular hemorrhidectomy in advanced hemorrhoids with external mucosal prolapse[J]. Am J Surg,2001,182(1):64-68.
(本文编辑周芳)
The clinical treatment contrast between procedure for prolapse and hemorrhoids and rectal mucosa columnar ligation for outlet obstruction constipation
YANG Bo, YANG Runqing, ZHANG Zhongwei, LU Ming
(DepartmentofAnoRectalSurgery,theFirstAffiliatedHospital,XinjiangMedicalUniversity,Urumqi830054,China)
Abstract:ObjectiveTo compare the effect of procedure for prolapse and hemorrhoids and rectal mucosa columnar ligation for outlet obstruction constipation. Methods260 patients who underwent the surgery of outlet obstruction constipation from the First Affiliated Hospital of Xinjiang Medical University were collected from October 2011 to October 2012, of which 130 patients accepted the procedure for prolapse and hemorrhoids (PPH) as study group and 130 patients accepted the traditional rectal mucosa columnar ligation as control group. The curative effect were compared between two groups by surgical cure rate, operation time, postoperative 24 h pain scores, efficacy and postoperative recovery time, preoperative and postoperative defecation time, preoperative and postoperative anorectal manometry, and the regular defecation scores followed-up after operation 1, 3, 6, 12 months. ResultsThe cure rate in the study group was 83.85% (109/130) and in the control group was 73.08% (95/130), and the difference was statistically significant (P<0.05). Operative time, postoperative 24 h pain score, recovery time of the study group were better than that of the control group, and the differences were statistically significant (P<0.05). In study group, postoperative defecation time was significantly better than the preoperative defecation time, and the difference was statistically significant (P<0.05); In the study group, compared with preoperation, postoperative anal diastolic pressure, anal maximum systolic blood pressure, anal resting pressure, rectal resting pressure preoperative were not statistically different (P>0.05). In the control group, the postoperative defecation time was significantly better than the preoperative defecation time, and the difference was statistically significant (P<0.05). In the control group, the anal canal diastolic blood pressure, anal canal maximum diastolic blood pressure, anal canal resting pressure were different between post operation and before operation, and the difference was statistically significant (P<0.05), while the postoperative rectal resting pressure did not changed (P>0.05). and the regular follow-up after operation 1, 3 months, the study group and the control group was not statistically significant difference defecation (P>0.05), of the study group and the control group was statistically significant difference defecation (P<0.05), defecation, the was not statistically significant, group 6 and 12 months of defecation between study group and the control group has statistical significance (P<0.05). There was no statistical difference in defecation between the study group and the control group after surgery 1 month, 3 months (P>0.05), while after 6 months, 12 months, the differences had statistically significant (P<0.05). ConclusionPPH surgery for outlet obstruction constipation caused by pralapseofrectalmucosa is superior to traditional rectal mucosa columnar joint surgery not only at the recent effect of the surgery treatment,but also at the long time curative effect. PPH surgery can effectively improve symptom of constipation and improve the life quality of constipation patients, which should be a prefer treatment for outlet obstruction constipation caused by prolapseofrectalmucosa.
Keywords:procedure for prolapse and hemorrhoids; rectal prolapse; outlet obstruction constipation
[收稿日期:2015-12-08]
doi:10.3969/j.issn.1009-5551.2016.04.020
中图分类号:R657.1
文献标识码:A
文章编号:1009-5551(2016)04-0464-04
作者简介:杨博 (1989-),男,在读硕士,研究方向:结直肠疾病的外科治疗。通信作者:路明,男,博士,主任医师,副教授,硕士生导师,研究方向:结直肠疾病的外科治疗,E-mail:luming123luming@163.com。
基金项目:新疆维吾尔自治区科研创新基金(xjgr12013081)
