严重增殖性糖尿病视网膜病变玻璃体切除术后视功能评价
2016-04-25崔建怡
蔡 玲,崔建怡
作者单位:(121000)中国辽宁省锦州市,辽宁医学院附属第三医院眼科
·临床论著·
严重增殖性糖尿病视网膜病变玻璃体切除术后视功能评价
蔡玲,崔建怡
作者单位:(121000)中国辽宁省锦州市,辽宁医学院附属第三医院眼科
Visual function assessment after vitrectomy for severe proliferative diabetic retinopathy
Ling Cai, Jian-Yi Cui
Department of Ophthalmology, the Third Affiliated Hospital of Liaoning Medical College, Jinzhou 121000, Liaoning Province, China
Correspondence to:Jian-Yi Cui. Department of Ophthalmology, the Third Affiliated Hospital of Liaoning Medical College, Jinzhou 121000, Liaoning Province, China. jzscjy@163.com
Received:2015-01-15Accepted:2016-03-16
Abstract
•AIM: To assess the visual function prognosis after vitrectomy for patients with proliferative diabetic retinopathy (PDR) at stage Ⅵ and the impacting factors and to evaluate visual function using multifocal electroretinogram (mfERG).
•METHODS: One hundred and thirteen cases (130 eyes) with PDR at stage VI treated with standard vitreoretinal surgery were retrospectively analyzed. According to the OCT examination before surgeries and ocular fundus during surgeries, the reviewed cases were divided into two groups: patients with traction retinal detachment and maculopathy (99 cases with 113 eyes) and without maculopathy (14 cases with 17 eyes). Eyes underwent OCT and mfERG examination. Visual acuity preoperative and postoperative, mfERGP1 wave amplitudes, morphology features of macular,complications and prognoses were analyzed.
•RESULTS: The rate of improved visual acuity postoperatively was 63.1% (82/130). The vision was 0.05 or better in 19 eyes (14.6%) preoperatively, and in 61 eyes (46.9%) postoperatively, in which the vision of 56 eyes were >0.1. In patients without maculopathy, the rate of visual improvements were 88.2% and there were 94.1% with the vision >0.1, which were both better than patients with significant maculopathy group(59.3% and 35.4%), and the differences were significant (P<0.05).The amplitude densities of P1 wave in the 6 rings were markedly increased after vitrectomy, and they turned to be better with time (P<0.05).The amplitude densities of P1 wave in rings(1+2)of eyes without maculopathy were higher than eyes with maculopathy(P<0.05).
•CONCLUSION: The visual function of eyes with PDR at stage VI is improved after vitrectomy. The amplitude densities of P1 wave in the 6 rings increase markedly after vitrectomy, and they turn to be better with time. The improvement of visual function in severe PDR without maculopathy group is better than that in severe PDR with maculopathy group after vitrectomy.
KEYWORDS:•severe proliferative diabetic retinopathy;vitrectomy;multifocal electroretinogram;visual function;maculopathy
Citation:Cai L, Cui JY.Visual function assessment after vitrectomy for severe proliferative diabetic retinopathy.GuojiYankeZazhi(IntEyeSci) 2016;16(4):633-637
摘要
关键词:严重增殖性糖尿病视网膜病变;玻璃体手术;多焦视网膜电图;视功能;黄斑病变
引用:蔡玲,崔建怡.严重增殖性糖尿病视网膜病变玻璃体切除术后视功能评价.国际眼科杂志2016;16(4):633-637
0引言
糖尿病视网膜病变(diabetic retinopathy,DR)是糖尿病最常见的微血管并发症,严重影响患者的视功能和生存质量,晚期可导致不可逆性盲,是糖尿病患者主要的致盲原因之一[1],我国约有25%糖尿病患者发生DR,约5%糖尿病患者发生增殖性糖尿病视网膜病变[2](proliferative diabetic retinopathy,PDR)。玻璃体切割术是目前治疗PDR的唯一有效方法。我们收集2011-09/2015-09在我院眼底病科行玻璃体手术治疗的113例130眼严重PDR(PDRⅥ期)患者的临床资料,并进行跟踪随访,对手术前后最佳矫正视力、手术并发症及预后等进行分析,行光学相干断层扫描(optical coherence tomography,OCT)及多焦视网膜电图(multifocal electroretinography,mfERG)检查,对OCT形态学改变、mfERG P1波反应密度进行分析。
1对象和方法
1.1对象本研究收集2011-09/2014-09在我院眼底病科行玻璃体切割手术治疗的PDR Ⅵ期患者113例130眼的临床资料。根据术前眼底检查、辅助检查及术中所见,明确所有患眼均为PDR Ⅵ期,分期标准按照1984年我国眼底病学组制订的DR临床分期标准。患者113例130眼中:1型糖尿病患者5例6眼,2型糖尿病108例124眼;男58例67眼,女55例63眼;年龄21~75(平均52.78±10.51)岁;发现糖尿病病史6mo~22a,平均11.10±6.52a。所有患者中,人工晶状体眼5眼,术前行视网膜光凝42眼,合并不同程度玻璃体积血98眼,合并视网膜裂孔63眼,合并视网膜分支静脉阻塞27眼,合并视神经萎缩2眼,合并房角新生血管3眼,其中1眼为新生血管性青光眼行滤过手术后。将所有患者分为严重PDR合并黄斑病变组及未合并黄斑病变组两组。黄斑病变包括:黄斑水肿、黄斑前膜、黄斑牵拉、黄斑脱离、黄斑裂孔、黄斑出血和黄斑异位。合并黄斑病变组113眼(其中黄斑水肿45眼,黄斑前膜27眼,黄斑牵拉32眼,黄斑脱离28眼,黄斑裂孔3眼,黄斑出血3眼,黄斑异位2眼;多以两种及两种以上形态出现,如黄斑前膜常合并黄斑牵拉、水肿,或黄斑脱离、裂孔,黄斑牵拉合并黄斑水肿或脱离等),未合并黄斑病变组17眼(不同程度玻璃体积血伴周边部牵拉性视网膜脱离,8眼合并视网膜裂孔)。
1.2方法
1.2.1手术方法所有手术均由我院熟练完成玻璃体切割手术的同一医生完成。行20G、23G及25G全玻璃体切除术。术中晶状体混浊影响手术视野时,联合白内障超声乳化术或经后路晶状体切除术。术前及术中均未行抗VEGF药物眼内注射。本组患者130眼中,19眼行晶状体切除术,其中14眼植入人工晶状体;医源性裂孔8眼,均于剥除后极部紧密粘连的增殖膜时发生;109眼给予眼内激光光凝,占83.8%;眼硅油填充83眼,占63.8%;26眼由浓度为14%~20%的C3F8填充,占20.0%;21眼灌注液填充,占16.2%。术后给予常规预防感染治疗,术眼滴用抗生素眼液和糖皮质激素眼液,未行晶状体手术者给予阿托品点眼,对于硅油及气体填充者,术后保持俯卧位,监测眼压,眼压升高即给予对症处理。
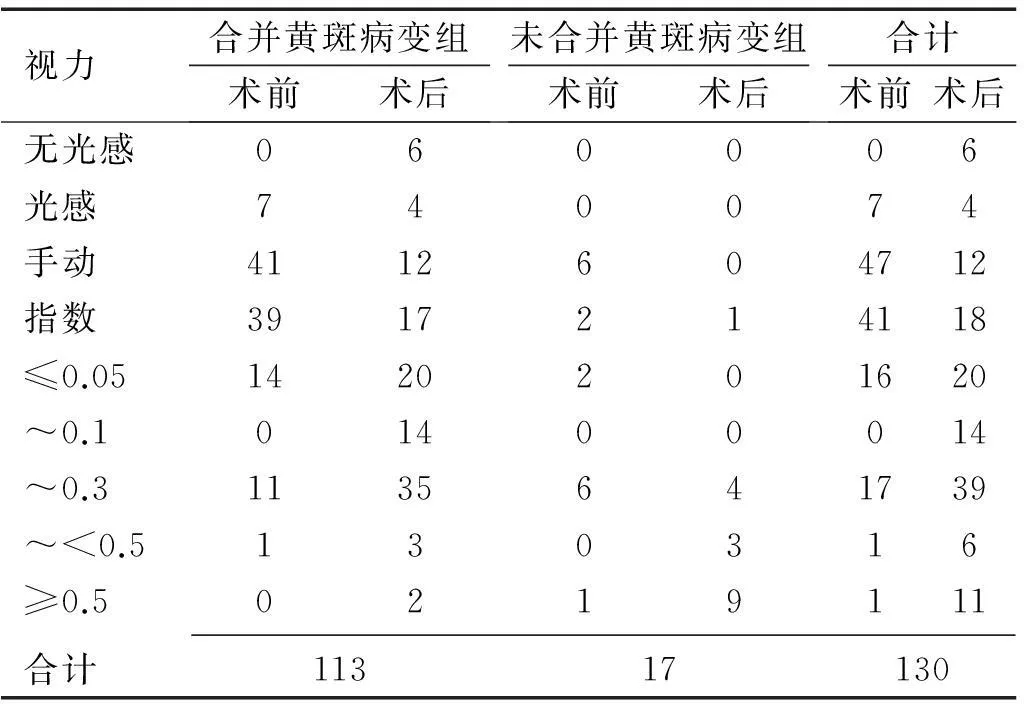
表1 患者手术前后视力比较 眼
1.2.2手术前后检查患者手术后随访3~12mo,均于手术前及手术后随访时行常规眼科检查,包括最佳矫正视力、眼压、裂隙灯、裂隙灯前置镜检查、房角镜检查前房角是否有新生血管及B超,术前和术后2、6mo行OCT及mfERG检查。
1.2.3视力改善标准(1)改善:术后较术前视力提高2行以上;(2)无明显变化:术后较术前视力提高或降低1行之内;(3)下降:术后较术前视力降低2行以上;(4)对于术前视力为手动的患者,术后视力达到1m指数以上为视力改善,降低至光感/无光感为视力下降,其余为无明显变化。

2结果
2.1手术前后视力比较本组患者130眼,术前视力≤0.05者111眼(85.4%),视力>0.05者19眼(14.6%);术后视力达到0.05以上者70眼(53.8%),其中视力≥0.1者56眼(43.1%)。患者玻璃体切割术后视力改善82眼(63.1%),不变36眼(27.7%),降低12眼(9.2%),结果见表1。本组患者术后随访视力无光感6眼,其中1眼于术后1mo发生玻璃体出血,病情发展,最后随访时视力为无光感,眼球萎缩,B超回报玻璃体积血,牵拉视网膜脱离;1眼术后发生持续的前房积血,给予2次前房冲洗后发现后房暗红色血液,脉络膜上腔出血,继发青光眼,持续应用降眼压药物无效,最终失明;1眼因复发性视网膜脱离最终导致视力丧失,该患者于术后6mo复查时发现因原有视网膜裂孔扩大,视网膜全脱离;3眼因术后继发新生血管性青光眼视力丧失。
2.2术前黄斑病变情况与术后视力改善的关系严重PDR合并黄斑病变组术后视力改善率59.3%(67/113),视力≥0.1者占35.4%(40/113);未合并黄斑病变组术后视力改善率88.2%(15/17),视力≥0.1者占94.1%(16/17)。经χ2检验比较,两组患者的术后视力改善率差异有统计学意义(χ2=5.315,P<0.05),未合并黄斑病变组术后视力改善率高;两组患者术后视力≥0.1者所占比例差异有统计学意义(χ2=20.78,P<0.01),未合并黄斑病变组术后视力≥0.1者所占比例高(表2)。
表2术前黄斑病变情况与术后视力改善关系
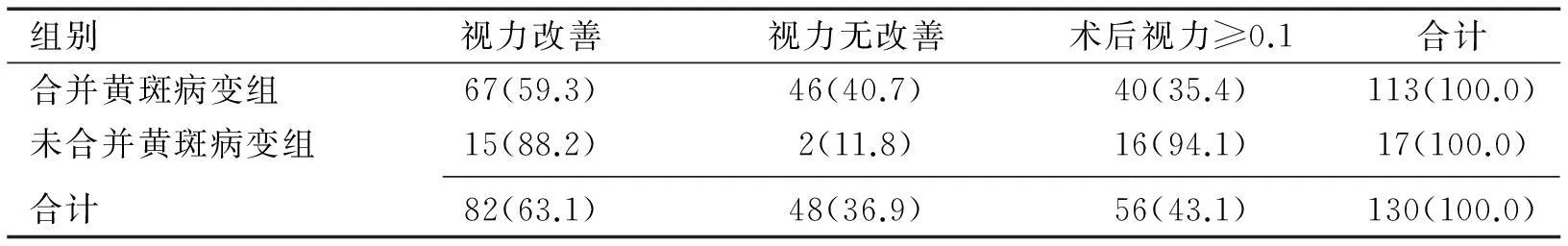
眼(%)
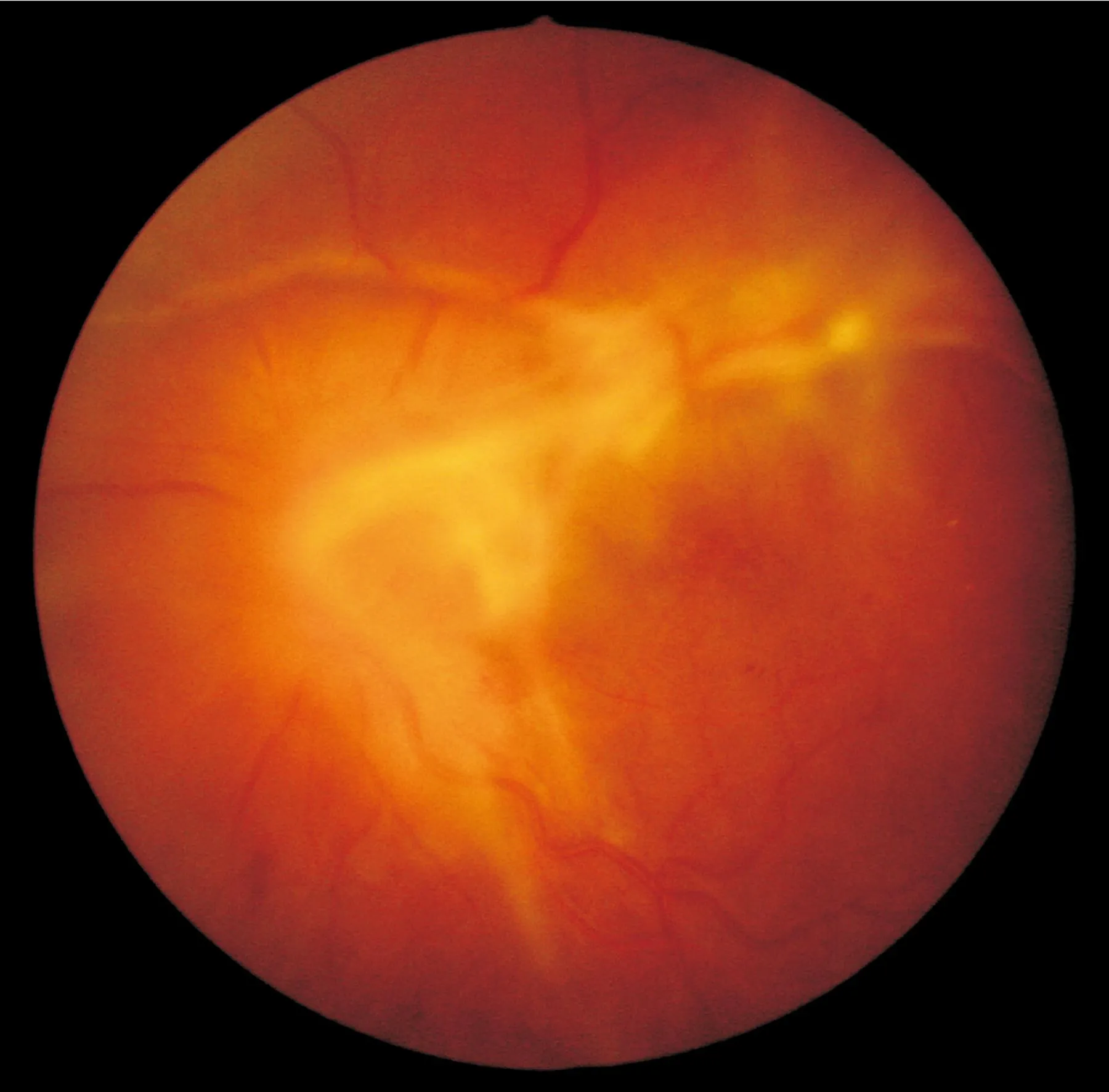
图1术前,视盘前大量灰白色增殖膜牵拉后极部视网膜隆起(左) 。
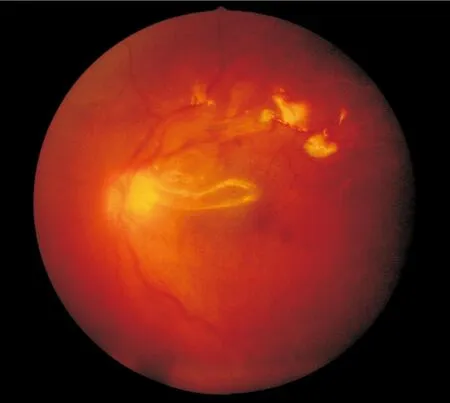
图2术后,剥除增殖膜,颞上方血管弓处增岛状残留,硅油填充,视网膜复位(左)。
2.3视网膜复位率手术次数1~4次,平均进行1.4次(包括取硅油);130眼中经一次手术视网膜解剖复位108眼(83.1%);经二次手术后11眼(8.5%)视网膜复位,3次手术复位者2眼;4次手术复位者2眼。至随访结束时,7眼视网膜未复位,1眼因术后复发性玻璃体出血,牵拉视网膜脱离;6眼硅油填充,局限性视网膜脱离;3眼为严重的增殖性玻璃体视网膜病变;2眼出现新的视网膜裂孔,1眼原有的裂孔扩大。视网膜复位率达94.6%(图1~2)。
2.4 OCT检查结果术前合并黄斑病变组113眼,其中黄斑水肿45眼,玻璃体手术后42眼黄斑区形态恢复正常;黄斑前膜27眼,玻璃体手术剥除增殖的黄斑前膜,25眼黄斑区形态恢复正常;黄斑牵拉32眼,玻璃体手术解除牵拉后黄斑区恢复正常形态;黄斑脱离28眼,玻璃体手术后26眼黄斑区形态均恢复正常,2眼存在黄斑水肿;黄斑裂孔3眼,玻璃体手术后2眼裂孔Ⅰ期闭合,1眼Ⅱ期闭合;黄斑出血3眼,当出血吸收后,黄斑结构恢复正常;黄斑异位2眼,手术后切除增殖膜,解除牵拉,黄斑区视网膜回复到正常解剖位置(图3~6)。
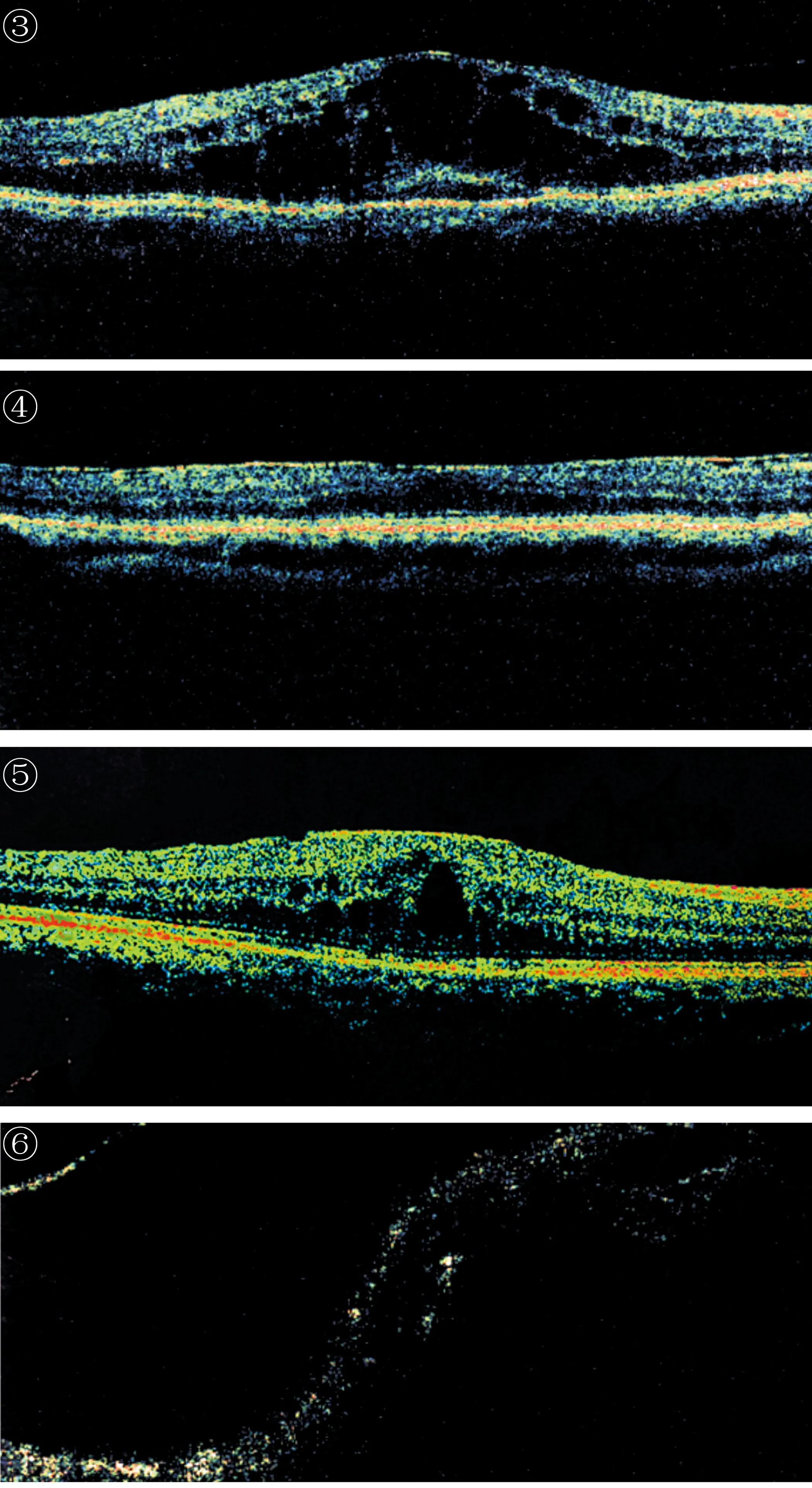
图3黄斑囊样水肿。
图4黄斑前膜。
图5黄斑前膜伴黄斑牵拉。
图6黄斑脱离。
表3手术前后不同时间各环P1波反应密度比较

,μV/deg2)
2.5 mfERG结果
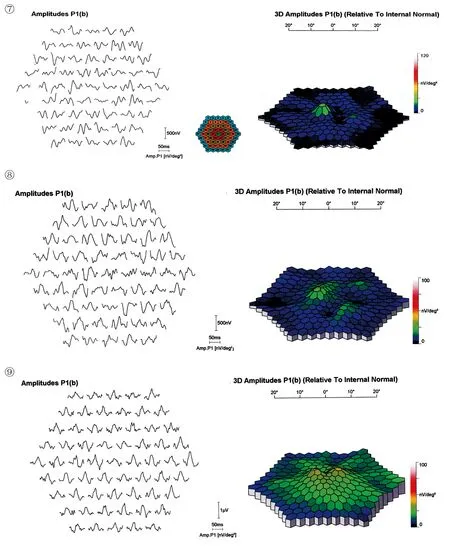
图7术前mfERG。图8术后2mo复查时mfERG。图9术后6mo复查时mfERG。
2.5.1手术前后不同时间mfERG P1波反应密度比较合并黄斑病变组于术前和术后2、6mo行mfERG检查,未合并黄斑病变组于术后6mo时行mfERG检查。因为黄斑病变区中心凹的低反应较难测量,同时为了重点观察中心凹及中心凹旁黄斑区的总和反应,我们将第1环与第2环的7个点合为1个区域,观察相当于中心约5°范围内的视网膜功能变化,同时观察3环、4环、5环共后极部20°范围内的视网膜功能变化(表3)。各环P1波反应密度术后2mo较术前增加,差异有统计学意义(P<0.05);各环P1波反应密度术后6mo较术前增加,差异有统计学意义(P<0.05);各环P1波反应密度术后6mo较术后2mo增加,差异有统计学意义(P<0.05),玻璃体切割术后黄斑区及后极部视网膜功能改善,且随时间延长改善程度提高。
2.5.2术前黄斑病变情况与术后mfERG P1波反应密度的关系术后6mo时未合并黄斑病变组mfERG(1+2环)P1波反应密度为80.07±20.59μV/deg2,高于合并黄斑病变组的60.18±22.0μV/deg2,差异有统计学意义(P<0.05),未合并黄斑病变组术后黄斑区视网膜功能恢复优于合并黄斑病变组(图7~9)。
3讨论
严重PDR(PDR Ⅵ期)是DR的终末阶段,玻璃体切割术是目前治疗PDR的唯一有效方法。国内外文献报道手术后视力改善率约53.8%~83.9%,达到0.1以上者为25%~56%[2-4]。玻璃体手术可以清除玻璃体腔积血,使屈光间质透明;在屈光间质透明后对缺血的视网膜进行有效的光凝;切除牵拉视网膜的纤维增殖条索,解除新生血管膜及玻璃体后皮质对视网膜的收缩和牵拉,也同时切除了作为新生血管继续增殖的支架——玻璃体皮质,封闭视网膜裂孔,联合眼内填充使脱离的视网膜复位;减轻晚期玻璃体内升高的氧自由基的氧化损伤[5]。因此玻璃体切除术后可以改善患者视功能。
mfERG可以客观地、直观地、精确地反映各局部视网膜功能,尤其是黄斑区的局部功能[5]。本研究结果显示:严重PDR患者玻璃体手术后mfERG各环P1波反应密度增加,并随着时间延长,改善更加明显(P<0.05)。对于P1波反应密度随着时间延长改善更加明显,我们考虑以下几点原因:(1)术后2mo时部分患者视网膜未完全复位,部分存在弥漫性视网膜水肿或黄斑囊样水肿,影响mfERG P1波反应密度,术后6mo时视网膜完全复位,随着解剖复位,mfERG P1波反应密度增加;(2)后极部玻璃体皮质的切割可能引起视网膜震荡,导致一过性视网膜功能损伤,需要一定的时间修复;(3)术后2mo时硅油未取出,硅油置换玻璃体后,因其具有一定的绝缘作用,导致mERG振幅低于硅油取出术后;(4)视网膜功能改善是一个渐进的过程,随时间延长改善更明显。
国内外文献报道大部分患者玻璃体手术后视力改善[6-7],但仍有部分患者术后视力丧失。DR患者术后视力光感/无光感的危险因素包括:严重的黄斑病变、术前虹膜红变、视神经萎缩、广泛的视网膜血管闭塞、缺血性视神经病变及手术相关并发症。手术相关并发症包括术后玻璃体出血、视网膜再脱离、新生血管性青光眼、长期持续的高眼压、视网膜中央动脉阻塞、葡萄膜反应及并发性白内障等[8-10]。提高手术技巧,正确的术中处理,可减少手术并发症的发生,降低术后视力丧失的风险:(1)术中妥善处理纤维血管膜残端、有效止血对于预防玻璃体出血有重要的作用,惰性气体或硅油填充也对视网膜血管有一定的压迫止血作用,另外,完全、有效的视网膜光凝可以直接封闭新生血管或促使新生血管萎缩,减少再出血的机会;(2)在视网膜解剖复位的基础上,应同时进行足量视网膜光凝,尽可能保留晶状体或晶状体后囊,以防止新生血管的产生及因而继发的新生血管性青光眼。
总之,本研究表明严重PDR(PDR Ⅵ期)患者玻璃体手术后视力改善,mfERG一阶反应的后极部各环P1波反应密度增加,且随时间延长,改善更加明显,玻璃体手术是治疗严重PDR的有效方法。严重PDR未合并黄斑病变组术后视功能改善优于合并黄斑病变组,黄斑病变是影响视功能预后的重要因素。术后视功能降低与手术并发症相关,提高手术技巧,正确的术中处理,可减少手术并发症的发生,降低术后视力丧失的风险。
本研究还存在一定的不足,样本量小,mfERG的随访时间短、间隔长,不能很全面系统地反映出严重PDR玻璃体手术后mfERG的动态变化趋势。因此,应当进一步研究,扩大样本量,增加随访次数,延长随访时间,更加全面地检测严重PDR玻璃体手术后mfERG的改变,并以此评价视网膜功能的改变。
参考文献
1 Amos AF,McCarty DJ,Zimmet P. The rising global burden of diabetes and its complications: estimates and projections to the year 2010.DiabetMed1997;14 Suppl 5:S1-85
2王光璐,张风,孟淑敏,等.糖尿病视网膜病变并发症的手术治疗.中华眼科杂志 1995;31(4): 219
3黎晓新,姜燕荣,尹红,等.进展型增生性糖尿病视网膜病变玻璃体切割手术的价值与意义.中华眼底病杂志 2001;17(3):171-174
4惠延年,王琳,王英,等.增殖性糖尿病视网膜病变的玻璃体手术和光凝治疗.眼科学报 2001;17(4):241-244
5 Nagatomo A,Nao-i N,Maruiwa F,etal. Multifocal electroretinograms in normal subjects.JpnJOphthalmol1998;42(2):129-135
6 Lang GE.Optical coherence tomography findings in diabetic retinopathy.DevOphthalmol2007;39:31-47
7 Mason JO 3rd,Colagross CT,Haleman T,etal.Visual outcome and risk factors for light perception and no light perception vision after vitrectomy for diabetic retinopathy.AmJOphthalmol2005;140(2):231-235
8 Sakamoto T,Fujisawa K,Kinukawa N,etal.Re-worsening factor after successful vitrectomy for diabetic retinopathy:optic disc fibrovascular proliferation and macular disease.Ophthalmologica2002;216(2):101-107
9 Mason JO 3rd,Nixon PA,White MF.Intravitreal injection of bevacizumab (Avastin) as adjunctive treatment of proliferative diabetic retinopathy.AmJOphthalmol2006;142(4):685-688
10 Ishida M,Takeuchi S.Long-term results of vitrectomy for complications of proliferative diabetic retinopathy.NipponGankaGakkaiZasshi2001;105(7):457-462
DOI:10.3980/j.issn.1672-5123.2016.4.11
收稿日期:2015-01-15 修回日期: 2016-03-16
通讯作者:崔建怡,硕士,副主任医师,研究方向:玻璃体视网膜疾病.jzscjy@163.com
作者简介:蔡玲,硕士,医师,研究方向:玻璃体视网膜疾病。
目的:探讨玻璃体切除术治疗严重增殖性糖尿病视网膜病变(proliferative diabetic retinopathy,PDR)Ⅵ期患者术后视功能的改善情况及影响视功能预后的因素,并用多焦视网膜电图(multifocal electroretinography,mfERG)评价视功能的改变。
方法:回顾性分析PDR Ⅵ期患者113例130眼经标准的玻璃体视网膜手术治疗后的临床资料,并根据术前OCT检查及术中所见,分为牵拉性视网膜脱离合并显著黄斑病变组(99例113眼)及未合并黄斑病变组(14例17眼)两组。行OCT及mfERG检查,对手术前后视力、mfERG P1波振幅密度、OCT形态学改变、手术并发症及预后等进行重点分析。
结果:术后视力改善率63.1%(82/130),视力在0.05以上者从术前19眼(14.6%)提高到术后61眼(46.9%),其中56眼视力>0.1。牵拉性视网膜脱离未合并黄斑病变组术后视力改善率(88.2%)及术后视力>0.1所占比例(94.1%)均高于合并显著黄斑病变组(59.3%和35.4%),差异有统计学意义(P<0.05)。术后mfERG各环P1波反应密度较术前增加,并随着时间延长,改善更加明显(P<0.05),牵拉性视网膜脱离未合并黄斑病变组术后mfERG(1+2)环P1波反应密度高于合并显著黄斑病变组(P<0.05)。
结论:PDRⅥ期患者玻璃体切除术后视功能改善;mfERG一阶反应的后极部各环P1波反应密度增加,且随时间延长,改善更加明显;未合并黄斑病变组术后视功能改善优于合并显著黄斑病变组。
