成人肝移植术后中远期胆汁淤积性肝病的研究现状
2016-04-23川综述范铁艳俊审校
赵 川综述 陈 虹,范铁艳,李 俊审校
成人肝移植术后中远期胆汁淤积性肝病的研究现状
赵 川1综述 陈 虹2,范铁艳2,李 俊2审校
【摘要】肝移植已成为终末期肝病患者最有效的治疗方法。如何进一步提高术后患者生存质量及延长存活时间成为移植科医师面临的重要问题。胆汁淤积性肝病是肝移植术后患者常见临床综合征。笔者分析总结成人肝移植术后中远期胆汁淤积性肝病的研究现状,以期了解胆汁淤积性肝病的诊断及治疗方法。
【关键词】胆汁淤积性肝病;肝移植
【中国图书分类号】 R617
作者单位: 1.100039 北京,辽宁医学院武警总医院研究生培养基地;2.100039 北京,武警总医院移植科
随着肝移植技术的发展成熟和抗排异药物的不断更新,接受肝移植患者的数量不断增多且术后长期存活率明显增加,肝移植是终末期肝病患者唯一有效的治疗措施。胆汁淤积性肝病是肝移植患者术后常见临床综合征,对患者移植术后的生存时间、质量具有显著影响。胆汁淤积性肝病指各种原因引起的胆汁形成、分泌和(或)排泄异常而导致的肝脏病变,临床主要表现为乏力、皮肤瘙痒和黄疸等[1,2]。据调查,慢性肝病住院患者的胆汁淤积发病率约为10.26%,且其发病率随年龄的增加呈上升趋势[3]。由于移植术后早期胆汁淤积性肝病多为一过性,多数不需特殊治疗,预后较好,为提高对移植术后中远期胆汁淤积性肝病的了解,笔者就其发病机制、常见治病因素、诊断与治疗的研究现状做一综述。
1 发病机制与常见致病因素
肝脏是人体内重要的物质代谢场所,其中绝大多数物质如药物及其代谢产物、毒素、重金属等主要通过胆汁排泄。肝细胞和胆管细胞均参与胆汁的分泌和摄取[3],当肝细胞和胆管细胞结构或功能异常、肝内外胆管机械性梗阻时,胆汁无法正常形成、分泌或流动,导致胆汁淤积的发生。胆汁中包含大量的内源性代谢产物和潜在毒性物质,胆汁淤积时,疏水性胆汁酸盐等有害物质可破坏肝细胞及胆管细胞的细胞膜、细胞器(线粒体)等[4],引起一系列病理生理改变(如肝细胞、胆管细胞功能失调、凋亡或坏死,炎性细胞浸润,细胞因子释放,肝脏星形细胞活化、增生,细胞外基质增多),移植肝脏逐渐发生纤维化,最终可发展至肝硬化、肝衰竭或肝细胞肝癌[5]。胆汁淤积的发病机制非常复杂,临床尚未完全了解其全部发病机制,目前认为其发病可能涉及多个机制,大致可分成遗传性基因缺陷和后天获得性疾病,后天获得性疾病包括肝内胆管的免疫性损伤、胆汁分泌调节异常等[6]。肝移植术后患者胆汁淤积的致病因素,与普通患者相比既有一致性又有其特殊性(表1)。
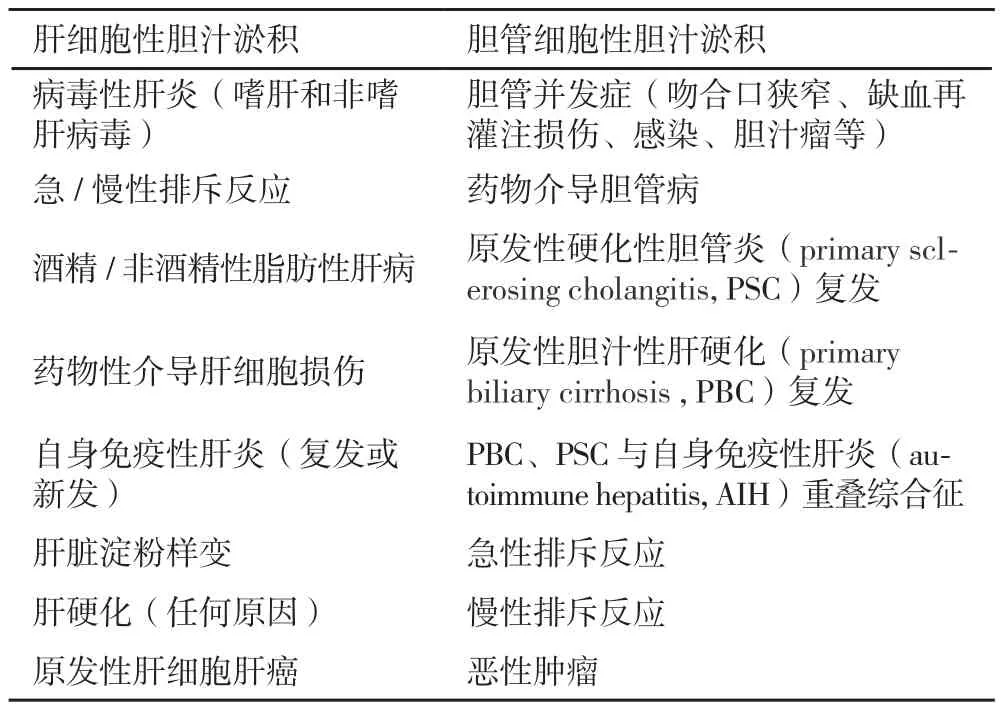
表1 成人肝移植术后中远期胆汁淤积性肝病的常见原因[1,2,7-9]
2 诊断及治疗
目前,我国尚无明确统一的胆汁淤积性肝病诊断标准,2013年和2015年颁布的《胆汁淤积性肝病诊断治疗专家共识》均建议胆汁淤积性肝病的生化诊断标准为血清碱性磷酸酶(alkaline phosphatase, ALP)>1.5倍正常值上限(upper limit of normal, ULN),并且γ谷氨酰转酞酶(γ-glutamyltranspeptidase,γ-GT)>3倍ULN[2,7]。临床上可根据患者黄疸、瘙痒及乏力等表现,结合生化指标对胆汁淤积性肝病做出诊断,然而值得注意的是,部分术后患者发病早期无明显临床症状,此种情况下术后定期复查肝功能显得尤为重要。另外,肝移植患者术后长期服用免疫抑制药,加之原发病的特殊性及手术创伤,其胆汁淤积性肝病的致病因素具有复杂性,长时间不能明确诊断时应考虑多因素同时存在的可能。肝移植术后患者胆汁淤积性肝病的常见病因较多,因药物性肝损害的主要依靠病理检查且缺乏特异性标准,本研究暂不总结。胆汁淤积性肝病患者的治疗,除了熊去氧胆酸、丁二磺酸腺苷蛋氨酸等退黄、保肝治疗之外,更重要的是尽快去除病因,现将其余临床常见的各病因所致胆汁淤积性肝病总结如下。
2.1胆道并发症 胆道并发症仍是肝移植术后常见的并发症,Dubbeld等[10]研究发现肝移植术后胆道并发症的发病率为5%~32%。大多数胆道并发症易导致胆汁淤积性肝病,包括胆管狭窄(吻合口和非吻合口)、胆道结石、胆道铸型、缺血性胆道损伤、胆道感染、胆汁瘤等。通过仔细询问病史、体格检查,结合患者手术方式(原位肝移植、背驮式肝移植等)、胆道重建方式、术中情况等可初步判断是否存在胆道并发症。对于怀疑患者存在胆道并发症引起胆汁淤积性肝病者,首选腹部超声检查明确有无肝内外胆管扩张,超声检查对于胆管扩张者具有较高的阳性预测值,但由于易受腹部气体、操作者技术水平等影响,在无胆管扩张时,其敏感性为38%~68%[1,11],因此,腹部超声检查不能作为排除胆道病变的方法[12];对于高度怀疑胆道并发症者,应进行磁共振胰胆管造影(magnetic resonance cholangiopancreatography, MRCP)或T管造影(未拔除T管者)检查[9]。MRCP具有精确度高、无创性、无需插管、无放射线辐射、不需要注射造影剂、安全可靠和患者无痛苦等优点,被认为诊断吻合口狭窄“金标准”。
胆道并发症一旦明确,应尽快根据并发症类型给予病因治疗:(1)胆管狭窄,早期(肝移植术后1个月内)胆管狭窄多与手术操作相关,Akamatsu等[13]研究发现活体肝移植发生率为尸肝移植的2.5倍;远期(肝移植术6~9个月后)胆管狭窄往往与缺血、免疫等多种因素相关[9]。胆管狭窄又分为以下两种情况:①吻合口狭窄:对于胆管-胆管吻合的患者,首选内镜逆行性胰胆管造影术(endoscopic retrograde cholangiopancreatography, ERCP),内镜下进行球囊扩张、支架植入等,可有效地解决70%以上患者的吻合口狭窄[14];对于狭窄严重,普通导丝无法通过者,可选用经皮肝穿刺胆道引流术(percutaneous transhepatic cholangial drainage, PTCD),解除胆汁淤积。对于胆-肠吻合者,由于胆道生理结构的改变而不宜进行ERCP,常常选择PTCD进行治疗[15],但上述保守治疗失败者,可考虑再次进行手术干预;②非吻合口狭窄:单发狭窄者治疗方法同吻合口狭窄;多发狭窄往往治疗困难,需要多次保守治疗(ERCP、PTCD、胆道镜治疗等),但仅有50%患者可获得缓解,保守治疗失败的患者中,约50%需行再次肝移植[16]。(2)胆管结石、铸型,Negin等[17]研究发现约10%患者肝移植术后出现胆管结石、胆泥、铸型、血栓等。内窥镜(胆道镜、十二指肠镜)下取石、取胆栓治疗安全有效,一般作为首选方法;对于难治性胆总管结石,可试用体外冲击波碎石法治疗[18]。(3)胆汁瘤,引起胆汁淤积性肝病的胆汁瘤需要积极处理,方法包括内镜下胆道括约肌切开减压和放置支架、超声引导下胆汁瘤穿刺引流等,对于合并胆道感染者,应积极给予抗感染治疗。
2.2PBC与PSC 随着肝移植术后随访时间的延长,PBC、PSC复发的报道不断增多,约18%PBC患者出现术后复发,平均复发时间约为移植术后46.5个月,而PSC复发率约为11%[19]。当患者术后出现胆汁淤积性肝病时应考虑到原发病复发可能。由于肝脏移植并不能将患者体内的自身抗体清除,所以PBC、PSC复发的诊断主要根据患者术前明确诊断为PBC/PSC、组织学检查及影像学检查,具有典型的病理变化且除外其他可能疾病[19,20]。PBC复发患者的治疗方案与非移植患者相同,给予熊去氧胆酸(ursodeoxycholic acid, UDCA)治疗; HAN等[21]研究发现,对UDCA应答不佳的非移植患者加用非诺贝特可取得一定疗效。肝移植术后PSC复发目前并无有效的治疗方法,UDCA虽能改善患者生化指标但并不能改善其预后,PSC复发患者最终不得不进行再次肝移植[22]。另外,肝移植术后患者长期服用免疫抑制药,免疫功能紊乱,有术后新发PBC、PSC可能,诊治同非移植患者。
2.3急性排斥反应 急性排斥反应在临床上最为常见,也是肝移植患者术后出现胆汁淤积性肝病的常见原因。绝大多数急性排斥反应是由T细胞介导的,但在供受者A、B、O血型不合等情况下,也可出现急性体液介导的排斥反应[23]。急性排斥反应可发生于肝移植术后任何时间,以术后1个月内最为常见,由于急性排斥反应发生时缺乏特异性的临床表现和实验室检查指标,目前仍以肝脏穿刺活组织病理检查作为确诊标准[24,25]。可根据Banff分级评分标准将急性排斥反应分为轻、中、重度,轻度排斥反应可给予调整免疫抑制方案,提高他克莫司等免疫抑制药浓度,同时联合吗替麦考酚酯等二线抗排异药、激素等;中重度排斥者,通常采用大剂量糖皮质激素冲击疗法,同时加用抑酸、补钙、抗生素等,注意预防消化道溃疡、感染、骨质疏松、糖尿病等并发症[26]。如患者肝功能好转不明显,结合患者术前诊断及手术情况,应警惕激素体液介导的排斥反应,复查循环血中抗体水平,及时给予血浆置换等治疗[23]。如果急性排斥反应未得到及时治疗或反复发生,则患者易发展为慢性排斥反应。
2.4肝炎病毒感染 对于原发病为乙型肝炎者,术后出现胆汁淤积性肝病应考虑到肝炎复发的可能。通过复查乙型病毒性肝炎标志物可明确诊断,一旦出现乙型肝炎表面抗原阳性,无论乙肝病毒基因是否阳性,均应进行抗病毒治疗,尽量选择高耐药屏障的核苷酸类似物(恩替卡韦、替诺福韦等)进行个体化抗病毒治疗。肝移植术后丙型肝炎的复发率约为95%,是严重影响丙型肝炎患者肝移植术后存活率的重要原因,约有10%的丙型肝炎复发者出现纤维化於胆型肝炎,导致移植肝功能迅速丧失[27]。通常认为,术后发现丙型肝炎病毒阳性即为丙型肝炎复发,对于丙型肝炎复发者,采用长效干扰素联合利巴韦林抗病毒治疗,由于干扰素可诱发急性排异反应,治疗过程中应密切监测肝功能,必要时及时调整治疗。随着抗病毒药物的上市,丙型肝炎的治疗出现新进展,有研究证实Sofosbuvir联合利巴韦林可以为肝移植术后丙型肝炎复者提供安全有效的治疗[28]。但目前Sofosbuvir等尚未在国内上市,仍然建议采用长效干扰素联合利巴韦林抗丙型肝炎病毒治疗。此外,由于肝移植术后患者长期服用免疫抑制药,与正常人相比,更易出现肝炎病毒的新发感染,治疗同复发患者。
3 展 望
肝移植患者术后出现胆汁淤积性肝病的病因复杂多样,与供体质量、手术过程、原发病、术后服用药物、免疫功能紊乱等情况密切相关,甚至可出现多种病因同时存在,增加了病因诊断的难度。治疗上亦是矛盾重重,如大量激素治疗可致严重感染等并发症、干扰素可诱发急性排斥反应、免疫抑制可诱发肝炎及肿瘤复发等。但随着手术技术的不断进步,免疫抑制和抗病毒药物的不断更新,患者术后管理经验的不断积累,肝移植术后胆汁淤积性肝病的诊治水平会不断提高,患者的长期存活质量将进一步改善。
【参考文献】
[1]European Association for the Study of the Liver.EASL clinical practice guidelines: management of cholestatic liver diseases [J].J Hepatol, 2009, 51(2): 237-267.
[2]胆汁淤积性肝病诊断治疗专家共识2015 年更新专家委员会.胆汁淤积性肝病诊断治疗专家共识: 2015 年更新[J].临床肝胆病杂志, 2015, 31(10): 1563-1574.
[3]曹甸旬,高月求,张文宏,等.基于上海市住院慢性肝病患者胆汁淤积患病率的调查研究[J].中华肝脏病杂志,2015,23(8):569-573.
[4]陆伦根.胆汁的分泌、排泄和调节及胆汁淤积发生机制[J].临床肝胆病杂志, 2011, 27(6): 570-571.
[5]Abshagen K, König M, Hoppe A, et al.Pathobiochemical signatures of cholestatic liver disease in bile duct ligated mice [J].BMC Syst Biol, 2015, 9(1): 83.
[6]陆伦根.胆汁淤积性肝病临床和基础研究热点和难点[J].中华肝脏病杂志, 2015, 23(8): 561-563.
[7]胆汁淤积性肝病断治疗专家委员会.胆汁淤积性肝病断治疗专家共识2013[J/CD].中华实验和临床感染病杂志(电子版), 2013, 7: 134-144.
[8]陆星华,钱家鸣.肝胆疾病[M].沈阳:辽宁科学技术出版社, 2006: 84-91.
[9]Lisotti A, Fusaroli P, Caletti G.Role of endoscopy in theconservative management of biliary complications after deceased donor liver transplantation [J].World J Hepatol, 2015, 7(30): 2927-2932.
[10]Dubbeld J, van Hoek B, Ringers J, et al.Biliary complications after liver transplantation from donation after cardiac death donors: an analysis of risk factors and longterm outcome from a single center [J].Ann Surg, 2015, 261 (3): e64.
[11]Boraschi P, Donati F.Postoperative biliary adverse events following orthotopic liver transplantation: assessment with magnetic resonance cholangiography [J].World J Gastroenterol, 2014, 20(32): 11080-11094.
[12]Boraschi P, Donati F, Salemi S, et al.MRA in liver and in orthotopic liver transplants [M].Berlin Heidelberg: Springer-Verlag, 2010: 145-155.
[13]Akamatsu N, Sugawara Y, Hashimoto D.Biliary reconstruction, its complications and management of biliary complications after adult liver transplantation: a systematic review of the incidence, risk factors and outcome [J].Transpl Int, 2011, 24(4): 379-392.
[14]Girotra M, Soota K, Klair J S, et al.Endoscopic management of post liver transplant biliary complications [J].World J Gastrointest Endosc, 2015, 7(5): 446-459.
[15]Odemis B, Oztas E, Yurdakul M, et al.Interesting rendezvous location in a liver transplantation patient with anastomosis stricture [J].World J Gastroenterol, 2014, 20 (42): 15916.
[16]Verdonk R C, Buis C I, Porte R J, et al.Biliary complications after liver transplantation: a review [J].Scand J Gastroenterol Suppl, 2006, 41(243): 89-101.
[17]Negin K, Westerkamp A C, Porte R J.Biliary complications after orthotopic liver transplantation [J].Curr Opin Organ Transplant, 2008, 11(3): 51-59.
[18]Lisotti A, Caponi A, Gibiino G, et al.Safety and efficacy of extracorporeal shock wave lithotripsy in the management of biliary stones after orthotopic liver transplantation [J].Dig Liver Dis, 2015, 47(9): 817-818.
[19]Gautam M, Cheruvattath R, Balan V.Recurrence of Autoimmune Liver Disease After Liver Transplantation: a Systematic Review [J].Liver Transplantation, 2006, 12 (12): 1813-1824.
[20]Hubscher S G, Elias E, Buckels J A, et al.Primary biliary cirrhosis.Histological evidence of disease recurrence after liver transplantation [J].J Hepatol, 1993, 18(2): 173-184.
[21]Han X F, Wang Q X, Liu Y, et al.Efficacy of fenofibrate in Chinese patients with primary biliary cirrhosis partially responding to ursodeoxycholic acid therapy [J].J Dig Dis, 2012, 13(4): 219-224.
[22]Carbone M, Neuberger J.Liver transplantation in PBC and PSC: indications and disease recurrence [J].Clin Res Hepatol Gastroenterol, 2011, 35(6-7): 446-454.
[23]陈 栋, 魏 来, 蒋 继, 等.肝移植后急性体液性排斥反应的诊断和治疗两例[J].中华器官移植杂志, 2014, 35(8): 451-454.
[24]Demetris A J, Minervini M I, Nalesnik M A, et al.Histopathology of liver transplantation [M].Cambridge: Cambridge University Press, 2009: 111-169.
[25]Busquets J, Figueras J, Serrano T, et al.Postreperfusion biopsies are useful in predicting complications after liver transplantation [J].Liver Transpl, 2001, 7(5):432-435.
[26]李军良,马 毅,何晓顺,等.肝移植术后急性排斥反应的病理学特点及临床诊治分析[J].第四军医大学学报, 2009, 30(3): 233-235.
[27]Jiménez-Pérez M, González-Grande R, Rando-Muñoz F J.Management of recurrent hepatitis C virus after liver transplantation [J].World J Gastroenterol, 2014, 20(44): 16409-16417.
[28]Forns X, Charlton M, Denning J, et al.Sofosbuvir compassionate use program for patients with severe recurrent hepatitis C after liver transplantation [J].Hepatology, 2015, 61(5): 1485-1495.
(2016-01-12收稿 2016-03-03修回)
(责任编辑 潘奕婷)
Research status of medium and long term cholestatic liver disease after liver transplantation in adults
ZHAO Chuan1, CHEN Hong2, FAN Tieyan2, and LI Jun2.1.Postgraduate Training Base of General Hospital of Chinese People’s Armed Police Forces, Liaoning Medical University, Beijing 100039, China; 2.Department of Transplantation, General Hospital of Chinese People’s Armed Police Forces, Beijing 100039, China
Corresponding author: CHEN Hong, E-mail: ch61520@163.com
【Abstract】Liver transplantation has became the most effective treatment for patients with end-stage liver disease.How to further improve the quality of life and prolong survival time of patients become an important issue for transplant physicians.Cholestatic liver disease is a common clinical syndrome in patients after liver transplantation.The authors summarized research status of medium and long term cholestatic liver disease after liver transplantation in adults, in order to understand the diagnosis and treatment of cholestatic liver disease.
【Key words】cholestatic liver disease; liver transplantation; research status
通讯作者:陈 虹,E-mail:ch61520@163.com
作者简介:赵 川,硕士研究生在读,E-mail:791285871@qq.com
DOI:10.13919/j.issn.2095-6274.2016.03.014
