超声诊断子宫内膜息肉45例分析
2016-04-14成红宇张美娥鹿守印燕向楠孙利
成红宇 张美娥 鹿守印 燕向楠 孙利
1)郑州市第16人民医院 登封 4524702)解放军91中心医院 焦作 454450
超声诊断子宫内膜息肉45例分析
成红宇1)张美娥1)鹿守印2)燕向楠1)孙利1)
1)郑州市第16人民医院登封4524702)解放军91中心医院焦作454450
【摘要】目的探讨超声在子宫内膜息肉诊断中的临床应用价值。方法将收治的45例病理诊断为子宫内膜息肉的患者作为研究对象,回顾性分析45例患者的超声检查表现和与病理学诊断结果的符合率。结果经阴道超声诊断为子宫内膜息肉的45例患者中,病理证实为子宫内膜息肉39例,误漏诊6例,经阴道超声诊断符合率为86.7%(39/45); 超声图像呈现多样性,典型声像图表现为单发或多发的规则或不规则高回声团,形状主要以乳头状为主,回声团表面光滑,与子宫肌层之间边界清楚,不典型声像图表现为回声不均匀,内膜呈蜂窝状改变或前后壁内膜厚度不同。结论经阴道超声检查子宫内膜息肉的确诊率高,且具有重复性好、简便、费用低及无创的特点,是子宫内膜息肉有效的临床诊断手段。
【关键词】超声检查;子宫内膜息肉;临床诊断
子宫内膜息肉(Endometrium Polyps EP)是常见的妇科疾病,主要是由于各种原因导致子宫内膜增生过剩造成。内膜局部血管和结缔组织增生形成息肉状赘生物突入宫腔内,质地较软,表面光滑。息肉大小数目不一,多位于宫体部,借助细长蒂附着于子宫腔内壁,息肉蒂长者甚至可突出于宫颈口外。临床表现为阴道不规则出血、不孕或癌变。因此早期诊断、早期治疗对于防止癌变具有积极意义。临床诊断EP常用的方法有B超、子宫声学造影、宫腔镜及诊断性刮宫等,每种诊断方法均有优缺点[1],本文通过分析超声检查的优势和劣势,以探讨其在EP临床诊断中的应用价值。
1资料与方法
1.1资料选取我院2013-11—2014-11间经超声检查为EP的45例患者作为研究对象。年龄25~65岁,平均38.19岁。绝经期妇女11例,不孕患者5例。临床表现为阴道不规则出血27例,白带异常19例,月经不调32例,合并有以上2种临床表现的患者15例。病程3~24个月,平均14.62个月。首发患者41例,复发患者4例。
1.2检查方法采用美国产GE Voluson E8彩色多普勒超声诊断仪。C1-5-D 宽带2.0~5.0 MHz凸阵探头。日本HITACH Ascendus彩色多普勒超声诊断仪。EUP-C715 5- 1MHz凸阵探头。EUP-V53W 8~4 MHz腔内探头。经腹检查:嘱患者适当充盈膀胱,平卧于检查床上。经阴道检查:嘱患者排尿后取膀胱截石位。将阴道探头均匀涂抹一层耦合剂并套上已消毒的避孕套,随后缓缓放入阴道中。将阴道探头频率调节合适,观察子宫形态、大小及子宫内膜的轮廓,重点观察内膜息肉所处位置、形态、大小及内部回声。同时注意观察子宫内膜厚度、边界和内部回声[2]。诊断内膜增厚标准为绝经期内膜厚度>5 mm为增厚,育龄期>12 mm为增厚。超声诊断为EP的患者,均行宫腔镜检查,并取样送病理检查。
2结果
2.1临床诊断结果经超声检查诊断为EP的45例患者中,病理证实为EP患者39例,超声诊断符合率为86.7%(39/45)。误诊2例,其中子宫内膜癌1例,流产不全患者1例。漏诊4例,其中内膜息肉脱入宫颈管内导致漏诊1例,超声医师经验不足导致漏诊3例,漏误诊率为13.3%(6/45)。经超声检查发现40例患者有不同程度的子宫内膜增厚,测量内膜厚度在7~16 mm之间,厚度(11.5±2.3)mm,经病理确诊的39例患者中单发息肉32例,多发息肉7例,息肉直径5~29 mm,平均(19.4±2.8)mm。息肉形状以乳头状为主,或仅表现为局部隆起。
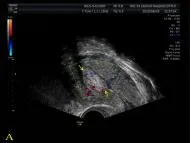


图1子宫内膜息肉超声图像
2.2经阴道超声检查EP患者超声图像呈现多样性特点:(1)典型的声像图表现19例,病理诊断证实为EP患者19例,超声诊断符合率为100%(19/19)。声像图表现为子宫内膜不同程度增厚,宫腔线清晰。宫腔内单发或多发的规则或不规则高回声团,回声团内有少量血液分布,形状主要以圆形和椭圆形为主。表面光滑,子宫肌层与其边界清楚,病灶大小不一。本组典型EP患者的病灶超声测量在5~27 mm之间(见图1A)。(2)不典型声像图表现26例,病理诊断证实为EP患者20例,超声诊断符合率为76.9%(20/26)。表现为:① 5例内膜无增厚,内部回声不均匀。 ②7例内膜增厚,回声均匀或不均匀,宫腔线不清。③2例前后壁内膜厚度不一,宫腔线清晰。④ 6例内膜呈蜂窝状改变,不显示宫腔线。内膜回声不均匀,见散在或密集无回声区,分布呈蜂窝状改变(见图1B)。⑤3例绝经患者宫腔液性分离,内见等回声灶(见图1C)。⑥3例宫腔内较大占位灶,部分可见探及星点状血流分布,周边可见裂隙样积液无回声。注:A:典型息肉(箭头所指);B:非典型息肉内膜蜂窝状(箭头所指);C:非典型息肉宫腔液性分离,内等回声灶(箭头所指)。
3讨论
EP是由于子宫内膜过度增生导致,其表现为内膜局限性肿物突出于子宫腔,表面光滑且蒂长短不一,临床上通常将借细长的蒂附着于子宫腔内壁的肿块,称之为子宫息肉。因此,在宫腔内的息肉样肿块,可能是EP、有蒂的黏膜下肌瘤、子宫腺肌瘤样息肉和恶性息肉(癌或肉瘤)。因此临床早期诊断、早期治疗对于防止癌变具有积极意义[3-4]。临床诊断EP方法较多,早期多采用超声、诊断性刮宫,随着新技术的发展,子宫声学造影及宫腔镜检查也被应用于临床中,诊断方法各有优劣。
超声诊断EP准确率相对低于宫腔镜检查,但具有方便、无创、可重复及费用低等特点。由于子宫内膜息肉在组织病理学上由子宫内膜组成,表面覆盖一层立方上皮或低柱状上皮构成,息肉中间见纤维性纵轴,其内含血管,因此之成为超声成像的基础。典型EP腔内超声常呈椭圆形或水滴形高回声团,如中间囊性变,则其中部可见小的无回声暗区,位于宫颈管者则相对细长并可见蒂回声,蒂部与子宫内膜相连,与子宫肌壁有清晰界限,内膜基底层连续完整。息肉瘤体内见一条与内膜基底层相连的条状血流,大部分位于瘤体中间,一般诊断不困难。对不典型者如较小息肉,增生成分比较单一,超声可能表现为内膜增厚或不厚并回声不均匀。如内膜息肉仅发生于前壁或后壁内膜中,因宫腔线衬托可表现为单层内膜增厚,而另层内膜厚度正常,则前后壁内膜厚度不一致。如增生成分中以腺体过度弥漫性增生为主,分泌腺液较多,超声则可表现为蜂窝状改变。需要与EP鉴别的主要疾病主要有:(1)子宫内膜增生过长:内膜表现为均匀增厚,宫腔线居中,前后壁内膜对称,再次月经后复查可减少误诊。(2)与黏膜下子宫肌瘤的鉴别要点:①肌瘤形状类圆,息肉为水滴状。②肌瘤回声以低回声为主,可有声能衰减,息肉则无衰减。③黏膜下肌瘤致内膜基底层中断或变形,息肉则内膜基底层完整无变形。(3)子宫内膜癌:鉴别点为内膜癌时内膜回声不均,为局灶性或弥漫性,回声杂乱,彩超可见癌变内膜及肌层受浸润处有丰富的彩色血流信号,并可测及异常低阻力型动脉血流频谱,阻力指数一般低于0.4。(4)宫内早孕:内膜息肉如中央处水肿坏死积液,回声发生改变时,类似早期妊娠囊,仔细询问病史则不难鉴别。
子宫声学造影是在子宫腔内注入造影剂,人为的将无回声区作为对比背景,从而增加组织间的声阻抗差,确保能清晰显示子宫内膜病变大小、形态和部位,提高临床诊断的准确率,具有操作方便和费用低的特点。检查时将导管置入宫颈管内,将液性造影剂注入宫腔便于观察,但水囊也存在遮挡病灶的可能,且造影术后可能导致感染、迷走神经紧张综合症等并发症的可能[5]。宫腔镜及诊疗性刮宫均为侵入性检查方法,虽然检查准确率较高,但对患者有一定创伤。如宫腔镜检查可在直视下全面检查宫腔内膜情况,因此能完全准确诊断出EP的病灶部位、大小及严重程度。本组中诊断准确率达100%,同时可为后续的治疗提供准确依据,但宫腔镜检查费用高、操作复杂、并发症也较多。诊断性刮宫不仅有一定创伤性,而且其对于弥漫性病变和局部性病灶无法完全确诊,容易漏诊[6]。对比以上常用的检查方法发现,经超声检查虽然在诊断准确性方面有所欠缺,但对比综合优势而言,尤其对于硬件设施条件不足的基层医院,临床应用优势明显。
综上所述,超声检查诊断EP具有方便快捷、无创和可重复性的优点,但诊断准确性方面有待进一步提高,因此如何提高超声检查的准确率,减少其他侵入性检查方法对患者的伤害,是超声医师今后的研究方向。
4参考文献
[1]钱沁佳.宫腔镜和B超对子宫内膜息肉的诊断价值研究[J].中国妇幼保健,2013,28(10): 1 661-1 662.
[2]江俊荣,肖颖.经阴道超声诊断子宫内膜息肉的价值[J].中国实验诊断学,2012,16(2): 357-358.
[3]石太英.腹部超声在子宫内膜病变检查中的应用价值分析[J].中 国社区医学杂志,2013,11(7): 48-49.
[4] Andía Ortiz,Gorostiaga Ruiz-Garma,Villegas Guisasola, et al.Outcomes of endometrial-polyp treatment with hysteroscopy in operating room.Gynecological Surgery[J]. 2008,5(1):35-39.
[5]何梅,吐尔逊纳依.经阴道超声诊断子宫内膜息肉的临床价值[J].现代预防医学,2011,38(9): 1 784-1 785.
[6]于小红.子宫内膜息肉的宫腔镜和B超诊断结果比较[J].中国乡村医药杂志,2013,20(13): 56-57.
(收稿2015-11-02)
Ultrasonography diagnosis of 45 cases of endometrial polyps
ChengHongyu,ZhangMeie,LuShouyin,YanXiangnan,SunLi.Thesixteenthpeople’shospitalofZhengzhouCity,Zhengzhou452470,China
【Abstract】ObjectiveTo investigate the clinical value of ultrasound diagnosis for endometrial polyps. MethodsThe 45 cases in our hospital pathology diagnosis of endometrial polyps in patients for the study, a retrospective analysis of 45 patients with ultrasound imaging performance, in line with the pathological diagnosis rate.ResultsTransvaginal ultrasound diagnosis of endometrial polyps in 45 patients, pathologically confirmed endometrial polyps in 39 cases, 6 cases of misdiagnosis and missed diagnosis, transvaginal ultrasound diagnosis was 86.7%(39/45); Ultrasound images showing the diversity of the typical performance of a single or multiple、 regular or irregular hyperechoic mass, mainly in the shape of papillary based, smooth surface, clear boundary between the myometrium; Atypical cases, ultrasonography showed endometrial echo uneven, endometrial honeycomb change, or anterior and posterior endometrial thickness is not the same. ConclusionTransvaginal ultrasound diagnosis of endometrial polyps diagnosis rate is high, and has a good repeatability, simple, low cost and non-invasive characteristics. Ultrasonography is an effective diagnostic tool in clinical diagnosis of endometrial polyps.
【Key words】Ultrasonography endometrial polyp;Clinical diagnosis
【中图分类号】R711.32
【文献标识码】B
【文章编号】1077-8991(2016)01-0006-03
