腹腔镜剔除术与开腹术治疗子宫肌瘤的临床比较
2016-03-30雷马香杨承东赵雁薇
汪 静 雷马香 杨承东 赵雁薇
腹腔镜剔除术与开腹术治疗子宫肌瘤的临床比较
汪 静 雷马香 杨承东 赵雁薇
目的比较腹腔镜子宫肌瘤剔除术和传统开腹术治疗子宫肌瘤的效果及安全性。方法选取2014年1月-2015年12月收治的子宫肌瘤患者70例作为研究对象,按随机数表分成开腹组和腹腔镜组各35例,开腹组采用传统开腹手术治疗,腹腔镜组采用腹腔镜下子宫肌瘤剔除术治疗,比较两组的手术时间、肌瘤直径、术中出血量、术后排气时间和下床时间等手术相关指标,比较术后3个月随访总有效率,观察切口感染、术后疼痛、术后发热及肌瘤复发率等安全性指标。结果腹腔镜组手术时间、肌瘤直径与开腹组比较无显著性差异(P>0.05),而术中出血量、术后排气时间、下床时间优于开腹组,比较差异具有统计学意义(P<0.01);腹腔镜组术后3个月随访总有效率与开腹组比较差异无统计学意义(97.14%vs94.29%,P>0.05);两组均未发生切口感染,腹腔镜组术后疼痛、术后发热与开腹组比较,差异具有统计学意义(P<0.01);腹腔镜组肌瘤复发率与开腹组比较差异无统计学意义(2.86%vs5.71%,P>0.05)。结论腹腔镜剔除术与开腹术均是治疗子宫肌瘤的有效方法,前者具有一定的优势,可缩短整个治疗时间,减少患者的痛苦,安全可靠,值得临床推广应用。
子宫肌瘤;腹腔镜手术;开腹手术;效果;安全性
【Author's address】 Maternal and Child Health Hospital of Baiyun District,Guangzhou,510400,China
子宫肌瘤是女性生殖器官常见的良性肿瘤,以肌壁间肌瘤为多。随着人们对健康体检的重视和超声技术的普及,子宫肌瘤的患病率呈上升趋势。流行病学统计资料[1]表明,2011年我国女性子宫肌瘤总体患病率为11.21%,以40~49岁年龄段的患病率最高。近年来,子宫肌瘤的治疗方法也在不断改进,其中手术治疗仍然是最确切有效的方法,但是不同术式存在着不同的治疗效果[2]。本研究比较腹腔镜下子宫肌瘤剔除术和传统开腹术治疗子宫肌瘤的效果及安全性。现报告如下。
1 资料与方法
1.1 病例选择与分组
选择2014年1月-2015年12月广州市白云区妇幼保健院妇产科收治的子宫肌瘤患者70例,按照《妇产科学》第7版的标准[3]诊断。采用数字表方法随机分为腹腔镜组与开腹组,每组35例。腹腔镜组采用腹腔镜下子宫肌瘤剔除术,开腹组采用传统开腹肌瘤切除术。腹腔镜组年龄(38.1±4.2)岁;体质量(55.3±2.2)kg;肌瘤分型:肌壁间肌瘤15例,浆膜下肌瘤11例,阔韧带肌瘤9例。开腹组年龄(39.3±4.6)岁;体质量(55.1±2.6)kg;肌瘤分型:肌壁间肌瘤16例,浆膜下肌瘤9例,阔韧带肌瘤10例。两组的年龄、体质量和肌瘤分型等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
开腹组在气管插管全麻下,选择下腹部手术切口,常规显露盆腔内组织,清楚肌瘤部位及数量后,在肌瘤和肌壁交界处注入缩宫素,轻柔锐性剥去肌瘤,彻底止血后,严密分层关腹,手术结束。腹腔镜组亦在气管插管全麻下于腹部行常规腹腔镜三孔,即一个观察孔两个操作孔。先行盆腔内脏器探查,确定肌瘤位置和数量后,于肌瘤和肌壁交界处注入缩宫素,单极电钩分离,肌瘤钻牵引,旋切器切割并取出瘤体,可吸收线分层缝合切口,彻底止血,手术结束。
1.3 观察指标
①手术相关指标:手术时间、肌瘤直径、术中出血量、术后首次排气时间和首次下床时间。②疗效指标:术后3个月通过门诊复诊随访,结合患者的临床症状、体格检查以及腹部B超复查等判断术后瘤体变化情况。痊愈:症状、体征消失,复发或残留瘤体<20%;显效:症状、体征消失,20%≤复发或残留瘤体<50%;有效:症状、体征明显缓解,50%≤复发或残留瘤体 <80%;无效:以上指标均未达到。n总有效=n痊愈+n显效+n有效。③安全性指标:观察切口感染、术后疼痛、术后发热等不良反应,比较两组肌瘤复发率。
1.4 统计学处理
2 结果
2.1 两组手术相关指标比较
腹腔镜组手术时间、肌瘤直径与开腹组比较无显著差异(P>0.05),而术中出血量、术后排气时间、下床时间与开腹组比较差异具有显著性(P<0.01),见表1。
表1 两组手术相关指标比较 (n=35,±s)
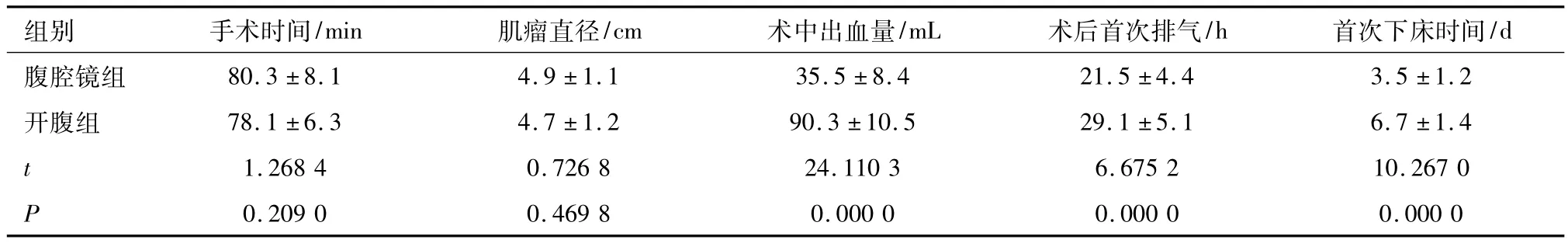
表1 两组手术相关指标比较 (n=35,±s)
组别 手术时间/min 肌瘤直径/cm 术中出血量/mL 术后首次排气/h 首次下床时间/d腹腔镜组80.3±8.1 4.9±1.1 35.5±8.4 21.5±4.4 3.5±1.2开腹组 78.1±6.3 4.7±1.2 90.3±10.5 29.1±5.1 6.7±1.4 t1.2684 0.7268 24.1103 6.6752 10.2670 P0.2090 0.4698 0.0000 0.0000 0.0000
2.2 两组总有效率比较
对患者术后3个月随访结果显示,腹腔镜组总有效率97.14%,与开腹组总有效率94.29%相比,差异无显著性(P>0.05),见表2。

表2 两组术后3个月后随访有效率比较 [n=35,n(%)]
2.3 两组不良反应及复发率比较
两组均未发生切口感染。腹腔镜组术后疼痛、术后发热明显低于开腹组,差异具有显著性(P<0.01),见表3。术后3个月后随访结果显示,腹腔镜组肌瘤复发1例,开腹组复发2例,两组复发率比较差异无显著性(2.86%vs5.71%,P>0.05)。见表3。
表3 两组不良反应及复发率比较 [n=35,±s]

表3 两组不良反应及复发率比较 [n=35,±s]
组别 术后疼痛/h 术后发热/min 复发/%腹腔镜组3.3±1.1 61.3±5.1 2.86开腹组 5.2±1.2 82.3±6.2 5.71 t/6.9050 15.4754 0.3483 P0.0000 0.0000 0.5551
3 讨论
3.1 子宫肌瘤的病因
子宫肌瘤是女性育龄期生殖器官的一种良性肿瘤,以疼痛、子宫异常出血、盆腔受压迫等为主要临床症状。目前子宫肌瘤的病因尚未完全明确。子宫肌瘤常出现在生育年龄,青春期前少见,绝经后萎缩或消退,推测子宫肌瘤存在激素依赖性,其发生可能与女性性激素相关。初潮年龄影响激素水平,进而影响子宫肌瘤的复发率,初潮年龄晚的患者复发率相对较低;大于50岁的患者,在年龄增长过程中,子宫肌瘤的复发率伴随着体内激素水平的下降而降低。子宫肌瘤的病因包括遗传基因、内源性激素、外源性激素、细胞外基质、生长因子、种族、环境、生活危险因素等。相关研究[4]表明,个体具有遗传易感基因并受内外源性激素的作用易诱发子宫肌瘤。子宫肌瘤的病因并非由单一因素的改变而发生,是由多种因素共同作用而致病。
3.2 腹腔镜子宫肌瘤剔除术的优势
近年来随着微创技术的发展,腹腔镜下子宫肌瘤剔除术日渐成熟并在临床广泛应用,成为治疗子宫肌瘤安全、高效的微创手术方法[5-6]。与传统开腹手术相比,腹腔镜下子宫肌瘤剔除术具有手术视野清晰、创伤小、术中失血少、疼痛轻、切口美观、术中感染机会少、术后恢复快等[7]显著优势。本研究结果显示,腹腔镜组在手术时间、肌瘤直径、总有效率、切口感染、复发率等方面与开腹组比较差异无显著性(P>0.05),但在术中出血量、术后疼痛、术后发热、术后首次排气时间、下床时间等方面优于开腹组,比较差异具有显著性(P<0.01),表明腹腔镜下子宫肌瘤剔除术能够通过小切口达到满意的治疗效果,并具有较高的安全性。
3.3 腹腔镜子宫肌瘤剔除术的适应证
虽然腹腔镜下子宫肌瘤剔除术在临床应用广泛,但尚未有统一的手术适应证,其手术方式的选择与术者的经验、患者的婚育状况及个人意愿有关。①对于子宫肌瘤在瘤体直径小于2cm的患者,可先选择口服药物等非手术治疗。②对于瘤体直径大于2cm的患者,抑或大于5cm的患者,只要所暴露的腹腔足够充分,腹腔镜器械有足够的操作空间,在术者技术熟练程度下,都可以行腹腔镜下肌瘤剔除术。如在术中肌瘤直径较大,而且全切困难的情况下,尽可能把瘤体的70%以上切除,必要时择期二次手术[8]。③子宫肌瘤边缘距浆膜的距离已不是限制手术的条件,进行手术的目的不只是追求一次性完整地剔除肌瘤,还应当尽量不损害机体及毗邻的各脏器的正常功能,完整地保持盆底的结构非常重要。
综上所述,腹腔镜剔除术与开腹术均是治疗子宫肌瘤的有效方法;前者具有一定的优势,可缩短整个治疗时间,减少患者的痛苦,安全可靠,值得临床推广应用。
[1]刘 丽,许艳瑾,尹 伶.我国子宫肌瘤的流行病学特征[J].现代预防医学,2014,41(2):204-207.
[2]张小梅.比较经腹子宫肌瘤剥除术与腹腔镜子宫肌瘤剥除术的临床效果[J].当代医药论丛,2014,12(2):52.
[3]乐 杰.妇产科学[M].7版.北京:人民卫生出版社,2008:205.
[4]张武芳,李冬华,韩虹娟,等.子宫肌瘤的病因学研究进展[J].现代中西医结合杂志,2015,24(2):216-219.
[5]邓 君.96例经腹腔镜与经阴式子宫肌瘤剔除术的临床疗效[J].国际医药卫生导报,2015,21(21):3137-3139.
[6]梁 锋.腹腔镜下腹壁小切口子宫肌瘤剥除术的临床效果[J].国际医药卫生导报,2015,21(19):2840-2844.
[7]王丹丹,杨 清.腹腔镜子宫肌瘤剔除术的相关问题及其处理[J].中国实用妇科与产科杂志,2015,31(5):399-402.
[8]AKSOY H,AYDIN T,ÖZDAMARÖ,et al.Successful use of laparoscopic myomectomy to remove a giant uterine myoma:a case report[J].J Med Case Rep,2015,17(9):286.
Comparative Study on the Effect and Safety of Laparoscopic and Open Surgery in the Treatment of Uterine Fibroids
WANG Jing,LEI Maxiang,YANG Chengdong,et al
ObjectiveTo compare the clinical effects and safety of laparoscopic surgery and open surgery in the treatment of uterine fibroids.Methods70 cases of patients with uterine fibroids from January2014 to December2015 in our hospital were randomly divided into open group(n=35)and laparoscopic group(n=35).The open group was treated with conventional open surgery,and the laparoscopic group was treated with laparoscopic surgery,to compare the surgical indications,total effective rate at follow-up three months later,and to observe the safety indices between the two groups.ResultsThe laparoscopic group had no significant difference(P>0.05)in operation time,fibroids diameters,but was better than open group in operative blood loss,postoperative exhaust time and activity time with significant difference(P<0.01);The laparoscopic group had no significant difference in the total effective rate at follow-up three months later compared with open group(97.14%vs94.29%,P>0.05);None of the two groups had incision infection,the laparoscopic group had significant difference(P<0.01)in postoperative pain and postoperative fever compared with open group;The laparoscopic group had no significant difference in fibroid recurrence rate compared with open group(2.86%vs5.71%,P>0.05).ConclusionBoth laparoscopic surgery and open surgery are effective surgical procedures for treatment of uterine fibroids;Laparoscopic surgery will shorten the whole treatment time and reduce pain in patients with safety and reliability,which deserves clinical application.
Uterine Fibroids;Laparoscopic Surgery;Open Surgery;Effect;Safety
R737.33
:Adoi:10.3969/j.issn.1671-332X.2016.08.015
广东省人口和计划生育委员会科研项目(编号:20133068)
汪 静 雷马香 杨承东 赵雁薇:广州市白云区妇幼保健院广东广州 510400
雷马香
