不同附着位置前置胎盘产妇临床诊疗效果对比研究
2016-03-17韩凤琼
韩凤琼
【摘要】 目的 研究不同附着位置前置胎盘产妇的临床诊断与治疗效果。方法 120例前置胎盘产妇, 根据产妇前置胎盘的位置不同, 将产妇分为前壁组及后壁组, 每组60例。整理前壁组产妇及后壁组产妇的相关资料, 并记录前壁组产妇及后壁组产妇生产时情况, 进行比较。结果 前壁组产妇及后壁组产妇在年龄、孕周、产前出血等方面比较差异无统计学意义(P>0.05);前壁组产妇及后壁组产妇在怀孕次数、瘢痕子宫、前置胎盘类型、产后出血、产褥感染及新生儿情况方面比较差异具有统计学意义(P<0.05)。结论 前置胎盘中胎盘附着于前壁与产妇怀孕次数及瘢痕子宫相关, 且前壁前置胎盘产妇具有较多的产期并发症, 新生儿状况相对较差。
【关键词】 不同附着位置;前置胎盘;前置胎盘类型;瘢痕子宫
DOI:10.14163/j.cnki.11-5547/r.2016.07.077
前置胎盘是指产妇在怀孕28周后, 胎盘在子宫下段附着, 多见于经产妇[1]。前置胎盘是妊娠期严重的并发症之一, 也是导致妊娠晚期出血的主要原因之一。前置胎盘会导致产妇阴道反复出血, 如出血量较大, 会危及母婴的安全[2]。前置胎盘因其附着位置不同, 可分为前壁附着和后壁附着, 前壁附着和后壁附着产妇的并发症及新生儿情况有明显的不同, 作者就对本院收治的前置胎盘产妇根据附着位置进行分类, 并比较前壁附着产妇与后壁附着产妇之间的差异, 旨在为临床诊断和治疗前置胎盘提供一定的参考依据, 具体内容如下。
1 资料与方法
1. 1 一般资料 选取在本院确诊为前置胎盘的产妇120例, 产妇的确诊时间均在2010年2月~2015年3月, 且所有选取的产妇均经超声检查确诊为前置胎盘。根据产妇前置胎盘的位置不同, 将产妇分为前壁组及后壁组, 每组60例。排除标准:前置胎盘症状严重, 有生命危险的产妇;伴有糖尿病、高血压、自身免疫疾病产妇;患有精神类疾病产妇;不同意本次研究条例的产妇;对自身疾病隐瞒、治疗依从性不高的产妇;其他原因导致不适合参与本次研究的产妇。
1. 2 方法 对前壁组产妇及后壁组产妇的病情进行详细的询问, 内容包括产妇的年龄、孕周、怀孕次数、是否有瘢痕子宫等;并通过超声检查对前壁组产妇及后壁组产妇的前置胎盘类型进行诊断, 前置胎盘类型主要包括完全性、部分性及边缘性;对前壁组产妇及后壁组产妇产前出血量及产后出血量进行计算, 并记录前壁组产妇及后壁组产妇产褥感染的情况;在新生儿出生后, 对前壁组产妇及后壁组产妇新生儿进行Apgar评分, 并记录新生儿体重及新生儿呼吸窘迫综合征(RDS)发生情况。
1. 3 观察指标 整理前壁组产妇及后壁组产妇的各项评价指标, 进行比较。
1. 4 统计学方法 采用SPSS16.0统计学软件对研究数据进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
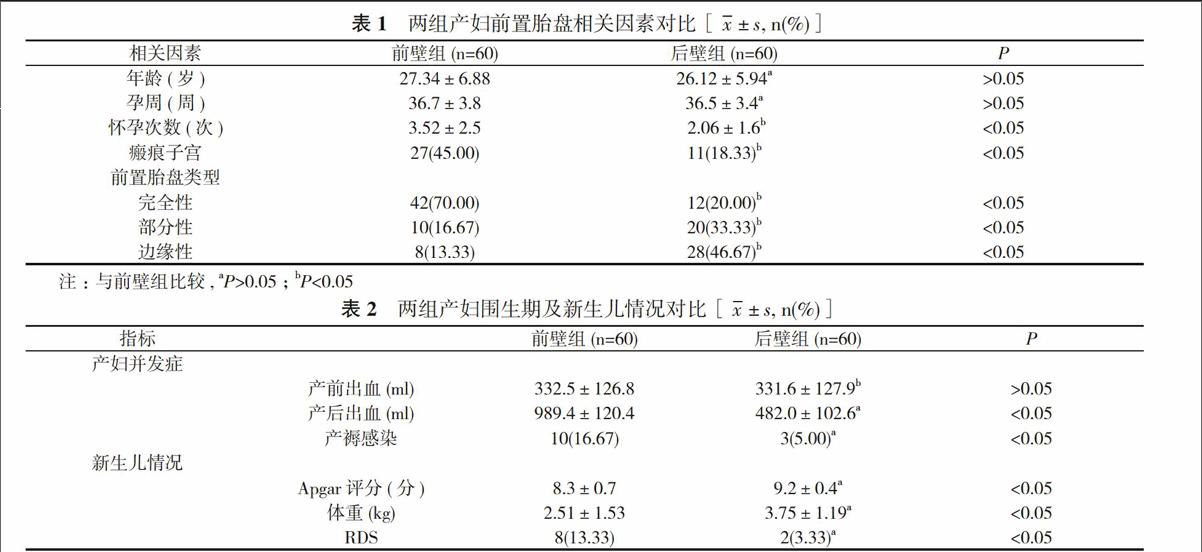
2. 1 两组产妇前置胎盘相关因素对比 前壁组产妇与后壁组产妇在年龄、孕周上比较差异无统计学意义(P>0.05);前壁组产妇的怀孕次数明显多于后壁组产妇, 瘢痕子宫率明显高于后壁组产妇, 完全性前置胎盘率明显高于后壁组产妇, 差异均具有统计学意义(P<0.05)。见表1。
2. 2 两组产妇围生期及新生儿情况对比 前壁组产妇与后壁组产妇产前出血量比较差异无统计学意义(P>0.05);前壁组产妇产后出血量明显多于后壁组产妇, 产褥感染率明显高于后壁组产妇, 新生儿Apgar评分及体重明显低于后壁组产妇新生儿, RDS率明显高于后壁组产妇新生儿, 差异均具有统计学意义(P<0.05)。见表2。
3 讨论
据临床数据显示, 前置胎盘的发病率达1.57%, 近年来, 其发病率呈上升趋势[3]。目前尚不清楚前置胎盘发病的具体原因, 临床认为多次妊娠、人工流产及刮宫会损伤子宫内膜, 当受精卵在子宫蜕膜植入时, 血液供给不足, 受精卵微量吸收足够的营养, 扩大胎盘面积, 大致胎盘向子宫下段延伸[4];同时, 子宫内膜缺失部位及瘢痕部位也不利于受精卵的着床, 所以受精卵会相应的下移, 进而胎盘下移, 导致胎盘前置。本次研究发现, 胎盘附着前壁产妇的怀孕次数及瘢痕子宫率明显高于胎盘附着于后壁产妇, 说明附着子宫前壁的前置胎盘产妇与其怀孕次数及瘢痕子宫有明显关系。
前置胎盘产妇的主要症状为围生期出血, 包括产前及产后, 产前出血主要是由于产妇子宫下段及胎盘错位导致[5]。产妇的怀孕次数及瘢痕子宫率相对较高, 再次妊娠后, 胎盘在瘢痕处附着, 但由于瘢痕处的血液供应不足, 导致前置胎盘。产妇在生产时, 剖宫产率较高, 导致患者在产后出血量大, 容易出现产褥感染[6]。
目前, 临床对前置胎盘的主要治疗方案为期待治疗, 具体措施为保证产妇安全的状态下, 尽量将孕周延长, 提高围生儿的生存率。期待治疗仅适用于病情稳定、孕周<34周、阴道出血量较少、胎儿体重较轻(<2 kg)的产妇, 但对于并发症多、产前出血量大、前置胎盘位于前壁的产妇, 医护人员需要充分准备应对措施, 如产妇出现大出血时, 要尽快介入治疗或者进行子宫切除[7]。本次研究中, 所有产妇均接受期待治疗, 均成功分娩, 母婴均具有较良好的状态, 但前壁组产妇新生儿情况比后壁组产妇新生儿差。可知前壁产妇新生儿具有更高的风险。
综上所述, 胎盘附着前壁产妇与怀孕次数及瘢痕子宫有密切关系, 且大部分胎盘附着前壁产妇为完全性前置胎盘。胎盘附着前壁产妇新生儿具有更高RDS率及更低的Apgar评分, 临床需要着重注意胎盘附着前壁产妇及新生儿的安全, 尽早做好应对准备, 降低产妇及围生儿的危险性。
参考文献
[1] 陆莹, 郑疆.不同附着位置前置胎盘产妇临床诊疗效果对比分析. 中国计划生育学杂志, 2014, 22(10):682-684.
[2] 刘俊, 谢小琴.前置胎盘不同附着位置对剖宫产后再次妊娠母婴结局的影响.中国当代医药, 2014, 6(26):31-32, 35.
[3] 田吉顺, 潘飞霞, 何赛男, 等.瘢痕子宫合并前置胎盘孕妇孕中晚期引产的危险因素分析.浙江大学学报(医学版), 2015, 59(3):247-252.
[4] 方明娣, 姜凡, 张新书, 等.胎盘附着位置与胎盘迁移的相关性研究.安徽医科大学学报, 2013, 48(6):668-670.
[5] 方明珠, 吴爱红. 前置胎盘胎盘附着位置与产妇结局的相关研究分析. 医药论坛杂志, 2012, 32(3):99-101.
[6] 方明娣. 胎盘附着位置与胎盘迁移的相关性研究.安徽医科大学, 2013.
[7] 贺晶, 梁琤. 前置胎盘附着位置与剖宫产子宫切口选择. 中国实用妇科与产科杂志, 2011, 26(6):411-413.
[收稿日期:2015-10-19]
