遵义地区不孕不育家庭男性精液质量调查分析
2016-03-16姚观平杨智敏张明哲胡雪梅杨名慧余丽梅
姚观平,杨智敏,张明哲,胡雪梅,刁 英,杨名慧,余丽梅
(1.遵义医学院附属医院 生殖医学中心,贵州 遵义 563099;2.贵州省细胞工程重点实验室,贵州 遵义 563099)
调查报告
遵义地区不孕不育家庭男性精液质量调查分析
姚观平1,杨智敏1,张明哲1,胡雪梅1,刁英1,杨名慧1,余丽梅2
(1.遵义医学院附属医院 生殖医学中心,贵州 遵义563099;2.贵州省细胞工程重点实验室,贵州 遵义563099)
[摘要]目的 了解遵义地区不育男性精液质量现状,比较两个时期遵义地区男性精液质量的变化趋势。方法 采用计算机辅助精液分析系统对2013年11月至2015年11月于遵义医学院附属医院进行精液检查的9 258例(B组)男性的精液质量进行分析,并和2004年11 月至2006年11月期间4 083例(A组)男性精液质量进行比较。结果 B组与A组比较,正常患者的比例由15.92%减少到13.39,少精症患者的比例由0.81%增加到1.19%,少弱精症患者的比例由3.28%增加到5.42%,畸精症患者的比例由27.58%增加到31.99%,少弱畸精症患者由7.98%增加到11.23%,其中畸精症患者所占的比率超过弱精症患者。结论 上述结果提示遵义地区男性不育人群数量在不断增加,精液质量呈下降趋势,畸精症和弱精症的比率较大,少精症、少弱精症、少弱畸精症患者的比例也有增加。
[关键词]少精症;弱精症;少弱精症;畸精症;少弱畸精症;不育
近几年,不孕不育引起社会的广泛关注。据报道,中国10%~15%的育龄夫妇受到不育不孕困扰,其中由男方原因所致不育约占50%[1,3]。经济发展、生活方式、环境污染、食品安全、药物滥用及工作压力等因素,使人群整体的精液质量情势不容乐观,不孕不育的发病率逐年呈上升趋势,而男性不育症的临床诊治中精液质量的优劣具有重要参考价值,精子活力减弱、数量减少及精子畸形率上升是造成男性精液质量下降的主要原因。国内外研究表明,近几年全球男性精液质量以每年1%速度在下降,而中国精液质量报道不一。本文以遵义地区唯一的生殖医学中心2004年11月至2006年11月和2013年11月至2015年11月两个时期所做精液质量分析的男性为研究对象,通过比较两个时期男性精液质量分析结果,了解遵义地区不育男性精液质量的变化趋势,以期为临床诊治男性不育症提供有价值的参考依据。
1资料与方法
1.1研究对象分别选取2004年11月至2006年11月(A组,4 083例)和2013年11月至2015年11月(B组,9 258例)两个时期遵义医学院附属医院生殖中心精液质量分析的男性患者作为研究对象,A组男性年龄20~56周岁,平均29.6±5.1岁;B组男性年龄20~55岁,平均(34.2±6.7)岁,均为婚后同居,性生活正常,未采取任何避孕措施1年以上而妻子未受孕者,取其完整精液标本进行检测分析。
1.2精液收集检查前禁欲2~7 d,按WHO标准手淫取精,收集全部精液于无菌干燥的取精广口杯中,送遵义医学院附属医院生殖医学中心精液质量分析室,置于37 ℃水浴箱内,液化待检。
1.3主要仪器设备全自动精子质量分析系统为上海北昂医疗技术有限公司产品,以色列Sefi-medical Instruments公司进口精子计数板,Testsimplets染色玻片为德国进口产品,奥林巴斯光学显微镜为日本Olympus公司产品。
1.4精液常规质量分析及精子形态学评估与分类方法采用计算机辅助精子分析系统,参照《WHO人类精液检查与处理实验室手册》第5版标准规范进行精液质量分析[2]。肉眼观测精液标本体积、颜色、黏稠度及是否液化。待标本完全液化,检测pH值。然后将精液充分混匀,移液枪吸取10 μL精液于预热10 min以上的connting chamber Makler上,加盖轻压专用盖片,光学显微镜下,采用CASA对精子活力(前向运动)、浓度及精子总数等参数进行分析,首次检查应连续进行两次,间隔时间7 d~3周,若两次结果差异大则再复检1次,同时采用Testsimplets染色玻片进行精子形态分析。
1.5正常精液参考值标准[2]正常精液判断标准如下:①精液量1.5~6.0 mL,pH 7.2~8.0;②精液于排精后60 min内完全液化;③精子密度≥15×106个/mL或总精子数≥39×106个/每次射精;④精子活动度(%)a+b级≥32%或a+b+c级≥40%;⑤正常形态精子比率≥4%;⑥连续进行三次精液检查分析:未发现精子为无精子症。精液质量异常的诊断标准如下:①精子密度低于20×106/mL者为少精子症;②精子活动度(%)a+b级<32%或a+b+c级<40%者为弱精症;③正常精子形态<4%者为畸精症;④精子密度<15×106个/mL或总精子数<39×106个/每次射精,且精子活动度(%)a+b级<32%或a+b+c级<40%者为少弱精症;⑤少弱畸精症则是指精子密度<15×106个/mL或总精子数<39×106个/每次射精,同时精子活动度(%)a+b级<32%或a+b+c<级40%,且正常精子形态<4%者。
2结果
2.1男性精液质量比较如表1、2所示,A组4 083例精液标本中,精液质量正常者650例,占15.92%;精液质量出现不同程度异常者3 433例,比例为84.08%,其中严重少精子者126例,占3.1%,无精子症患者有302例,比例为7.40%;存在pH值和液化时间异常者分别为49例和821例,各占1.2%和20.1%;精液呈咖啡色者7例,其余检测标本精液颜色无见明显异常。B组9 258例精液标本中,精液质量正常者1 240例,占13.39%;精液质量异常者8 018例,占精液检测总数86.61%,其中无精子者564例,占6.09%;单纯少精症111例,占1.19%;精子活力异常者2 839例,占30.67%;畸精症2 962例,所占比例最大,为31.99%,并超过弱精症比例;严重少弱精症502例,占5.42%;严重畸精症患者2 962例,占31.99%。
2.2两个时期精液质量变化趋势B组精液正常者比例13.39%(1 240/9 258)明显低于A组的15.92%(650/4083,χ2=14.87,P<0.01)。清液质量异常者中主要表现为畸精症者明显增多,其余依次为精子活力(即前向运动精子(a+b)<32%)和存活率下降,精子密度和精液量减少,B组与A组比较,少精症、畸精症、少弱精症、少弱畸精症所占比率明显增加(P<0.05或P<0.01),而精液质量正常、无精症、弱精症比率降低(P<0.01),B组精子畸形率明显高于A组(P<0.01,见表1、2)。
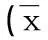
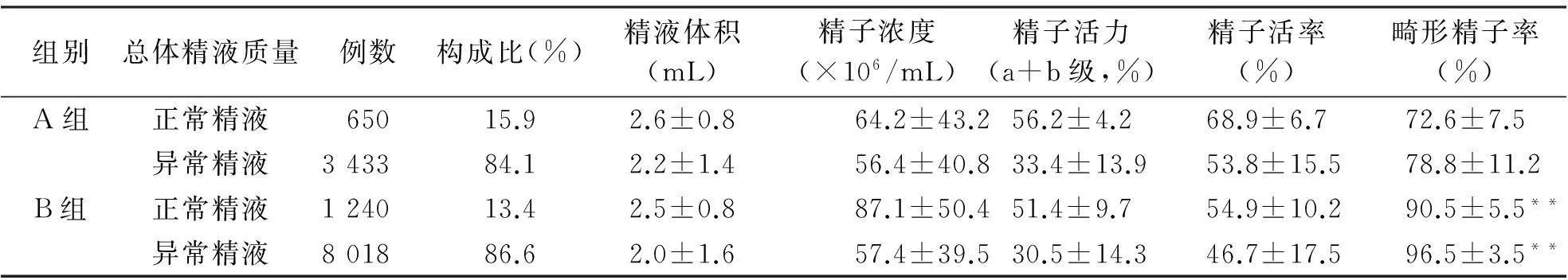
组别总体精液质量例数构成比(%)精液体积(mL)精子浓度(×106/mL)精子活力(a+b级,%)精子活率(%)畸形精子率(%)A组正常精液65015.92.6±0.864.2±43.256.2±4.268.9±6.772.6±7.5异常精液343384.12.2±1.456.4±40.833.4±13.953.8±15.578.8±11.2B组正常精液124013.42.5±0.887.1±50.451.4±9.754.9±10.290.5±5.5**异常精液801886.62.0±1.657.4±39.530.5±14.346.7±17.596.5±3.5**
与A组精液质量比较,*P<0.05,**P<0.01。
表2两个时期精液质量变化趋势分析比较
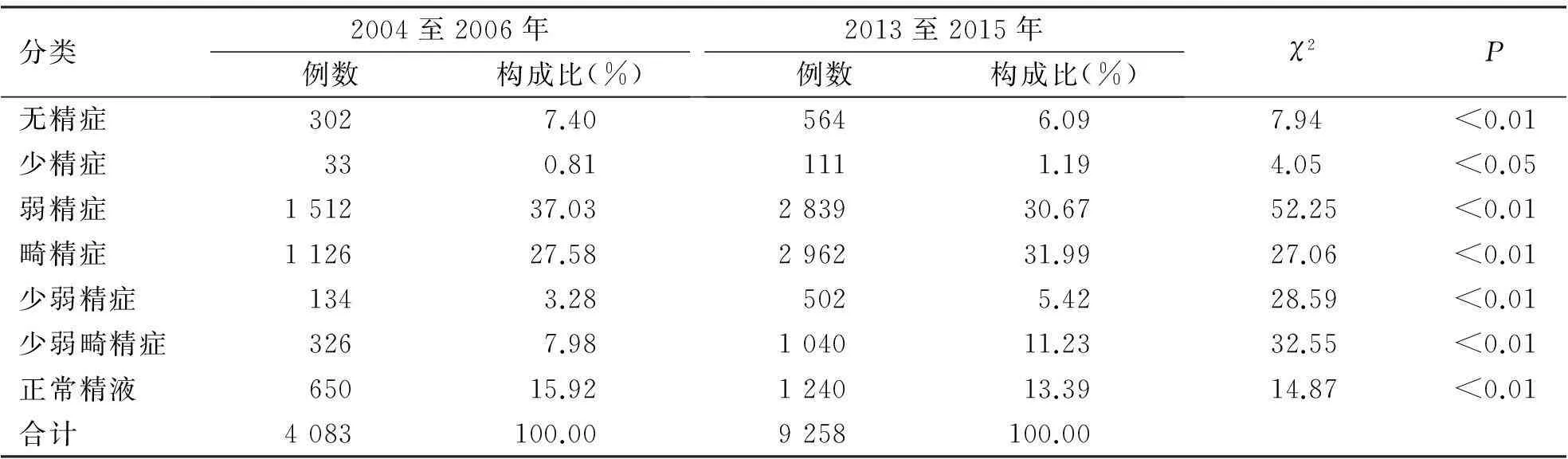
分类2004至2006年例数构成比(%)2013至2015年例数构成比(%)χ2P无精症3027.405646.097.94 <0.01少精症330.811111.194.05 <0.05弱精症151237.03283930.6752.25<0.01畸精症112627.58296231.9927.06<0.01少弱精症1343.285025.4228.59<0.01少弱畸精症3267.98104011.2332.55<0.01正常精液65015.92124013.3914.87<0.01合计4083100.009258100.00
3讨论
由于生活方式、环境的改变、化学物质接触的增多、精神压力与遗传因素等诸多影响,男性不育的发生率呈现不断上升趋势,少、弱、畸精子成为不育症的常见原因。参照WHO标准,男性不育症是指夫妇婚后同居1年以上,未采取任何避孕指施,由于男方因素造成女方不孕者[4]。男性精液主要由精子(5%)和精浆(95%)组成,其中精浆主要是由凝固因子精囊腺液(70%)、液化因子前列腺液(25%)、尿道球腺液(3%)以及睾丸和附睾液(2%)组成。临床上,精液质量的优劣是评价男性生育能力的重要依据,同时也是男性不育患者临床诊疗的重要检测指标[5]。引起畸形精子与活力异常的原因除遗传因素外,与接触有害环境、内分泌失调及生殖道感染等有关,这些因素可损害睾丸生精功能,甚至导致生殖细胞染色体数目与结构变化,引起精子形态改变和活动度下降,导致男性生育能力下降,患者病史中也印证上述因素,大部分精液异常患者有吸烟、酗酒、肥胖、生殖道感染、久坐、长期电脑操作、长途司机或长期接触化学品、农药等病史,这些因素可能严重危害人类生殖健康。
本文以2004年至2006年和2013年至2015年两个不同时期遵义地区不孕不育家庭到生殖医学中心就诊男性精液质量为分析研究对象,采用CASA与Testsimplets玻片形态染色相结合方法进行精液质量分析[6],不但克服了传统手工精液分析带来的主观性高、费时、准确度差、信息量少等缺陷,还获得了精子密度、总数及活动力及精子运动轨迹和运动速度的更加全面的质量信息,有关反应精子运动能力的参数还可作为判断胚胎质量及精子授精能力的重要补充[7],可以更加精准客观的反映精液质量的真实情况。
分析结果显示,2013至2015年较2004至2006年而言,遵义地区不孕不育就诊男性中,精液质量检查正常者数量明显降低,而精液质量异常者比率显著上升。不育的人群中,畸精症、少精症、少弱精症和少弱畸精症患者比率明显增高,而弱精症和无精症略有下降的趋势,表明本地区不育人群中出现精子形态异常、密度或总数下降,或二者均异
常,并伴有精子活动度降低改变已成为导致男性不育的主要因素,提示精子形态和数量的异常可能成为影响遵义地区男性生育能力的重要因素。
业已证明[8],精子正常形态百分率与体内受精存在一定关系,但并不意味精子正常形态百分率低就一定导致不育,而是精子正常形态总数可能比正常形态百分率更重要。若男性生育指数(fertility index,FI)超过28.8万(精液体积下限×精液密度下限×精子活动度×正常形态精子比率=1.5×15×106×32%×4%),最终可能会有若干“具有潜在受精能力的精子”到达卵细胞透明带,受精的可能性较大。FI可以作为辅助生殖技术参考依据:FI在21.6~28.8万,建议药物治疗;FI在14.4~21.6万,考虑进行人工受精;FI在7.2~14.4万,考虑做体外受精-胚胎移植,FI低于7.2万,建议做卵细胞内单精子注射。因此本研究中精液质量分析信息,不但对于检测本地区男性生育能力和明确不育原因有着重要作用,在解决不育男性生殖问题中,综合应用精液质量分析各项指标,确定合理的治疗策略[9],也有着重要意义。
考虑遗传因素对男性不育及上述精液检查指标的影响,进一步应用染色体核型、精子功能、基因检测、睾丸穿刺组织病理、激素水平、抑制素B水平检测等[10],将实现男性不育特异性病因确诊或排除遗传因素致病的可能性,为通过改善生活方式和生活环境,提高精液质量或避免损害性因素的影响提供依据,必要时则采用恰当的人类辅助生殖技术帮助不育男性实现生育愿望。
综上所述,近年来遵义地区不育男性的精液质量下降和存在的畸精症、少精症增高问题,应当引起重视,提倡积极健康的生活方式,努力改善生活、工作环境,不断提高诊疗技术,可能都将有助于提高育龄男性的精液质量和生育能力。
[参考文献]
[1] Kurpisz M K. New approaches to male infertility :Forum introduction[J].Reprod Biol Endocrinol, 2004,2(3):8-9.
[2] 世界卫生组织.人类精液及精子宫颈粘液相互作用实验室检验手册[M].第5版.北京:人民卫生出版社,2011:51.
[3] 郭应禄,李宏军.男性生殖健康面临的挑战[J].中国男科学,2003,9(1):1-4.
[4] 麦丽萍,张婷婷,姚华伊,等.佛山市1 865例男性不育门诊就诊者精液质量分析[J].国际医学检验杂志,2014,35(14):1851-1853.
[5] 李维娜,朱文兵,唐章明,等.116 835例中国不育男性的精液质量分析[J].中南大学学报:医学版,2014,39(2):157-160.
[6] 禇桂桃, 傅兆杰, 吴小燕, 等.男科实验室精液分析的质量控制[J]. 中国优生与遗传杂志, 2012, 20 (7):131-132.
[7] 袁平庆, 张哲欢, 罗琛, 等. 计算机辅助精液分析精子运动参数在体外受精中的应用[ J]. 南方医科大学学报, 2013, 33(3): 448-450.
[8] 焦瑞宝. 男性不育的实验室检查进展[J]. 国际检验医学杂志,2010, 31(3): 271-273.
[9] 陆金春, 黄宇烽. 特发性精液质量异常的诊断与治疗[J].中华男科学, 2012, 18(1):3-10.
[10]李铮,陈向锋,沙艳伟.人类Y染色体进化突变与男性不育[J].中华男科学杂志,2009,15 (4):291-296.
[收稿2015-11-23;修回2015-12-23]
(编辑:王福军)
Investigation and analysis of semen quality for men of infertility family in the Zunyi area
YaoGuanping1,YangZhimin1,ZhangMingzhe1,HuXuemei1,DiaoYing1,YangMinghui1,YuLimei2
(1.Human Reproductive Medicine Center,The Affiliated Hospital of Zunyi Medical University ,Zunyi Guizhou 563099,China; 2.Key Laboratory of Cell Engineering in Guizhou Province,The Affiliated Hospital of Zunyi Medical University,Zunyi Guizhou 563099,China)
[Abstract]Objective To understand the semen quality of males in infertility family and compare the change trend on semen quality of Zunyi area in two-time periods. Methods The semen qualities of infertile 9 258 males (group B) were analyzed by computer-assisted sperm analysis system for examination of semen from 2013-11 to 2015-11 in the Affiliated Hospital of Zunyi Medical University.The semen quality of group B was compared with 4 083 infertile males (group A) from 2004-11 to 2006-11. Results Compared with A group, the rate of normal males was reduced from 15.92% to 13.39% in B group, but the rate of oligospermia patients increased from 0.81% to 1.19%, the rate of the oligoasthenotspermia patients increased from 3.28% to 5.42%, the rate of the teratozoospermia patients increased from 27.58% to 31.99%, the rate of the oligoasthenoterazoospermia patients increased from 7.98% to 11.23%. The rate of the teratozoospermic patients were more than asthenozoospermia patients in B group. Conclusion The results suggest that the population of infertile male was escalating in Zunyi area, but the semen quality of the male showed downtrend. The rates of teratozoospermia and asthenozoospermia were higher in infertile males. The proportion of oligospermia, oligoasthenotspermia, oligoasthenoterazoospermia males were increased as well.
[Key words]oligospermia; asthenozoospermia; oligoasthenotspermia; teratozoospermia; oligoasthenoterazoospermia; infertility
[中图法分类号]R698.2
[文献标志码]E
[文章编号]1000-2715(2016)01-0089-03
[通信作者]余丽梅,女,博士,教授,硕士生导师,研究方向:生殖药理与再生医学研究,E-mail:ylm720@sina.com。
[基金项目]贵州省科学技术联合基金资助项目(NO:黔科合LH字[2014 ]7569);遵义市重大科技项目培育及科技人才培养计划[NO:遵科培字(2009)02]。
