老年髋部骨折内固定与人工髋关节置换术的临床疗效比较
2016-03-15赵鉴非
戴 军,赵鉴非,佟 刚
·短篇论著·
老年髋部骨折内固定与人工髋关节置换术的临床疗效比较
戴军,赵鉴非,佟刚
【摘要】目的对内固定手术与人工髋关节置换术治疗老年髋部骨折的临床疗效进行比较分析。方法笔者回顾分析2010年1月~2013年6月收治的108例老年髋部骨折患者的临床资料,其中48例采用内固定手术(内固定组),60例采用人工髋关节置换术(置换组),对两种手术患者手术时间、术中出血量、术中输血量、术后引流量、负重时间、术后并发症发生率和肢体功能恢复情况进行比较分析。结果置换组患者术中出血量较内固定组明显增加,而在负重时间和并发症的发生率上则明显少于内固定组。置换组术后6、12个月的功能优良率分别为96.7%、90%,内固定组分别为85.4%、77.1%,置换组均明显高于内固定组(P<0.05),差异具有统计学意义。结论人工髋关节置换术在治疗老年髋部骨折上可有效缩短术后卧床时间,尽早进行负重行走,且其近期疗效也明显优于内固定组,因此人工髋关节置换术可作为老年髋部骨折较理想的手术方法。
【关键词】髋部骨折; 髋关节; 置换; 疗效
随着我国社会人口老龄化结构的不断加剧,由骨质疏松所导致的老年髋部骨折逐年增多,主要包括股骨颈骨折和粗隆间骨折[1-3]。目前临床多采用非手术治疗和手术治疗,非手术治疗需要长期卧床,随之而来的坠积性肺炎、泌尿系感染、肌肉萎缩、关节僵硬等并发症会给患者预后以及日后的生活质量造成严重的影响[4-5]。因此随着手术水平不断提高以及内固定、置入物技术的不断改进,手术治疗逐渐将成为首选治疗方案。但如何选择最佳的手术方式成为临床研究的主要问题,因此笔者通过对内固定术和人工髋关节置换术的临床疗效进行比较分析,旨在为临床治疗提供相应的依据,其研究内容和结果如下。
临床资料
1一般资料
笔者以2010年1月~2013年6月收治的108例老年髋部骨折患者作为研究对象,对其临床资料进行回顾性分析,将其中采用内固定术治疗的48例患者列为内固定组,男性27例,女性21例;年龄65~83岁,平均(71.38±9.17岁)。其中股骨颈骨折患者23例,根据Garden分型:Ⅰ型4例,Ⅱ型10例,Ⅲ型6例,Ⅳ型3例。粗隆间骨折25例,按Evans分型:Ⅰ型5例,Ⅱ型8例,Ⅲ型9例,Ⅳ型3例。另采用人工髋关节置换术治疗的60例患者列为置换组,男性35例,女性25例;年龄67~86岁,平均(73.09±9.42)岁。其中股骨颈骨折患者29例,根据Garden分型:Ⅰ型4例,Ⅱ型13例,Ⅲ型10例,Ⅳ型2例。粗隆间骨折31例,按Evans分型:Ⅰ型8例,Ⅱ型13例,Ⅲ型7例,Ⅳ型3例。所有患者均为髋部骨折,有明确手术指征,排除内固定术禁忌证、人工髋关节置换术禁忌证,经入院后完善相关检查,完成心、肺功能初步评估,并请相关科室会诊,经术前评估后可以接受手术治疗。分组后两组患者在性别、年龄、骨折类型以及分型上均无明显差异(P<0.05),具有可比性。
2方法
2.1内固定法(1) 动力髋螺钉内固定术(DHS):患者取仰卧位,垫高患侧髋粗隆部,采用C型臂机将其复位至满意的程度后,于股骨近段外侧作切口,沿135°导向器插入导针,C型臂机透视至满意位置,用三联扩孔器沿导针扩孔,选择合适的DHS滑动螺钉置入股骨颈骨质中,并选用合适的DHS钢板与股骨干固定。经C型臂机透视,位置满意后,冲洗伤口,止血,留管接负压引流,并逐层缝合伤口。(2) Gammar钉内固定术:患者取仰卧位,于患侧大转子上做一约5cm的纵形切口,于转子间窝开孔,并插入导针至股骨骨折近端,将骨折复位至满意程度后,从股骨远端依次扩髓,选取合适长度和直径的髓内钉沿导针插入股骨髓腔,并在C型臂和瞄准器引导下将近端钉锁入股骨颈内,并完成股骨远端锁钉。经再次透视证实位置满意后,冲洗伤口,安置引流,并逐层缝合伤口。
2.2人工髋关节置换术患者取仰卧位,垫高患髋部位,于髋关节后外侧做一13~16cm切口,逐层分离肌群后切开髋关节关节囊,保护与骨折块相连续的筋膜组织,将大小转子复位后采用钢丝给予固定,并于小转子上方约1cm处行股骨颈截骨并取出。全髋关节置换常规处理髋臼,安放臼杯。然后以小粗隆为中心向前倾斜15°后运用髓腔锉进行扩髓,选择合适的股骨柄假体、股骨头假体进行安置,完成后复位髋关节,测试关节松紧度及头臼匹配情况达到标准后,冲洗伤口,放置负压引流管,逐层缝合伤口。
2.3研究方法术后对两组手术时间、术中出血量和输血量、术后引流量、负重时间、术后并发症的发生情况,以及术后6个月和12个月采用Harris评分法进行评定的结果进行比较分析。Harris评分法通过对患者的疼痛程度(0~44分)、步态(0~11分)、日常活动功能(0~14分)、辅助行走(0~11分)、行走距离(0~11分)、畸形情况(0~4分)以及活动范围(0~5分)7个方面进行评定,其中活动范围评分标准为其活动度乘以相应的系数所得,各项评分相加即为总分,满分为100分,根据其总分分为优、良、中、差4级,其中90~100分为优,80~89分为良,70~79分为中,<70分为差。
3统计学方法
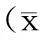
结果
1手术一般情况比较
两组患者术中和术后一般情况分析结果见表1。结果显示,两组患者在术中出血量、负重时间和并发症发生率均有明显差异(P<0.05);置换组患者术中出血量较内固定组明显增加,而负重时间和并发症发生率则明显少于内固定组,差异均具有统计学意义(P<0.05)。
2两组患者术后Harris评分比较
两组患者分别于术后6个月和12个月进行Harris评分,并对结果进行比较分析(表2)。结果显示人工髋关节置换组在术后6个月和12个月的功能恢复达优率以及总体优良率均明显高于内固定组(P<0.05),差异具有统计学意义。
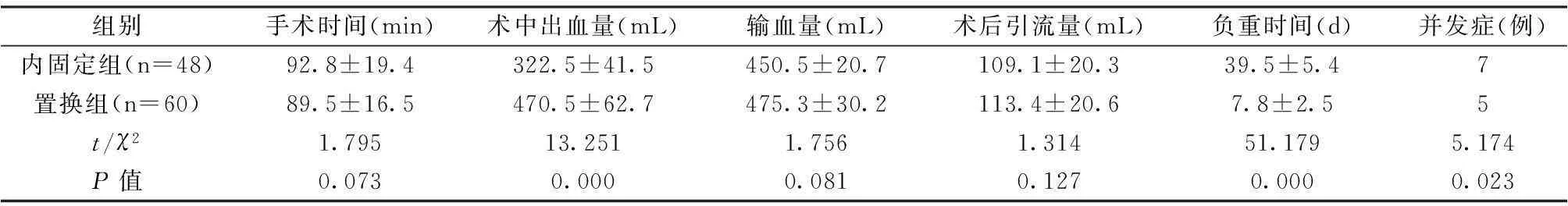
表1 两组患者手术一般情况比较
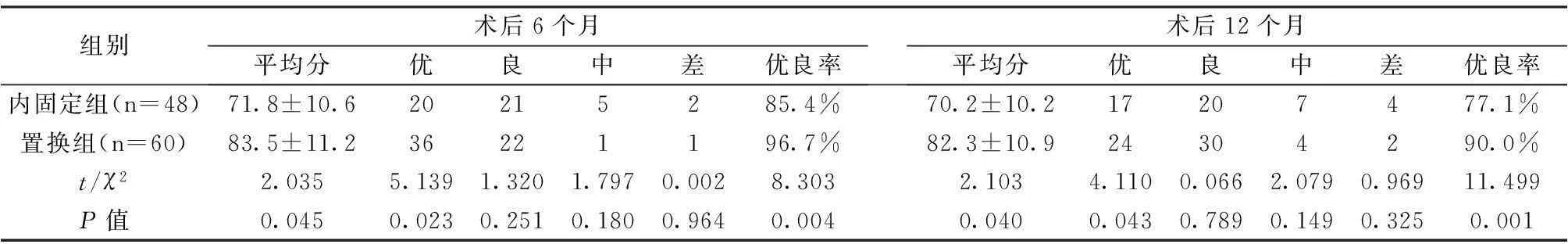
表2 两组患者术后Harris评分比较
3两组患者术后并发症对比
内固定组:包括内固定物松动1例、股骨头切割1例、折断1例、骨折不愈合2例,术后感染2例,并发症发生率为14.58%(7/48)。关节置换组包括假体脱位1例、假体下沉松动1例、术后感染1例、异位骨化1例、双下肢不等长1例,并发症发生率为8.33%(5/60),差异有统计学意义(χ2=5.236,P=0.000)。
本研究中的所有患者均顺利完成手术,手术过程中未发生相关并发症(典型病例见图1~3)。
讨论
髋部骨折是近年来伴随我国老龄化人口逐年增长而较为常见的骨折类型,其发病率占老年人群全身骨折的3%~4%[1-2],早期的非手术治疗使本身就生理机能衰退的老年患者发生压疮、肺炎、泌尿系统感染的概率大大增加,甚者还会加重心脑血管和肝肾功能的衰竭,导致死亡率的增高[6-7]。目前临床大多主张尽可能地采取手术治疗,相比非手术治疗而言,手术治疗可以有效缩短患者卧床时间,进而减少并发症的发生。而近年来伴随着内固定物和置换技术的不断发展和完善,内固定术和人工髋关节置换术成为治疗老年髋关节骨折的主要手术方式。其中内固定主要分为加压螺纹钉、动力髋螺钉和Gamma钉三种,本研究中主要以动力髋螺钉和Gamma钉为主。动力髋螺钉主要由粗螺纹钉、套筒钢板和尾加压钉组成,其特点是通过轴向压力和垂直剪力共同作用于股骨头起到固定的作用,其中轴向压力压紧断面,可以使骨折部位更好的愈合[8]。而Gamma钉是滑动加压鹅头钉和髓内固定的良好结合物,能够更好地使髓内钉和股骨头颈连接,其具有力臂短、弯矩小的特点,使其在骨折部位的压应力和张应力相对较小,但局部加压作用加强[9]。

ab
图1患者女性,78岁。 股骨颈骨折行人工髋关节置换术。a.术前正位X线片; b.术后正位X线片

ab
图2患者女性,81岁。股骨粗隆间骨折行动力髋螺钉内固定术。a.术前正位X线片; b.术后正位X线片

ab
图3a.患者女性,78岁。人工髋关节置换术中所见; b.患者女性,81岁。动力髋螺钉内固定术中所见
髋部骨折多发生于老年人,通常合并骨质疏松,在临床上常被称作骨质疏松骨折。对于骨折粉碎严重、不稳定、年龄较大及较为严重的骨质疏松患者,在内固定术后,常因小转子分离或骨折内侧皮质对位不良,肢体负重时压力侧失去支撑,致使髋内翻或加压钉切割股骨头,其发生率甚至可达16%~21%。研究证明内固定物螺钉的把持力与骨质疏松程度相关[10],老年髋部骨折患者多合并不同程度的骨质疏松,骨质的承载支撑力下降,更易发生固定失效、螺钉退出、股骨头切割等并发症。在本组内固定患者中也出现了内固定物松动、股骨头切割、折断、骨折不愈合等并发症。临床治疗过程中,为避免以上并发症的出现,在内固定术后不得不推迟患肢负重的时间,使患者失去早日下床活动的机会,增加了围术期肺部感染、深静脉血栓等并发症发生概率,而随着卧床时间的延长,还会出现废用性骨质疏松,也为骨折愈合带来不利。
人工髋关节置换术相比内固定,其避免了骨折畸形愈合、延迟愈合或不愈合,甚至股骨头坏死等情况发生的可能性,对患者的恢复和预后有一定的促进作用[11-13]。本研究结果显示经人工髋关节置换术后的患者其在负重时间上较内固定患者显著缩短(P<0.01),表明患者无需等待长时间的骨折愈合过程,人工髋关节置换术提供的初始稳定性和活动良好的关节功能,允许术后尽早下地负重行走,进而减少了患者卧床时间。同时内固定术患者其术后有13例(27.1%)出现并发症,而经人工髋关节置换术的患者其术后仅有5例(8.3%)出现并发症,两者差异明显,具有统计学意义(P<0.05),表明卧床时间的减少与并发症的发生有一定的关系。通过对术后近期疗效的随访调查,笔者发现人工髋关节置换术后患者其功能恢复明显优于内固定组,并表现出了明显的差异性,而人工髋关节置换术后更无需二次手术取出内固定物。尽管人工关节置换术治疗老年髋部骨折,能迅速恢复患肢功能到损伤前的水平,减少了患者卧床时间,但人工关节置换术也存在下列一些目前尚不能完全避免的并发症: (1) 假体松动:原因可能有应力遮挡和骨吸收;老年性骨结构本身的衰变;外科操作技术不熟练,准备不充分。(2) 假体脱位:一般由于假体部件位置放置不良所致。(3) 双下肢不等长:原因多是股骨颈截骨面不准确或是假体过长。(4) 异位骨化:即假体周围软组织、关节囊内有异位骨形成,与创伤、炎症、神经损伤等因素有关。而假体松动、假体脱位、双下肢不等长、异位骨化等并发症,临床医生通过不断提高手术技巧,在术中仔细操作,细致测量,选择正确的假体安放角度,在术后采取正确的保护性体位,使患者避免一些易导致脱位的危险动作,以上并发症虽难以完全避免,但可以有效降低其发生率。
由此,笔者认为人工髋关节置换术治疗老年髋部骨折,可以有效缩短术后卧床时间,尽早进行负重行走,其近期疗效明显优于内固定手术,尤其对于一些合并较为严重的骨质疏松的老年患者,人工髋关节置换术是治疗髋部骨折的理想解决方案。
参考文献:
[1] 张志勇,侯晓华,解光越,等.老年髋部骨折与骨质疏松的相关性分析[J].中华流行病学杂志,2012,33(12):1293-1295.
[2] 石涛,张立海,陈华,等.髋部骨折的性别及年龄分布分析[J].解放军医学院学报,2013,(1):58-59.
[3] Beloosesky Y,Hershkovitz A,Guz A,et al.Clinical characteristics and long-term mortality of occult hip fracture elderly patients[J].Injury,2010,41(4):343-347.
[4] Simunovic N,Sprague S,Bhandari M.Surgical delay and its effect on mortality in elderly hip fracture patients:a systematic review andmeta-analysis[J].J Bone Joint Surg(Br),2011,93(S3):256-262.
[5] 刘昌平,牛连生,臧传义.老年股骨颈骨折的微创小切口人工全髋关节置换[J].中国医药,2012,7(3):342-343.
[6] 李绍光,孙天胜.老年人髋部骨折引发过高死亡风险的研究进展[J].中华外科杂志,2013,51(4):372-374.
[7] 黄晓.老年髋部骨折病死率的影响因素[J].医学综述,2012,18(14):2210-2212.
[8] 孟维春,蒋俊峰,曹骏敏,等.动力髋螺钉内固定术治疗老年股骨粗隆间骨折疗效观察[J].山东医药,2009,49(6):88-89.
[9] 徐永强,王龙滨,蒋建新.Gamma钉与动力髋螺钉(DHS)治疗股骨转子周围骨折并发症原因分析[J].中华创伤骨科杂志,2004,6(4):462-463.
[10] Thiele OC,Eckhardt C,Linke B,et al.Factors affecting the stability of screws in human cortical osteoporotic bone[J].J Bone Joint Surg(Br),2007,89(5):701-705.
[11] 翁绳健,李炜明,詹洋,等.人工髋关节翻修术的临床分析(附32例报告)[J].中国骨与关节损伤杂志,2013,28(12):1163-1164.
[12] Monzon DG,Iserson KV,Jauregui J,et al.Total hip arthroplasty for hip fractures: 5-year follow-up of functional outcomes in the oldest independent old and very old patients[J].Geriatr Orthop Surg Rehabil,2014,5(1):3-8.
[13] Kauppi M,Stenholm S,Impivaara O,et al.Fall-related risk factors and heel quantitative ultrasound in the assessment of hip fracture risk: a 10-year follow-up of a nationally representative adult population sample[J].Osteoporos Int,2014,25(6):1685-1695.
(本文编辑: 黄小英)
Clinical curative effect comparison of internal fixation and artificial joint replacement in treating hip fracture in elderly patients
DAIJun,ZHAOJian-fei,TONGGang
(Department of Orthopaedics,Capital Medical University Affiliated to Beijing Tongren Hospital,
Beijing100730,China)
【Abstract】ObjectiveTo analyze the treatment effect between the internal fixation and artificial joint replacement therapy for the elderly hip fracture. MethodsThe clinical data of 108 elderly patients with hip fracture who were treated in our hospital from Jan.2010 to Jun.2013 were retrospectively analyzed,including 48 cases treated by internal fixation surgery(the internal fixation group),and 60 cases by artificial hip replacement (the replacement group). The general condition of the surgery and postoperative recovery of two kinds of surgery were compared and analyzed. ResultsThe bleeding amount of patients in the replacement group was significantly increased than that of patients in the internal fixation group,and the load time and the incidence of complications were obviously less than in the internal fixation group. The overall excellent and good rate of functional recovery in the replacement group was significantly higher than that of the internal fixation group at 6 months and 12 months after surgery(P<0.05),the difference was statistically significant. ConclusionThe hip arthroplasty in the treatment of senile hip fracture can effectively shorten the patients’ bed time and result in early load exercise as well as better short-term clinical efficiency than internal fixation. So hip arthroplasty can be used as the preferred treatment for elderly hip fractures.
【Key words】hip fracture; hip joint; replacement; curative effect
(收稿日期:2014-04-21; 修回日期: 2015-11-01)
【中图分类号】R 683.42
【文献标识码】A【DOI】 10.3969/j.issn.1009-4237.2016.02.012
文章编号:1009-4237(2016)02-0105-04
作者单位: 100730 北京,首都医科大学附属北京同仁医院骨科
猜你喜欢
杂志排行
创伤外科杂志的其它文章
- 改良Stoppa入路治疗骨盆髋臼骨折进展研究
- VSD技术结合游离股前外侧皮瓣修复四肢大面积皮肤缺损的疗效研究Application of VSD technology combined with free anterolateral femoral flaps to repair widespread defects of soft tissue in extremities
- 保留脾、胰手术治疗胰体尾部损伤(附21例报告)Spleen and pancreas-preserving operation for the treatment of pancreatic body and tail trauma: a report of 21 cases
- 《创伤外科杂志》2016年征稿征订启事
- 外侧髌旁切口膝关节半伸直位关节外髓内钉技术治疗胫骨干骨折的临床疗效分析
- 预见性护理对降低小儿断指再植术后血管危象发生率的作用Effect of predictive nursing care in decreasing the incidence of vascular crisis after finger replantation in children
