髋关节表面置换与全髋关节置换治疗股骨头缺血性坏死的疗效分析
2016-03-12张银龙崔玉凤
张银龙,崔玉凤
(1.河南省焦作市焦煤中央医院 骨科,河南 焦作 454000;2.河南省商丘医学高等专科学校,河南 商丘 476000)
股骨头缺血性坏死是骨科的常见高致残、难治愈的疾病,是由于创伤等不同病因而破坏股骨头血液供应,引起骨坏死,从而导致髋关节功能障碍,甚至发生塌陷和脱位[1]。随着我国骨科技术的发展,人工髋关节置换术已成为晚期股骨头缺血性坏死的主要治疗方法。本科室将127例患者按病情分为两组,分别实施髋关节表面置换与全髋关节置换,并对二者疗效进行分析比较,现报道如下。
1 资料与方法
1.1 一般资料
选取本院2013年2月-2014年2月收入治疗的127例股骨粗隆间骨折患者,所有患者经临床诊断为股骨头缺血性坏死。排除妊娠期和哺乳期妇女、严重脏器损伤患者和精神类疾病患者。将患者按治疗方法的不同随机分为两组:采用髋关节表面置换治疗的观察组69例和采用全髋关节置换治疗的对照组58例。观察组男40例,女29例;年龄32~65 岁,平均(43±6.3)岁;病程10 个 月 ~11 年;激素性骨坏死 27 例,酒精性骨坏死26例,创伤性骨坏死8例,其他8例;患者股骨头坏死情况按Ficat分型[2]:Ⅲ型36例,Ⅳ型33例。对照组男33例,女25例;年龄31~67岁,平均(44±6.5)岁;病程10个月~11年;激素性骨坏死24例,酒精性骨坏死18例,创伤性骨坏死11例,其他5例;患者股骨头坏死情况按Ficat分型[2]:Ⅲ型32例,Ⅳ型26例。两组患者的性别、年龄和病情等方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
观察组:对患者采用硬膜外间隙阻滞麻醉,取仰卧位,患侧向上,以大转子为定点取后外侧切口,切开皮肤组织;钝性分离臀大肌纤维,切断大转子部位的外旋肌群,充分暴露近端股骨和髋臼,切除髋臼部位的骨赘,使股骨头脱位;测量股骨的直径,确定股骨头假体的型号和对应的髋骨假体;清理股骨头部位的病变组织,从股骨头至股骨颈中心方向置入1枚导针,沿导针方向在股骨头上钻孔,插入导杆,用骨刀去除多余骨质,使股骨头外径与股骨头假体的内径一致;调制骨水泥至拉丝期,涂抹于股骨头假体的内表面和股骨头的表面,将假体中轴柄插入股骨头的骨孔内,去除残余的骨水泥,待骨水泥凝固,检查无异常后,冲洗手术区,放置引流管,缝合切口。
对照组:在暴露近端股骨和髋臼后,采用全髋关节置换治疗,使股骨头脱位,于股骨距上方约1.2 cm处切断股骨颈,取出股骨头;测量股骨头的直径,并根据测量大小选择合适的假体;放入假体试模,满意后放入髋臼假体,在大转子股骨近端开髓,放入假体试模复位,并进行调试后置入股骨头假体,检查无异常后,冲洗手术区,放置引流管,缝合切口。
1.3 观察指标和疗效判定
记录患者术中出血量、疗效及并发症的发生情况等,术后髋关节功能按Harris评分标准[2],分为四级,90~100分为优、80~89分为良、70~79分为中和<70分为差,此评分均为本科室对患者手术后12个月随访评分。
1.4 统计学方法
应用SPSS 16.0软件对数据进行统计学分析。计数资料采用χ2检验;计量资料用均数±标准差(±s)表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术中出血量情况比较
对照组患者术中出血量为(338.1±108.2) ml,观察组患者术中出血量为(264.9±116.3)ml,观察组的手术出血量显著少于对照组,两组患者术中出血量比较差异有统计学意义(t =3.65,P=0.000)。
2.2 两组患者并发症发生情况比较
观察组患者术后发生并发症10例,5例大出血,7例下肢静脉栓塞,其中,2例患者为大出血合并下肢静脉血栓;对照组发生术后并发症21例,15例大出血,8例下肢静脉栓塞,其中,2例患者为大出血合并下肢静脉血栓。对照组患者并发症发生率显著高于观察组(P<0.05),其中,对照组患者发生大出血的概率显著高于观察组患者(P<0.05)。见表1。
2.3 两组患者Harris评分情况比较
对两组患者术后12个月进行随访,并采用髋关节Harris评分标准[3]进行的评估,观察组患者Harris平均评分和优良率显著高于对照组患者(P<0.05),见表 2。
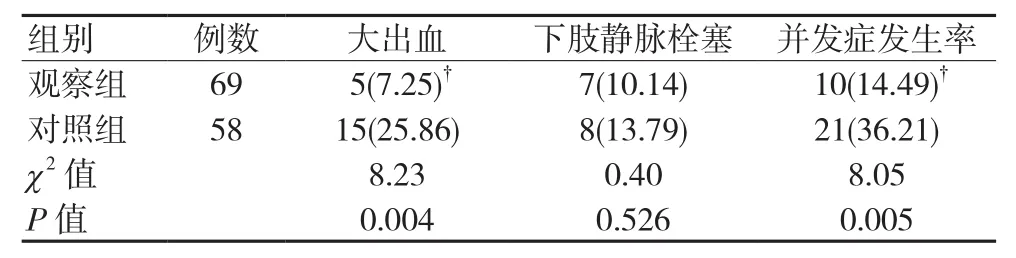
表1 两组患者并发症发生情况比较 例(%)

表2 两组患者Harris评分情况比较
3 讨论
目前,随着髋关节置换技术的不断发展,人工髋关节置换已成为治疗股骨头缺血性坏死晚期患者的首要治疗方法。目前,髋关节表面置换主要的植入物为金属-金属髋关节表面置换系统,全髋关节置换主要是骨水泥型假体[4]。
本研究显示,观察组患者术中出血量显著少于对照组患者,对照组患者并发症发生率显著高于观察组患者,其中对照组患者发生大出血的概率显著高于观察组患者。对两组患者术后12个月进行随访,观察组患者Harris评分和优良率显著高于对照组患者。有研究表明,全髋关节置换对于老年患者有良好的疗效,但是对于总是体力劳动的晚期年轻患者,采用全髋关节置换的疗效明显下降,而使用髋关节表面置换则疗效更加显著[5]。
综上所述,与全关节置换相比,髋关节表面置换治疗股骨头缺血性坏死术中出血量更少,并发症发生率更低,术后愈合良好。但是应根据患者年龄等实际情况选择合适的治疗方法。
[1]肖海涛, 宋世锋, 郑南生, 等. 全髋关节置换术治疗晚期非创伤性股骨头缺血性坏死[J]. 现代生物医学进展, 2012, 12(27):94- 95.
[2]Jameson SS, Langton DJ, Nargol AV. Articular surface replacement of the hip: a prospective single-surgeon series[J]. J Bone Joint Surg Br, 2010, 92(1): 28-37.
[3]张先龙, 何耀华, 王琦, 等. 老年股骨颈骨折的小切口微创人工全髋关节置换[J]. 中华创伤骨科杂志, 2011, 6(5): 507-508.
[4]Bilbao A, Quintana JM, Escobar A. Validation of a proposed WOMAC short form for patients with hip osteoarthritis[J]. Health Qual Life Outcomes, 2011, 21(9): 75.
[5]李跃民. 创伤性股骨头缺血性坏死应用全髋关节置换术治疗的术后效果[J]. 中国实用医刊, 2015, 42(17):42-43.
