肾移植术后肺孢子菌肺炎合并巨细胞病毒感染患者的个体化治疗和药学监护
2016-03-01商玉萍唐丽琴
杨 峰,商玉萍,苏 丹,唐丽琴,姜 玲
(1.安徽省肿瘤医院药剂科,安徽 合肥 230031;2.安徽省立医院药剂科,安徽 合肥 230001)
肾移植术后肺孢子菌肺炎合并巨细胞病毒感染患者的个体化治疗和药学监护
杨峰1,商玉萍1,苏丹2,唐丽琴2,姜玲2
(1.安徽省肿瘤医院药剂科,安徽 合肥230031;2.安徽省立医院药剂科,安徽 合肥230001)
摘要:目的探讨临床药师在个体化用药方案制定中的作用,促进临床合理用药。方法通过参与肾移植术后肺孢子菌肺炎(PCP)合并巨细胞病毒(CMV)感染患者的治疗过程,根据患者特殊生理、病理状况及肺部感染特点,参与药物治疗方案的制定,及时发现药物治疗中存在的问题并及时提出合理的药学建议,同时对患者实施药学监护。结果患者肺部症状和肾功能指标明显改善后出院,治疗期间未出现明显药物不良反应。结论临床药师提供个体化的药学服务取得了良好的疗效,保障了安全有效合理的药物治疗。
关键词:肾移植术后;肺部感染;肺孢子菌;巨细胞病毒;临床药师;药学监护
肾移植患者由于术后长期应用免疫抑制剂抑制排斥反应,造成机体免疫力下降,容易继发严重感染,尤其是呼吸系统感染,具有病原种类复杂、病情危重的特点。此类患者如不能得到及时有效的治疗,病情进展迅速,常危及生命。因肾功能不全及应用免疫抑制剂,治疗过程中易出现药物积蓄、潜在药物相互作用、肾功能进一步损伤等不良反应。因此,选择合理的抗感染治疗方案,有效地控制肺部感染,对提高患者存活率有着重要的意义[1]。本文通过参与对肾移植术后合并肺部感染患者抗感染治疗的药学实践,探讨临床药师如何结合患者实际情况,对患者实施个体化的药学服务,促进临床合理用药。
1病史摘要
患者,男,36岁,身高166 cm,体重60 kg。因“腹泻恶心呕吐半月、发热3 d”入院。患者半月前无明显诱因下出现水样便腹泻(每日达6~7次)、恶心呕吐、全身乏力。于当地医院行止泻治疗,效果不佳。3 d前患者出现发热,体温最高达39℃,咳白黏痰,咳出欠畅,无胸闷胸痛呼吸困难。胸部CT检查提示两肺炎症间质性肺炎可能,肾脏彩超检查提示移植肾轻度分离。拟“肾移植术后、肺部感染”收住入院。入院查体:体温38.6℃,脉搏99次/分,呼吸20次/分,血压94/71 mmHg,双肺呼吸音粗,未闻及干湿性啰音,余无阳性体征。既往史:患者3个月前行肾移植术,术后一直规律按量口服环孢素胶囊、强的松、吗替麦考酚酯胶囊抗排异反应。小便量每日2 000 mL左右。辅助检查:患者住院期间肾功能相关指标结果见表1,血气分析见表2。
2治疗经过
结合病史及影像学检查,考虑患者肺孢子菌感染可能性大。故入院第2天即予以复方磺胺甲噁唑片1.44 g po. 28 h抗肺孢子菌治疗,予以盐酸莫西沙星氯化钠注射液0.4 g iv.gtt qd经验性抗细菌感染治疗,抗菌谱覆盖非典型病原体,同时予以碳酸氢钠碱化尿液,避免磺胺类尿结晶对肾脏损害。入院第3天,实验室检查提示检出肺孢子菌及CMV核酸检测阳性,加用注射用更昔洛韦0.25 g iv.gtt qd抗病毒对症处理。经过1周的抗肺孢子菌治疗后,患者肺部情况未见明显好转,多次出现胸闷气促症状,需持续吸氧维持,总体病情较入院时有所加重。予以加用注射用醋酸卡泊芬净(首次剂量70 mg qd,维持剂量50 mg qd),同时联合复方磺胺甲噁唑片进行抗肺孢子菌治疗。考虑更昔洛韦剂量偏大,参考说明书调整剂量为75 mg qd,避免肾功能损害加重。入院第14天,患者主诉胸闷气喘、咳嗽等肺部症状较前明显好转,停用盐酸莫西沙星氯化钠注射液。入院第17日,停用更昔洛韦。入院第22日,患者咳嗽咳痰基本消失,无胸闷胸痛呼吸困难,双肺呼吸音清,未闻及干湿性啰音,予以出院。
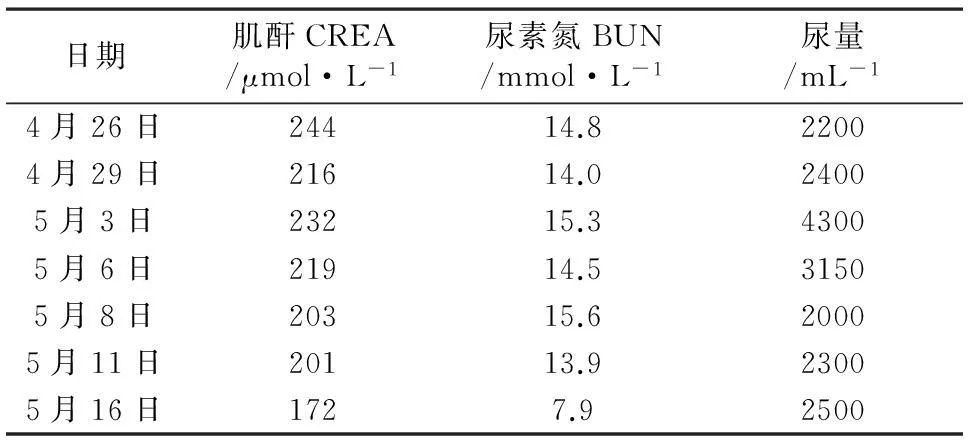
表1 患者肾功能指标检查结果及每日尿量

表2 患者血气分析检查结果
3分析与讨论
3.1肾移植术后肺部感染病原体肾移植术后肺部感染常见病原体以巨细胞病毒、肺孢子菌、真菌、细菌为主。根据病原体的“感染时间表”[2],将肾移植术后肺部感染分为三期:I期为术后第1个月,主要以院内获得性感染为主,包括疱疹病毒感染、乙型或丙型肝炎、伤口感染、导管相关性感染、肺炎、念珠菌感染等;Ⅱ期为术后2~6个月,患者使用大剂量的免疫抑制剂,机体免疫力低下,多为机会性感染,包括CMV、EB病毒、乙型或丙型肝炎病毒等病毒感染,结核杆菌、诺卡氏菌、李氏杆菌等细菌感染,肺孢子菌、曲霉菌、隐球菌、念珠菌等真菌感染,寄生虫感染等;Ⅲ期为术后6个月以后,患者移植器官功能稳定,免疫抑制剂剂量减小,机体免疫力得到部分恢复,但患者与外界交流增加,此时肺部感染主要以社区获得性感染为主。
患者3个月前行“肾移植术”,此时发生的肺部感染,按照“感染时间表”,应为Ⅱ期,即多为机会性感染。而《KDIGO临床实践指南:肾移植受者的诊治》[3]对肾移植受者预防肺部感染的推荐仅有两条:推荐肾移植受者(供者和受者同时CMV血清学阴性者除外)在移植术后至少3个月内以及接受T细胞消减性抗体治疗后6周内,接受CMV感染的药物预防,包括口服更昔洛韦或缬更昔洛韦;推荐所有受者于移植术后至少3~6个月内每天服用复方磺胺甲噁唑,以预防PCP。综上所述,该患者肺部感染最可能的病原体应为肺孢子菌和(或)CMV。
3.2初始治疗方案患者肾移植术后3个月,长期口服免疫抑制剂,3 d前出现发热,咳白粘痰,之后出现胸闷气喘症状,活动后加重。肺CT提示两肺炎症间质性肺炎可能,血常规提示中性粒细胞比例90.7%。结合患者症状及检查结果,考虑为肺部感染,肺孢子菌感染可能性大,细菌、非典型病原体、病毒、真菌感染均不能排除。
复方磺胺甲噁唑是预防和治疗PCP的首选[4-5]。若肺孢子菌肺炎诊治不及时,病情进展迅速,故治疗上给予复方磺胺甲噁唑片抗感染治疗。治疗PCP的用法用量为:每次TMP 3.75~5 mg·kg-1,SMZ 18.75~25 mg·kg-1,每6 h服用1次。患者体重为60 kg,经计算后应予以复方磺胺甲噁唑片1.35~1.80 g q6h。考虑到患者为肾移植术后,肌酐(CREA)244 μmol·L-1,经计算其肌酐清除率为31.40 mL·min-1,为肾功能不全期(失代偿期),肾功能滤过率下降明显,应按照肌酐清除率调整给药剂量[6],如按照正常人用法用量可能会引起磺胺类药物蓄积,对肾脏功能造成进一步损害。临床药师通过查阅相关资料[7-8]发现,同时减少单次给药剂量和延长给药间隔,血药峰浓度和谷浓度适中,有利于控制在治疗窗内。部分经肾脏排泄的药物,根据公式计算出其剂量调整系数:Q=(1-F)+F×Ccr(患者)/Ccr(正常),其中F为药物经肾排泄百分比,单次给药剂量=(正常剂量×Q×设定间隔)/常规间隔。设定复方磺胺甲噁唑给药间隔延长至8h,经相关公式计算得出剂量为0.757~1.300 g q8h,考虑到患者肺部感染症状较重,故临床药师建议给予复方磺胺甲噁唑片1.44 g q8h抗肺孢子菌治疗,并建议加用碳酸氢钠片,以碱化尿液,增加磺胺类药物在尿中的溶解度,促进药物排泄,防止尿结晶的形成,临床医师采纳。
因患者肺部感染不排除细菌感染可能,临床医师拟选用注射用亚胺培南西司他丁钠经验性抗感染治疗。临床药师告知临床医师:亚胺培南西司他丁钠主要经过肾脏排泄,肾功能损害的患者应用需调整用法用量;患者肾功能指标进行性变化,用法用量需及时多次调整;用法用量调整方法主要为减少单次给药剂量,易造成药物浪费;且该药可引起少尿、无尿、多尿、急性肾功能衰竭等罕见严重不良反应。患者同时应用复方磺胺甲噁唑治疗治肺孢子菌肺炎,复方磺胺甲噁唑也可引起肾功能损伤,故临床药师建议选用盐酸莫西沙星氯化钠注射液0.4 g iv.gtt qd。莫西沙星为具有广谱活性和杀菌作用的氟喹诺酮类抗菌药,对革兰阳性菌、革兰阴性菌、厌氧菌、抗酸菌和非典型微生物如支原体、衣原体和军团菌具有广谱抗菌活性。莫西沙星在肺部具有较高的浓度,对肾脏影响较小,肝肾功能不全患者无需调整用药剂量。临床医师采纳临床药师建议。
据《肺真菌病诊断和治疗专家共识》[4],应用激素可以抑制PCP的炎症反应和由此造成的肺损伤,可使中重度PCP的病死率降低近50%。对于长期使用类固醇激素的患者,一旦感染肺孢子菌,若无禁忌证,应予激素治疗;类固醇激素能改善患者的症状和氧合指数,不管治疗前氧合指数如何,应用类固醇激素后氧合指数均有不同程度改善,在一定范围内,氧合指数越低,类固醇激素疗效越好[5]。因此皮质激素的使用可以减少皮疹的发生,改善低氧血症、减少机械通气的需要、减少肺纤维化,降低死亡率,但应注意结核杆菌及疱疹病毒的感染,同时需加用质子泵抑制剂预防消化性溃疡及出血等不良反应。激素的用法用量推荐为:泼尼松前5 d 40 mg q12h;之后改为40 mg qd,连用5 d,最后改为20 mg qd,使用11 d。患者使用注射用甲泼尼龙琥珀酸钠40 mg bid,换算为泼尼松剂量约为50 mg bid,其用法用量基本上是合理的。
3.3治疗方案调整入院第3天(04-30),实验室检查提示检出肺孢子菌及CMV核酸检测阳性。病原学诊断提示患者为肺孢子菌肺炎合并CMV感染。次日加用注射用更昔洛韦0.25 g iv.gtt qd抗CMV治疗。更昔洛韦主要以原型通过肾小球滤过和肾小管分泌排出,故对于肾功能不全患者,应根据肾功能情况调整用药剂量和用药间隔。患者体重60 kg,肌酐清除率为35.47 mL·min-1,参考说明书,推荐初始剂量为2.5 mg·kg-1qd,维持剂量为1.25 mg·kg-1qd,而患者实际用量为4 mg·kg-1qd。入院第3天(05-04)临床药师发现患者应用更昔洛韦存在剂量过大的情况,告知临床医师该药剂量过大可能造成更昔洛韦在体内蓄积,引起肌酐升高、骨髓抑制等不良反应,并建议更改医嘱为注射用更昔洛韦75 mg iv.gtt qd,临床医师暂未采纳。
入院第9天(05-06),患者肺部情况未见明显好转,多次出现胸闷气促症状,需持续吸氧维持,总体病情较入院时有所加重。而评估复方磺胺甲噁唑无效或治疗失败需要观察4~8 d才能判断,确定无效再改用其他方案[4]。患者经过1周的复方磺胺甲噁唑抗肺孢子菌治疗及5 d的更昔洛韦抗CMV治疗后,肺部症状较入院时加重,考虑可能肺孢子菌对复方磺胺甲噁唑耐药。根据2007年《肺真菌病诊断和治疗专家共识》及其他相关文献[4-5,9-10],临床药师建议加用醋酸卡泊芬净,联合复方磺胺甲噁唑进行抗肺孢子菌治疗。肺孢子菌包囊壁主要成分为β-(1,3)-D-葡聚糖,棘白菌素类抗真菌药物(如卡泊芬净、米卡芬净等)通过非竞争性抑制β-(1,3)-D-葡聚糖合成酶,破坏包囊壁、改变胞内渗透压。卡泊芬净主要通过肝脏代谢,无需根据性别、种族或肾脏受损情况调整剂量。肾移植术后的患者,因肾脏功能受损,限制了磺胺药物的足量应用而影响疗效,或因对磺胺药物耐药而致疗效不佳,通常使用磺胺药物联合应用卡泊芬净,可达到较好的治疗效果。当合并有其他真菌感染[11]时,选择卡泊芬净可达到双重治疗效果。临床医师采纳临床药师建议,予以注射用醋酸卡泊芬净(首剂70 mg qd×1 d,维持剂量50 mg×14 d)联合复方磺胺甲噁唑1.44 g q8h抗肺孢子菌治疗,同时注射用更昔洛韦医嘱改为75 mg qd,避免肾功能损害加重。
入院第14天(05-11),莫西沙星已应用2周,无细菌感染依据,故停用。患者主诉胸闷气喘、咳嗽等肺部症状较前明显好转。提示抗肺孢子菌及抗巨细胞病毒治疗有效,肺部症状得到控制,激素减量为注射用甲泼尼龙琥珀酸钠40 mg qd,其余继续按原方案进行抗感染治疗。
入院第22天(05-22),患者病情较入院时明显好转,咳嗽咳痰基本消失,无发热,无胸闷胸痛呼吸困难,双肺呼吸音清,未闻及干湿性啰音,生命体征平稳,比较胸部CT显示肺部阴影明显吸收。说明患者感染情况已得到良好控制,予以出院,嘱定期复查。
3.4药学监护
3.4.1监护肾功能和尿量复方磺胺甲噁唑发生结晶尿、血尿和管型尿等肾脏损害,偶有患者发生间质性肾炎或肾小管坏死的严重不良反应;莫西沙星可引起因脱水所致的肾脏损害;更昔洛韦可引起肌酐清除率降低、肌酐增加肾衰、肾功能异常、尿频等不良反应;卡泊芬净可引起血清肌酐升高。尿量可为早期诊断急性肾损伤及判断患者预后提供可靠的依据[12],故告知患者多饮水,保证患者每日液体入量>2 000 mL,每日尿量1 500 mL以上,避免肾功能进一步损害,必要时减量甚至停用可能致肾损伤的药物。患者在住院期间,CREA值均未超过250 μmol·L-1,总体为下降趋势,每日尿量均超过2 000 mL(表1),提示相关治疗药物未对患者肾功能造成明显损害,感染得到有效控制后,肾功能情况较前明显好转。
3.4.2监护合并用药情况使用更昔洛韦,移植肾损害的发生率高,特别是合并使用肾毒性药物者,如环孢素和两性霉素B。患者肾移植术后一直规律口服免疫抑制药物,故需立即减量甚至停用,避免移植肾进一步损害。有证据表明,停用免疫抑制药对于肾移植术后严重肺部患者而言并不影响患者和移植肾的长期存活[13],肾移植后肺部感染短时间减少或停用免疫抑制剂,有利于提高治愈率,减少死亡率,肺部炎症控制后,应及时恢复免疫制剂的应用[14]。患者入院后即接受注射用甲泼尼龙琥珀酸钠40 mg bid治疗,原口服免疫抑制药物减半服用;接受更昔洛韦抗CMV治疗前,完全停用口服免疫抑制药物;患者肺部感染症状好转后,激素用量减量,并逐渐恢复使用免疫抑制药物。
3.4.3监护药物不良反应复方磺胺甲噁唑、莫西沙星及更昔洛韦均可引起表现为中性粒细胞减少、血小板减少及贫血等血细胞计数变化的不良反应,并易引起出血和感染。复方磺胺甲噁唑引起过敏反应较为常见,表现为药疹、皮炎等;莫西沙星可引起皮疹、瘙痒、荨麻疹、血管性水肿等过敏/类过敏反应;甲泼尼龙琥珀酸钠也可引起血管性水肿、皮疹等药物过敏症;卡泊芬净引起的过敏症状包括皮疹、颜面肿胀、瘙痒、温暖感或支气管痉挛等。用药过程中应密切观察用药反应,特别是开始5~30 min。患者住院期间未发生明显上述不良反应。
参考文献:
[1]Li JJ. Report:Clinical characteristics and treatment experience report of severe pulmonary infection after renal transplantation[J].Pak J Pharm Sci,2015,28(4 Suppl):1559-1562.
[2]王艳丽,朱曼,佘丹阳.肾移植术后肺部感染患者的药学监护[J].中国药物应用与监测,2011,8(2):97-100.
[3]Kidney Disease Improving Global Outcomes (KDIGO) Transplant Work Group. KDIGO clinical practice guideline for the care of kidney transplant recipients[J]. American Journal of Transplantation,2009,9(Suppl 3):S1-S157.
[4]中华医学会呼吸病学分会感染学组.肺真菌病诊断和治疗专家共识[J].中华结核和呼吸杂志,2007,30(11):821-834.
[5]许书添,谢红浪.肺孢子虫肺炎的发病机制和药物治疗[J].肾脏病与透析肾移植杂志,2010,19(1):71-75.
[6]刘猛,高家荣,乐文清.1例重症肺炎合并肾功能不全患者的药学监护[J].安徽医药,2015,19(6):1197-1199.
[7]程叙扬,左力.肾脏病患者的抗菌药物治疗剂量调整策略[J].中华全科医师杂志,2013,12(6):412-415.
[8]郑志隼,曾英彤,黄伟侨.肾功能与剂量调整[J].今日药学,2009,19(2):14-16.
[9] Lobo ML,Esteves F,de Sousa B,et al.Therapeutic potential of caspofungin combined with trimethoprim-sulfamethoxazole for pneumocystis pneumonia:a pilot study in mice[J].PLoS One,2013,8(8):e70619.
[10] 杨昭毅,史天陆,王媛媛,等.临床药师参与肾移植术后合并肺孢子菌肺炎的药学监护[J].中国医院药学杂志,2014,34(8):671-674.
[11] 刘宽,尚文俊.卡泊芬净治疗肾移植后肺部侵袭性真菌感染:12例分析[J].中国组织工程研究,2014,18(18):2909-2914.
[12] 陈江华.监测尿量能否预防急性肾损伤和判断预后[J].肾脏病与透析肾移植杂志,2013,22(1):43-44.
[13] 杨波,丁翔,谢晋良.停用免疫抑制药对肾移植肺部感染患者人肾长期存活的影响[J].中南大学学报(医学版),2015,40(4):380-386.
[14] 杨其顺,张琳,张志强,等.肾移植后肺部感染治疗中免疫抑制剂的应用[J].中国组织工程研究,2015,19(2):262-266.
◇医院药学◇
收稿日期:(2015-10-08,修回日期:2015-11-21)
通信作者:姜玲,女,主任药师,硕士生导师,研究方向:临床药学与药事管理,E-mail:ahslyyjl@126.com
doi:10.3969/j.issn.1009-6469.2016.01.061
