闭环通气模式与自主呼吸实验对慢性阻塞性肺疾病脱机的影响
2016-02-19费东生潘道卓宋文雨于晓提杨锁柱
费东生 潘道卓 宋文雨 于晓提 杨锁柱 韩 旭
(哈尔滨医科大学附属第一医院重症医学科,黑龙江 哈尔滨 150001)
闭环通气模式与自主呼吸实验对慢性阻塞性肺疾病脱机的影响
费东生潘道卓宋文雨于晓提杨锁柱韩旭
(哈尔滨医科大学附属第一医院重症医学科,黑龙江哈尔滨150001)
摘要〔〕目的比较闭环通气模式适应性支持通气(ASV)与自主呼吸实验(SBT)两种脱机方法对慢性阻塞性肺疾病(COPD)患者机械通气脱机的疗效。方法将60例需要接受机械通气的COPD患者纳入观察。按随机数字法分为ASV组(30例)和SBT组(30例)进行脱机,记录两组患者年龄、性别、基础疾病、入重症医学科时急性生理慢性健康状况评分(APACHE)Ⅱ及脱机前机械通气时间、血气分析等指标。两组患者除撤机方法不同外,其他处理均相同,统计两组患者的脱机时间、总机械通气时间、脱机成功率、再插管率以及ICU住院时间、住ICU病死率。脱机成功标准为脱机拔管48 h以上未再进行机械通气。结果ASV组的脱机时间、总机械通气时间少于SBT组(P=0.000 1、P=0.000 5),但重症医学科住院时间与SBT组比较无差异(P=0.283)。脱机成功率及脱机48 h后接受无创通气率两组间无差异(P=0.222、P=0.765),再插管率两组间无差异(P=0.687)。重症医学科住院病死率和总住院病死率两组间比较无差异(P=0.553、0.640)。结论可以通过闭环通气模式对COPD患者进行脱机,适应性支持通气模式可能略优于自主呼吸实验法,但仍需要大样本、多中心的前瞻性对照研究加以验证。
关键词〔〕慢性阻塞性肺疾病;适应性支持通气;自主呼吸实验;脱机
第一作者:费东生(1977-),男,副主任医师,主要从事多器官功能障碍综合征临床研究。
有创机械通气是慢性阻塞性肺疾病(COPD)患者的重要治疗手段,但是有创机械通气的撤离延迟将造成呼吸机依赖、脱机困难。对COPD患者采用何种脱机方案以减少机械通气时间变得日益重要。近年提出的自主呼吸试验(SBT)法被广泛应用于临床,取得不错的成效。也有研究显示闭环通气模式适应性支持通气(ASV)同样能够及时发现机械通气的撤离时机而缩短机械通气时间〔1〕。本研究旨在对比ASV与SBT法两种脱机方法对COPD患者机械通气撤离的影响。
1资料与方法
1.1一般资料2013年6月至2015年6月我科收住接受有创机械通气治疗的COPD患者60例,COPD的诊断参照2013年中华医学会呼吸病学分会制订的COPD诊治标准〔2〕,所有患者有创呼吸机使用时间均超过24 h。所有入选病例转换成ASV或进行SBT的标准:①二氧化碳分压(PCO2)达到缓解期水平;②氧合指数(PO2/FIO2)≥200 mmHg;呼气未正压通气(PEEP)≤5~8 cmH2O;FIO2≤40%;动脉血气分析pH≥7.35,PO2≥55 mmHg;③血流动力学稳定,不需要或需要小剂量血管活性药治疗;④有自主呼吸且具有良好的咳嗽能力;⑤意识清楚;⑥无水盐代谢紊乱;⑦无明显发热。
1.2方法
1.2.1患者分组按随机数字法随机分为SBT组和ASV组。
1.2.2SBT脱机法选择压力支持通气(PSV)模式,将吸氧浓度设置在40%;吸气触发灵敏度设置为1.5~2.5 L/min,压力支持水平依据气管插管型号设定在8~12 cmH2O。先进行3 min SBT,实施3 min SBT时,一旦出现下列情况应,立即终止SBT,转为原先的机械通气方式:①呼吸浅快指数>105;②呼吸频率<8次/min或>35次/min;③自主呼吸潮气量<5 ml/kg;④心率>140次/min或变化率>20%,新发的室性早搏等心律失常;⑤动脉血氧饱和度<90%;⑥PCO2上升>10 mmHg。未出现上述情况可视为通过3 min SBT。3 min SBT通过后,继续进行30~120 min SBT,如患者能够耐受并且未出现上述病情变化可以确定SBT成功,准备拔除气管插管并准备无创通气备用。
1.2.3ASV脱机法设置患者的理想体重、气道压力报警上限设置为低于当前设置的压力报警上限10 cmH2O、分钟通气量为维持缓解期PCO2水平的分钟通气量。将FIO2设置为40%;吸气触发灵敏度设置为1.5~2.5 L/min,PEEP设置在5 cmH2O。当ASV的输出参数中同步间歇指令通气频率=0且PSV≤8 cmH2O时进行脱机拔管,不再另行评估。
1.2.4监测参数记录两组患者的性别、年龄、体重、急性生理与慢性健康状况评分(APACHE)Ⅱ、临床肺部感染评分(CPIS)、PO2、PCO2、FIO2、PEEP、呼吸频率、总机械通气时间、脱机时间、住院生存率、重症医学科住院时间和脱机成功率。脱机时间指患者具备脱机条件到完全呼吸机撤离的时间。脱机成功为停用机械通气至少48 h且未再次行气管插管和(或)机械通气,脱机失败标准则相反。
1.3统计学处理应用SPSS16.0软件采用t检验、非参数检验、χ2检验。
2结果
2.1患者通过SBT测试前评估时的临床特征两组年龄、性别、体重、基础疾病、APACHEⅡ、CPIS、PO2、PCO2、FIO2、PEEP、呼吸频率比较均无统计学差异(表1)。
2.2两种脱机方式对脱机时间、总机械通气时间和重症医学科(ICU)住院时间的影响ASV组的脱机时间和总机械通气时间均短于SBT组(均P=0.000);两组ICU住院时间比较差异无统计学意义(P=0.283)。见表2。
2.3两种脱机方式对脱机成功率、ICU病死率和住院病死率的影响ASV组的脱机成功率略高于SBT组(P=0.222),脱机后48 h需要接受无创通气比率两组间无差异(P=0.765),再插管率两组间也无差异(P=0.687)。ICU住院生存率和总ICU住院生存率两组间无差异(P>0.05),见表3。
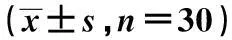
表1 两组患者基础情况比较
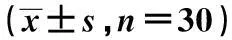
表2 不同脱机方法对脱机时间、总机械通气时间和
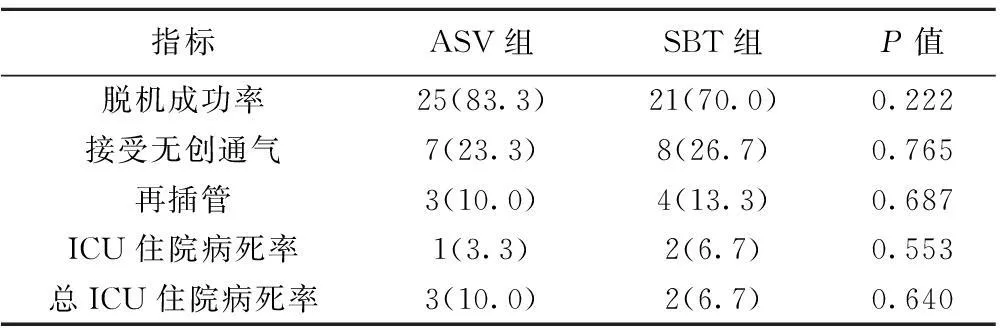
表3 不同脱机方法对脱机成功率、重症医学科住院病死率和
3讨论
由于小气道结构改变及顺应性降低等病理生理改变,使COPD患者成为延长脱机、困难脱机的高危人群,若不能及时进行呼吸机撤离,呼吸机依赖、脱机困难的发生率明显升高。选择理想的呼吸机撤离方法、准确把握呼吸机撤离的时机是提高呼吸机撤离成功率的关键。
闭环通气模式是指在呼吸机送气过程中,呼吸机自动在控制通气与辅助通气之间进行转换,部分闭环通气模式尚能自动地测量患者的一些呼吸力学指标(如顺应性、气道阻力等),并根据患者呼吸力学的变化自动调节呼吸模式和呼吸机参数,在满足患者的通气需求前提下,可以提高人机协调性、减少呼吸机相关性肺损伤、减少呼吸做功。而且一旦输出参数降低到设定脱机的临界点时,会提示临床医生脱机。
本研究结果显示,与SBT相比,ASV可以缩短COPD患者的呼吸机撤离时间,这可能与ASV的工作原理有关。ASV是一种以控制通气和辅助通气相互转换的模式,其实质可以理解成以压力控制模式下的同步间歇指令通气(SIMV)联合PSV为基础的分钟指令通气模式。其中,压力控制、SIMV的预设频率和PSV水平均可以通过对每个呼吸周期动态呼吸力学监测进行自动调节。启动ASV时,首先会以SIMV模式连续进行5次试验性通气,测量出潮气量、呼气峰流速等参数,进而计算出肺动态顺应性和呼气时间常数;再根据Otis公式,计算出保证呼吸做功最小条件下的理想呼吸频率和潮气量。而且每个呼吸周期都会将实际潮气量、实际呼吸频率分别与理想潮气量、理想呼吸频率进行比较,通过调整SIMV预设频率使实际输出频率接近于理想呼吸频率,通过调整压力控制和压力支持水平使实际输出潮气量接近于理想潮气量。当呼吸力学发生改变时,系统会重新计算出保证呼吸做功最小的理想呼吸频率和潮气量,力求在患者当时的呼吸能力下,以输送最低的气道压力和呼吸频率、潮气量、最合适的通气形式来达到预定的分钟通气量。例如呼气阻力增加时,会出现浅快呼吸,监测到的呼气峰流速降低,系统会计算出呼气时间常数增大,系统会增大压力控制和压力支持水平来增加潮气量,并减少SIMV频率,保证足够的呼气时间和相同的目标分钟通气量。当输出参数的SIMV频率=0且PSV≤8 cmH2O时,提示可以脱机〔3〕。而SBT法脱机时需要每天进行自主呼吸筛查实验,通过后方能进行3 min SBT;3 min SBT通过后继续进行30~120 min SBT;如患者仍能够耐受可以确定SBT成功进行脱机。而一旦3 min SBT或30~120 min SBT失败则需要恢复原有的通气模式,于次日进行上述循环程序。ASV根据每次呼吸力学监测来调整输出参数,随时进行指令通气和辅助通气相互转换,当患者呼吸力学稳定且具备脱机的能力时,系统会根据每次呼吸运动调整压力支持水平,因此,ASV能够更快识别脱机能力,更早发现脱机时机,缩短脱机时间。有研究显示,闭环通气模式Smart Care/PS与SBT相比,COPD患者机械通气撤离时间无统计学差异〔4〕。这可能与两种通气模式的工作原理差异有关,ASV是在每个呼吸周期对PSV水平进行调整,而Smart Care/PS对PSV水平上调的周期是4 min,对PSV水平下调的周期是30 min,不如ASV模式对PSV水平调整快速、准确、直接。尽管与SBT组相比,ASV缩短了COPD患者的机械通气撤离时间,但是重症医学科住院时间在两组之间并没有统计学差异,这可能是由于本研究纳入的研究对象为同类患者,此类患者特殊的病理生理和气道结构改变,使其机械通气撤离失败率和使用无创通气序贯治疗率均较高,即使能够成功撤离机械通气并拔除气管插管,也要继续在重症医学科观察几日,以备接受无创通气治疗及再次气管插管接受有创机械通气。
本研究结果显示,脱机成功率ASV组与SBT组间无统计学意义,这可能与SBT组常规监测浅快指数(目标为≤105)有关。无法识别浅快呼吸是SBT法最大的缺陷,常规监测浅快指数可以有效弥补这方面的缺陷,尽管不如ASV自动调整PSV水平快速,但是仍然可以根据呼吸力学调整PSV水平,避免浅快呼吸;不足之处就是需要人为反复调整,费时费力。但需要指出的是,ASV每个呼吸周期测量的动态呼吸力学较静态呼吸力学参数相比定仍欠准确〔5〕。再插管率及脱机后48 h需要接受无创通气比率两组间差异无统计学意义,可能与所有研究对象均进行白色卡片实验,均有良好的气道保护能力有关;另外,可能与ASV设有类似的脱机参考指标有关,ASV和SBT均能准确地筛选出具备脱机能力的患者。脱机后48 h需要接受无创通气比率两组无明显差别提示闭环通气模式仅能够提示的脱机时机并不能预测是否需要接受无创通气序贯治疗和再插管概率,再插管概率或许需要气囊漏气实验进行评估。
参考文献4
1Petter AH,Chioléro RL,Cassina T,Automatic"respirator/weaning"with adaptive support venmation:the efect on duration of endotracheal intubation and patient management〔J〕.Anesth Analg,2003;97(6):1743-50.
2中华医学会呼吸病学分会慢性阻塞性肺疾病学组,慢性阻塞性肺疾病诊治指南(2013年修订版)〔J〕.中华结核和呼吸杂志,2013;36(4):255-64.
3Lellouche F,Brochard L.Advanced closed loops during mechanical ventilation(PAV,NAVA,ASV,SmartCare)〔J〕.Best Pract Res Clin Anaesthesiol,2009;23(1):81-93.
4徐晓婷,刘玲.电脑智能脱机对慢性阻塞性肺疾病脱机的影响〔J〕.中华急诊医学杂志,2012;21(6):602-6.
5Arnal JM,Wysocki M,Nafati C.Automatic selection of breathing pattern using adaptive support ventilation〔J〕.Intensive Care Med,2008;34(1):75-81.
〔2015-10-17修回〕
(编辑曲莉)
·呼吸、消化系统疾病·
中图分类号〔〕R569〔
文献标识码〕A〔
文章编号〕1005-9202(2016)01-0128-03;
doi:10.3969/j.issn.1005-9202.2016.01.059
