直肠B超引导下前列腺穿刺活检在前列腺癌诊断中的临床应用
2016-02-13白培德赵松涛罗鹏陈晨曦厦门大学附属第一医院泌尿外科厦门361000
白培德 赵松涛 罗鹏 陈晨曦 厦门大学附属第一医院泌尿外科 (厦门 361000)
直肠B超引导下前列腺穿刺活检在前列腺癌诊断中的临床应用
白培德 赵松涛 罗鹏 陈晨曦 厦门大学附属第一医院泌尿外科 (厦门 361000)
目的:探讨直肠B超引导下前列腺穿刺活检在前列腺癌诊断中的临床应用。方法:回顾性分析2010年4月至2016年3月在厦门大学附属第一医院泌尿外科行直肠B超引导下前列腺穿刺活检的550例患者的临床资料及前列腺癌阳性检出率。结果:共有550例患者纳入本研究,有294例(53.5%)患者中发现前列腺癌,其中152例术后病理Gleason评分≥8,占前列腺癌患者的51.7%。前列腺癌组与非前列腺癌组的年龄(P<0.001)、术前PSA(P<0.001)、高血压史(P<0.001)及糖尿病史(P=0.001)之间存在统计学差异。结论:直肠B超引导下前列腺穿刺活检技术是安全有效的,其可作为早期前列腺癌诊断的首选方法。
直肠B超 前列腺癌 前列腺穿刺活检
前列腺癌是一种好发于老年男性的泌尿生殖系统恶性肿瘤,位列男性恶性肿瘤发病率的第二位、死亡率的第六位[1]。经直肠B超引导下前列腺穿刺活检术是前列腺癌早期发现的重要方法之一,早期诊断与治疗能够改善前列腺癌的预后[2]。因此,我们回顾性分析我院2010年4月至2016年3月共550例行直肠B超引导下前列腺穿刺活检患者的临床资料,探讨直肠B超引导下前列腺穿刺活检在前列腺癌诊断中的临床应用价值。
1.资料与方法
1.1 临床资料
本研究回顾性收集在2010年4月至2016年3月在厦门大学附属第一医院泌尿外科行经直肠B超引导下系统性前列腺穿刺活检的571例患者的临床资料。签署知情同意书,排除缺失BMI信息患者(N=19)以及非亚裔患者(N=2),共纳入研究患者550例。其中前列腺穿刺临床指征为[2]:(1)前列腺特异抗原(prostate specific antigen,PSA)>10 ng/ml;(2)PSA处于4~10 ng/ml,且游离PSA比例(fPSA/tPSA)<0.16或PSA密度>0.15;(3)直肠指检、经直肠超声或前列腺核磁共振成像阳性发现。通过厦门大学附属第一医院电子病案系统收集患者详细的临床资料,包括姓名、年龄、身高、体重、体质指数、术前PSA水平、前列腺体积(prostate volume,PV)、直肠指检结节阳性率(digital rectal examination,DRE)、B超结节阳性率(transrectal ultrasonography,TRUS)、吸烟史、酗酒史、高血压史、糖尿病史、心脑血管疾病史、肿瘤家族史、穿刺病理结果以及术后并发症等数据,其中穿刺病理结果发现腺癌者采用Gleason分级体系评分[2]。
1.2 直肠B超引导下前列腺穿刺活检术
术前常规肠道准备3d,穿刺时取左侧胸膝卧位,常规消毒铺巾,使用配有专用穿刺引导器的直肠超声探头仔细观察前列腺大小、形态及结构,然后使用美国Bard公司自动弹射式活检枪对前列腺进行系统性穿刺活检[3]。穿刺标本用10%甲醛固定后送病理,术后常规口服抗生素3天。
1.3 统计学方法
患者的年龄、身高、体重、BMI、术前PSA、前列腺体积等统计均值、四分位间距;两组间的临床病理数据用T检验及卡方检验其差异性。统计分析采用Windows版本的SPSS 19.0(SPSS公司,芝加哥,美国),P值<0.05被认为具有统计显著性差异。
2.结果
2.1 患者基本信息
穿刺人群的基本临床信息如表1所示。在纳入研究的550例患者中,其年龄均值为69.1岁,BMI均值为 23.4 kg/m2,术前 PSA均值为32.0 ng/ml,PV均值为46.3 ml。穿刺患者中8.5%存在阳性DRE发现、27.3%存在TRUS低回声灶、20.2%存在吸烟史、6.9%存在酗酒史、27.3%存在高血压史、9.8%有糖尿病史、3.3%有心脑血管疾病史、3.6%有肿瘤家族遗传史,术后2.9%存在发热,16.2%存在肉眼血尿,7.5%存在直肠出血。
2.2 前列腺癌与非前列腺癌的比较
经穿刺,在294例(53.5%)患者中发现前列腺癌,其中152例术后病理Gleason评分≥8,占前列腺癌患者的51.7%。前列腺癌组的年龄均值为70.1岁,非前列腺癌组为67.8岁,两组间的年龄具有统计学差异(P<0.001);前列腺癌组的术前PSA均值为46.2 ng/ml,非前列腺癌组为15.7 ng/ml,两组间的术前PSA具有统计学差异(P<0.001);前列腺癌组有104人(35.4%)存在高血压,而非前列腺癌组有46人(18.0%),两组间的高血压史具有统计学差异(P<0.001);前列腺癌组有40人(13.6%)存在糖尿病,而非前列腺癌组有14人(5.5%),两组间的糖尿病史具有统计学差异(P=0.001)。两组间的身高、体重、BMI、前列腺体积、DRE结节阳性率、TRUS结节阳性率、吸烟史、酗酒史、心脑血管史以及术后并发症之间没有统计学差异。
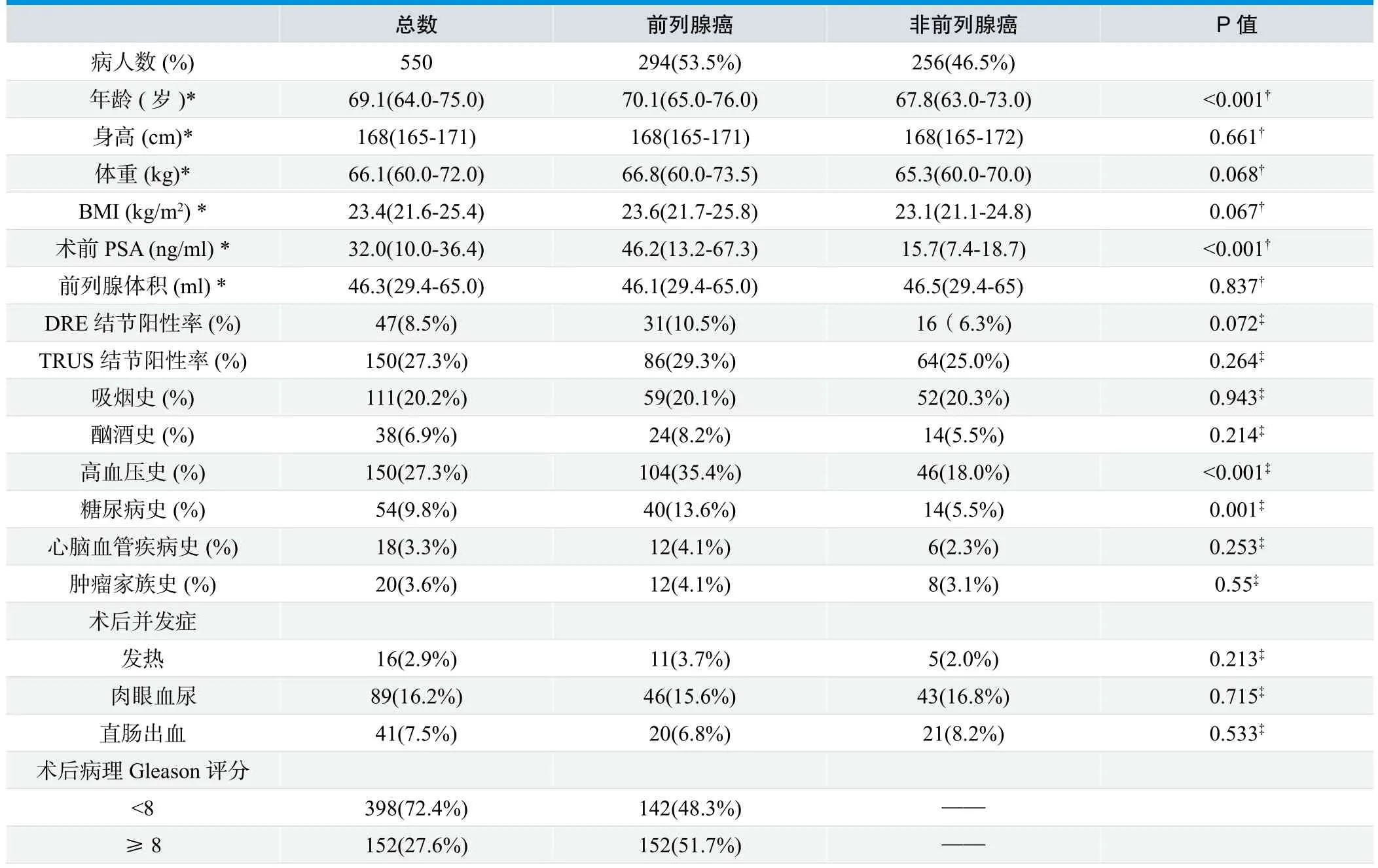
表1. 经直肠B超引导下前列腺穿刺患者的基本信息
3.讨论
前列腺癌是一种严重威胁老年男性健康的恶性肿瘤之一,据统计,2011年前列腺癌的发病率为全球男性常见恶性肿瘤的第二位,仅次于肺癌,其死亡率位列第六位[1]。中国是前列腺癌发病率较低的国家之一,但近年来中国前列腺癌的发病率逐渐上升,从1993年的每年1.71/10万上升至2010年的每年10/10万[4],这可能不仅与我国人口老龄化及饮食习惯的改变有关,还与临床诊断技术的不断进步密切相关。前列腺穿刺活检是确诊前列腺癌的金标准,而随着超声影像技术及自动弹射式活检枪的不断发展,直肠B超引导下系统性前列腺穿刺活检技术在临床中得到广泛的应用。经直肠B超探头不但可以清晰地显示前列腺的解剖结构及穿刺活检针的行进路线,引导穿刺针精确地对前列腺不同区域进行穿刺,而且可以通过组织血供和结构鉴别良恶性组织,对前列腺可疑区域进行多针穿刺,可以提高前列腺穿刺的阳性检出率,使得早期前列腺癌患者取得病理确诊。同时因为超声引导靶向穿刺,大大降低了穿刺带来的不良反应。目前临床上最常用的系统穿刺法为12点穿刺法,其结合直肠彩超的应用,简单方便,能够明显的提高前列腺癌的检出率,因此,直肠B超引导下系统性前列腺穿刺活检被认为是临床上确诊前列腺癌的首选方法[5~7]。
据报道,直肠B超引导下前列腺穿刺活检前列腺癌的阳性检出率约在40~50%[5~7]。而在本研究中,我们发现有294例(53.5%)术后病理证实前列腺癌,有256例(46.5%)术后病理证实为前列腺增生、前列腺炎症及不典型增生等,这表明前列腺穿刺活检术在我们科室得到有效的应用。直肠B超引导下前列腺穿刺活检术虽然是安全有效的,但是在实际操作中仍有不少并发症发生,其中最常见的就是穿刺后肉眼血尿[5]。在本组研究中我们有89例(16.2%)患者出现术后肉眼血尿,对症处理后血尿持续时间约在1~3d。其发生的原因可能与穿刺针刺破前列腺血管甚至损伤尿道等有关,因此在穿刺过程中应仔细辨认解剖结构,这样可以显著地降低肉眼血尿的发生率。术后发热也是前列腺穿刺较常见的并发症,曾有文献报道有感染性休克死亡的案例[6]。一般认为是由于穿刺针将直肠内细菌带入血液或尿液前列腺所致,因此我们术前肠道准备及术后常规预防性使用抗生素,如果出现发热感染,及时应用敏感抗生素点滴。在本组研究中有16例(2.9%)患者出现发热症状,持续时间均未超过1周,没有患者出现败血症、休克等严重并发症,这表明我们的处理是及时有效的。术后直肠出血可能与反复多次穿刺导致的直肠粘膜血管损伤有关[7]。本组中有41例(7.5%)患者出现直肠出血,术后常规填塞纱布压迫止血即可,一般无须特殊处理。同时我们发现前列腺癌组的年龄、术前PSA、高血压史及糖尿病史之间存在统计学差异,而其身高、体重、BMI、前列腺体积、DRE结节阳性率、TRUS结节阳性率、吸烟史、酗酒史、心脑血管史以及术后并发症之间并不存在统计学差异。因此,对于术前PSA较高的患者我们可能需要对可疑区域多针穿刺,提高其阳性检出率。
综上所述,直肠B超引导下系统性前列腺穿刺活检技术是安全有效的,可作为早期前列腺癌诊断的首选方法。
[1] Jemal A, Bray F, Center MM, et al. Global Cancer Statistics [J]. CA Cancer J Clin, 2011, 61(2)∶ 69-90.
[2] Hu MB, Xu H, Bai PD, et al. Obesity has multifaceted impact on biochemical recurrence of prostate cancer∶ a doseresponse meta-analysis of 36927 patients[J]. Med Oncol, 2014, 31(2)∶ 829.
[3] BR Matlaga,LA Eskew,DL Mccullough. Prostate biopsy∶ indications and technique[J]. Journal of Urology, 2003, 169(1)∶12-9.
[4] Ren S C, Chen R, Sun Y H. Prostate cancer research in China[J]. Asian J Androl, 2013, 15(3)∶ 350-353.
[5] Renato Caretta Chambó, Fábio Hissachi Tsuji, Flávio de Oliveira Lima, et al. What Is the Ideal Core Number for Ultrasound-Guided Prostate Biopsy[J]? Korean J Urol,2014,55(11)∶ 725–731.
[6] Jennifer K Logan, Soroush Rais-Bahrami, Baris Turkbey, et al. Current Status of MRI and Ultrasound Fusion Software Platforms for Guidance of Prostate Biopsies[J]. BJU Int, 2014, 114(5)∶ 641–652.
[7] M. Minhaj Siddiqui, Soroush Rais-Bahrami, Baris Turkbey, et al. Comparison of MR/Ultrasound Fusion–Guided Biopsy With Ultrasound-Guided Biopsy for the Diagnosis of Prostate Cancer[J]. JAMA, 2015,313(4)∶ 390–397.
Clinical Analysis of Transrectal Ultrasound-Guided Prostate Biopsy
BAI Pei-de ZHAO Songp-tao LUO Peng CHEN Chen-xi Department of Urology, The First Affliated Hospital, Xiamen University (Xiamen 361000)
Objective To investigate the value of transrectal ultrasound-guided prostate biopsy. Methods We retrospectively analysis the clinical data and prostate cancer detection rate of 550 patients undergoing transrectal systemic prostate biopsy guided by ultrasound, from April 2010 to March 2016, in Department of Urology, XiaMen University Affliated First Hospital. Results A total of 550 patients were included in this study. 294(53.5%) of patients were detected with prostate cancer, and 152(51.7%) were confrmed as Gleason≧8 score. Prostate cancer was signifcantly associated with an older age(P<0.001), a higher PSA levels(P<0.001), hypertension history(P<0.001) and diabetes history(P=0.001). Conclusion Transrectal ultrasound-guided prostate biopsy is a safe and effective method in prostate cancer diagnosis.
transrectal ultrasound, prostate cancer, prostate biopsy
1006-6586(2016)11-0038-03
R445.1
A
2016-10-06
白培德,通讯作者
