远端胃癌淋巴结转移及淋巴结清扫方式的选择分析
2016-02-07胡鹏陆峰高远东
胡鹏 陆峰 高远东
远端胃癌淋巴结转移及淋巴结清扫方式的选择分析
胡鹏 陆峰 高远东
目的研究远端胃癌淋巴结转移具体规律与淋巴结清扫方式有效选择。方法选取2013年2月~2016年9月我院收治66例远端胃癌患者作为研究对象,依据浸润深度分层,对比各组淋巴结转移情况。结果66例患者淋巴结平均检出(26.1±13.2)枚,其中(4.1±3.9)枚发生转移,本组患者淋巴结转移率是36.36%(24/66);局限于黏膜部位患者淋巴结转移率只有8.3%,小于黏膜下肿瘤淋巴结转移率27.3% (χ2=12.336,P<0.05);当肿瘤浸润深度逐渐达到肌层后,患者淋巴转移率也随之提升(P<0.05);肿瘤侵犯达到浆膜时,发现第3站淋巴结产生明显转移,其中第2组为25.0%,第4sb组为6.7%。结论若远端胃癌患者仅局限于黏膜内,则只需实施D1清扫术;若为浸润肌层以及更深层远端胃癌,则需实施D2清扫术;若位于黏膜下,必须扩大D1+清扫术具体范围。
远端胃癌;淋巴结转移;清扫方式;选择
全球第四大常见肿瘤就是胃癌,并且肿瘤病死率居全球第二位。现阶段,我国胃癌发病率及致死率已经位于世界平均水平之上[1]。尽管能够采取术后化疗﹑术前辅助化疗以及术后放疗等方式提高生存率,可手术疗法仍旧为胃癌治疗首选方案。临床手术治疗过程中,患者淋巴结清扫范围会对预后效果产生直接影响,清扫范围过大将提高术后并发症产生风险,故合理确定淋巴结清扫范围具有重要意义。本文以66例远端胃癌患者为研究对象,研究远端胃癌淋巴结转移具体规律与淋巴结清扫方式有效选择,现作如下汇报。
1 研究对象与方法
1.1 研究对象
选取2013年2月~2016年9月我院收治66例远端胃癌患者当做研究对象,入选标准:(1)单发肿瘤;(2)未产生远处转移;(3)淋巴结清扫达到15枚;(4)肿瘤位置为远端1/3胃[2]。男41例,女25例,患者年龄50~80岁,平均(56.4±11.3)岁,肿瘤直径为1.6~5.5 cm,平均(3.5±2.0)cm;肿瘤位置:22例胃小弯,9例胃大弯,11例前壁,14例后壁,10例侵犯胃全周;肿瘤浸润深度:20例T1期,28例T2期,18例T3期;患者病理类型:高﹑中﹑低分化腺癌分别为16例﹑21例﹑11例,7例黏液腺癌,11例印戒细胞癌;患者手术方法:42例远端胃大部切除,18例全胃切除,6例联合脏器切除。
1.2 方法
进行淋巴结分组时,需依据日本第14版规约相关标准。不同术式清扫范围具体为:不符D1标准的清扫实施D0清扫术;第1﹑3a﹑3b﹑4sb﹑4d﹑5﹑6及7组实施D1清扫术;对处于D1和D2间相应淋巴清扫者实施D1+清扫术;对D1患者﹑第8a﹑9﹑llp以及12a组实施D2清扫术;对超过D2要求相应淋巴结清扫者实施D2+清扫术。66例远端胃癌患者中,9例接受D1术,18例接受D1+清扫术,39例接受D2清扫术。
1.3 观察指标
观察患者淋巴结转移率及各浸润深度淋巴结具体转移情况[3]。
1.4 统计学方法
通过SPSS19.0软件进行研究数据的处理,计数资料用率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 患者淋巴结转移率
66例患者淋巴结平均检出(26.1±13.2)枚,其中(4.1±3.9)枚发生转移。本组患者淋巴结转移率是36.36%(24/66)。
2.2 各浸润深度淋巴结具体转移情况
对于肿瘤局限于黏膜部位患者而言,淋巴结转移率只有8.3%,显著小于黏膜下肿瘤淋巴结转移率27.3%(χ2=12.336,P<0.05);当肿瘤浸润深度逐渐达到肌层后,患者淋巴转移率也随之显著提升(P<0.05);肿瘤侵犯达到浆膜时,发现第3站淋巴结产生明显转移,其中第2组为25.0%,第4sb组为6.7%。见表1。
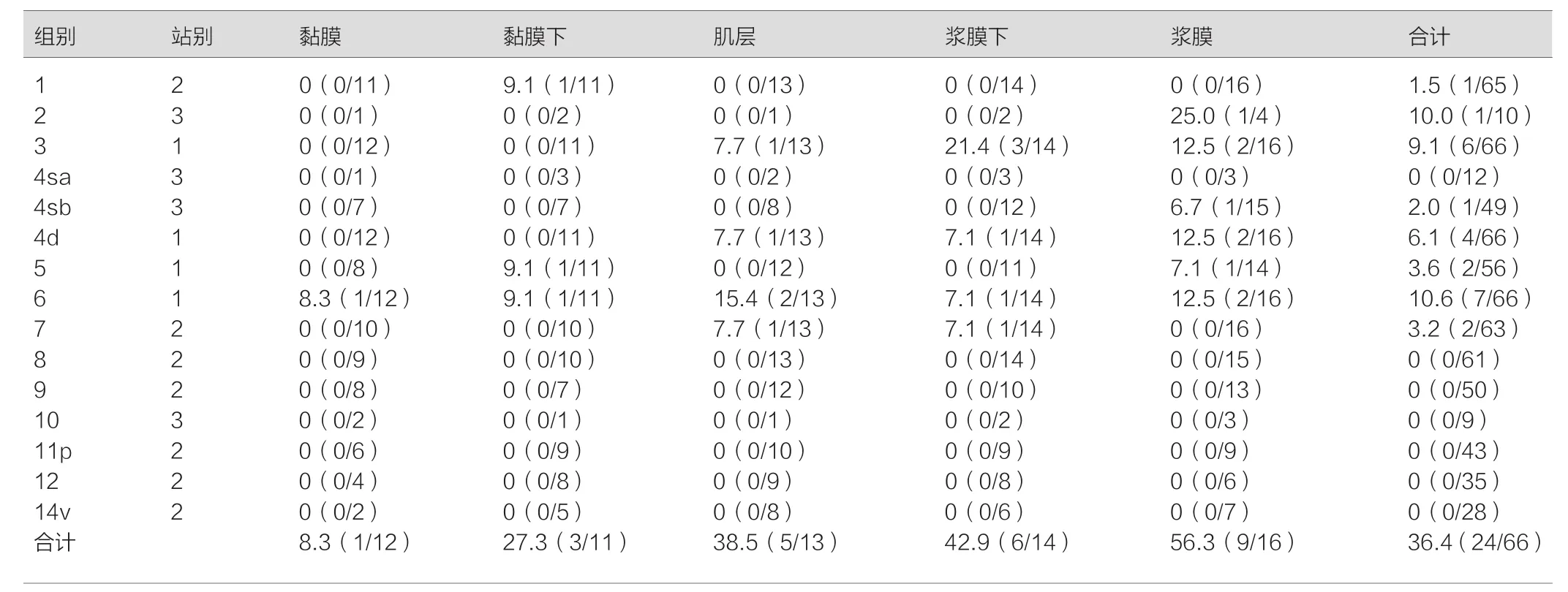
表1 各浸润深度淋巴结具体转移情况[n(%)]
3 讨论
胃癌常见恶性病变之一就是远端胃癌,当前依然主要采取手术治疗方式对其进行治疗。在胃癌病理学快速发展的今天,手术范围也越来越广,经过多年研究有效提高了胃癌切除以及淋巴结清扫范围所具有的合理性[4]。胃癌关键生物学特征就是淋巴结转移,术前病理以及术中所见属于手术方式选择的重要标准。临床上,胃癌治疗饱受争议的问题包括淋巴结清扫,选择有效淋巴结清扫范围可为胃癌成功治疗奠定基础。
胃癌预后主要影响因素之一就是淋巴结转移,相关研究表明[5-6],淋巴结清扫范围均为生存期独立危险因素,其中淋巴结清扫范围如果缩小,可加快患者愈合进程,同时发症较少,可是有可能产生转移淋巴结没有被清除的问题,从而提高复发机率。进一步扩大淋巴结清扫尽管能基本上完全清除淋巴结,有效延长患者生存期,但其不良并发症以及病死率也随之提升[7]。
本组研究中,以66例远端胃癌患者为研究对象,依据浸润深度分层,观察各组淋巴结转移情况,结果显示,本组患者淋巴结转移率是36.36%;仅局限于黏膜部位患者淋巴结转移率只有8.3%,显著小于黏膜下肿瘤淋巴结转移率27.3%(χ2=12.33 6,P<0.05);当肿瘤浸润深度逐渐达到肌层后,患者淋巴转移率也随之显著提升(P<0.05);肿瘤侵犯达到浆膜时,发现第3站淋巴结产生明显转移,其中第2组为25.0%,第4sb组为6.7%,与苏杰等[8]研究结论一致。说明随肿瘤浸润深度逐渐加深,淋巴结出现转移机率将提升,黏膜下远端胃癌出现淋巴结肿瘤概率明显大于黏膜癌,并且浸润到浆膜层会产生第3站淋巴结转移现象,故术中实施探查与清扫操作十分必要,黏膜内远端胃癌出现淋巴结转机率并不大,因而行D1清扫术即可。结果还显示,黏膜下第5﹑6组也产生了淋巴结转移,故仅行D1+淋巴结清扫效果值得怀疑,随着肿瘤浸润达到肌层,第2站出现淋巴结转移概率明显增加,可行D2淋巴结清扫术。
综上所述,若远端胃癌患者仅局限于黏膜内,则只需实施D1清扫术;若为浸润肌层以及更深层远端胃癌,则需实施D2清扫术;若位于黏膜下,必须扩大D1+清扫术具体范围。
[1]戚利坤,袁兴华. 142例同时性多原发胃癌患者的临床病理特征与预后分析[J]. 中华肿瘤杂志,2016,38(8):620-623.
[2]杨学堂. 58例早期胃癌患者的手术方式及临床疗效分析[J]. 中国实用医药,2014,9(2):67-68.
[3]吴晖,徐建波,张信华,等. 不同治疗小组胃癌术前病理特征评估、外科治疗及预后的差异分析[J]. 消化肿瘤杂志:电子版,2014,6(4):190-196.
[4]邹湘才,洪楚原,梁国健,等. 腹腔镜辅助早期胃癌根治术的临床研究(附18例报告)[J]. 实用肿瘤杂志,2010,25(5):549-552.
[5]吴晖,何裕隆,徐建波,等. 近端为主胃癌的根治性术式选择[J].中华医学杂志,2012,92(30):2113-2117.
[6]臧潞,胡伟国,李佑,等. 腹腔镜早期胃癌根治术的临床研究[J].内科理论与实践,2010,5(3):210-213.
[7]曾长青,刘进生,郑羽,等. 远端胃癌淋巴结转移规律与淋巴结清扫方式的探讨[J]. 中华胃肠外科杂志,2012,15(2):141-144.
[8]苏杰,徐红,邱光庭,等. 远端胃癌淋巴结转移规律与淋巴结清扫方式的选择[J]. 临床和实验医学杂志,2016,15(3):243-245.
Analysis of Lymph Node Metastasis and Lymph Node Dissection in Distal Gastric Cancer
HU Peng LU Feng GAO Yuandong Department of General Surgery, Binhai People's Hospital, Binhai Jiangsu 224500, China
ObjectiveStudy on specific rules of lymph node metastasis and effective selection of lymph node dissection in distal gastric cancer.Methods66 patients with distal gastric cancer in our hospital from February 2013 to September 2016 were selected as the research object, and the lymph node metastasis was compared according to the depth of infiltration.Results66 patients with lymph node positive average (26.1±13.2), the (4.1±3.9) were transferred in this group of patients with lymph node metastasis rate was 36.36% (24/66), confined to the mucosa in patients with lymph node metastasis rate was only 8.3%, less than 27.3% lymph node metastasis rate of submucosal (χ2=12.33 6, P<0.05), when the depth of tumor infiltration gradually to muscular layer, with lymph node metastasisrate increased (P<0.05), tumor invasion to serosa, found significant transfer of third stations of lymph nodes, second of which were 25%, 4sb group was 6.7%.ConclusionIf the distal gastric cancer confined to the mucosa, you only need to implement D1dissection, if the muscle infiltration and deeper distal gastric cancer is required to implement D2dissection, if located in the submucosal dissection scope to expand D1+.
Distal gastric cancer, Lymph node metastasis, Cleaning method, Choice
R735.2
A
1674-9308(2016)34-0105-03
10.3969/j.issn.1674-9308.2016.34.057
滨海县人民医院普外科,江苏 滨海 224500
