布氏杆菌病性脊椎炎的影像学分型
2015-12-28张培楠杨新明孟宪勇阴彦林崔书军
张培楠,杨新明*,孟宪勇,阴彦林,吴 伟,崔书军
(1.河北北方学院附属第一医院骨科,河北张家口075000;2.河北北方学院附属第一医院影像中心,河北张家口075000)
布氏杆菌病性脊椎炎的影像学分型
张培楠1,杨新明1*,孟宪勇1,阴彦林1,吴 伟2,崔书军2
(1.河北北方学院附属第一医院骨科,河北张家口075000;2.河北北方学院附属第一医院影像中心,河北张家口075000)
目的 探讨布氏杆菌病性脊椎炎的影像学表现,并对其进行分型,指导临床治疗。方法 对30例布氏杆菌病性脊柱炎患者的影像学资料(X线、CT及MRI)进行回顾性分析,根据影像学表现对布氏杆菌病性脊柱炎进行分型。结果 布氏杆菌病性脊柱炎可见于脊柱的任何节段,但大多分布于腰椎,其中以L4发病率最高,主要表现为局限于椎体边缘骨质的多发破坏灶,范围较小,在破坏灶周围可见增生、硬化的新生骨组织,在其中又可见到新的破坏灶,椎间盘破坏轻,关节面增生硬化,相邻骨密度增高。结论 根据影像学表现的不同,可将布氏杆菌病性脊柱炎分为椎体炎型、椎间盘炎型、骨膜炎型、椎旁软组织肿块及腰大肌脓肿型、其他型及混合型等6种类型。
布鲁杆菌病;椎关节炎;影像学
布氏杆菌病性脊椎炎是脊椎受到布氏杆菌侵袭而引起的感染性脊椎炎,是一种人畜共患的传染性疾病。布氏杆菌病性脊椎炎发病率呈逐年增高的趋势,成为严重影响脊柱活动及功能的疾病[1],且该病在临床和影像学表现上存在特异性差、易与其他疾病相混淆的特点,很容易引起误诊、误治[2-3]。近年来,布氏杆菌病性脊椎炎研究不断深入,如果能够正确认识其影像学表现,并根据其影像学表现对其进行临床分型,就可对该病的标准化治疗进行较有针对性的指导,现结合我院近几年收治的30例布氏杆菌病性脊椎炎患者的影像学资料分析如下。
1 资料与方法
1.1 一般资料 选择2011年3月—2013年11月30例布氏杆菌病性脊柱炎患者,男性16例,女性14例,年龄24~69岁,平均(39.2±12.3)岁。28例患者居住于河北坝上及内蒙牧区,为布氏杆菌病的流行区;26例患者家中饲养或曾经饲养牛、羊等牲畜;所有患者均有不同程度的与牛、羊接触史,19例患者曾经食用过未经完全煮熟的牛、羊肉。所有患者入院前均通过影像学检查。全部病例在入院后均由地方疾病预防控制中心传染病预防控制所进行实验室及病原学检查,26例患者布氏杆菌凝集试验结果阳性,28例患者血清虎红平板凝集试验结果阳性,全部患者血布氏杆菌培养结果阳性,27例患者红细胞沉降率高于正常值。全部患者当中,19例接受手术治疗,一期手术清除局部病灶,并通过病变组织的病理学检查结合病原学检查证实为布氏杆菌病。所有患者均有布氏杆菌病的临床症状,包括低热、乏力、盗汗等全身症状,同时伴有腰椎感染性病变的临床表现,如剧烈的持续性腰痛及下背痛,局部压痛,叩击痛,伴肌肉痉挛,脊柱活动受限,常处于固定姿势及四肢多关节疼痛等症状。所有患者的流行病学史、临床表现及辅助检查均符合原卫生部地方病防治司颁布的布氏杆菌病诊断标准。
1.2 影像学检查 全部患者均行影像学检查,其中X线摄片30例,CT平扫检查30例,腰椎MRI检查15例。16例患者于1~2年前曾行同部位X线摄片及CT扫描。其中22例患者病变累计2个椎体,4例患者病变累及1个椎体,4例患者累计2个以上椎体;主要病变部位位于L4为18例,L5为4例,L3为5例,L2为3例。
2 结 果
21例X线片显示为边缘性的椎体骨质破坏,表现为相邻椎体的椎间隙狭窄,密度增高,关节突关节的正常结构模糊不清,较难辨别,但并未见到明显的骨质破坏。较为明显的骨质破坏通常位于椎体上缘,呈不规则虫蚀状破坏,后期还可见骨质增生样改变,病灶局限于椎体边缘,通常破坏灶可硬化;CT显示为小而多发的椎体破坏灶,直径2~5 mm,多局限于椎体边缘或前、中部,病灶呈虫蚀状、小囊样,为类圆形影,密度较低,病灶周围可见呈锯齿样增生的新生骨组织,边缘硬化,病菌又可侵袭新生骨组织,从而在其中形成新的骨破坏灶;椎间盘密度与正常组织相等,说明其破坏较轻;关节突关节关节面增生硬化,正常结构模糊,与其相邻的骨呈密度增高样改变,伴或不伴有椎旁脓肿形成,但无一形成寒性脓肿流注;其余X线片首先显示为发生于椎体缘的骨质增生样改变,其内无密度改变,增生呈鸟嘴状,形态各异,无特定结构。增生病灶边缘还可见到呈锯齿状外观的虫蚀样骨质破坏,附近韧带密度增高,呈钙化样改变。CT显示可见结构紊乱、增粗的骨小梁,破坏灶边缘硬化,程度不等,相邻椎体的骨赘出现连接,形成椎体侧方的融合,前纵韧带及棘间韧带钙化并形成骨桥。15例行MRI检查,受累椎体内可见不均匀信号,脊柱旁可见薄而不规则增强的脓肿壁和界限不清软组织异常信号,T1加权像呈低信号,T2加权像为高信号,至骨破坏明显时,T2加权像呈高信号,压脂像椎体、间盘、附件及椎管内呈不均匀高信号,相应平面脊髓受压。
布氏杆菌性脊柱炎大多侵犯腰椎,其中L4发病率最高。按照影像学表现可将其分为Ⅰ型(椎体炎型)、Ⅱ型(椎间盘炎型)、Ⅲ型(骨膜炎型)、Ⅳ型(椎旁软组织肿块及腰大肌脓肿型)、Ⅴ型(其他型)及Ⅵ型(混合型)等6种类型。本组30例患者中,Ⅰ型5例,Ⅱ型4例,Ⅲ型5例,Ⅳ型3例,Ⅴ型4例,Ⅵ型9例。
2.1 Ⅰ型(椎体炎型)
2.1.1 X线表现 脊椎病变常和其他骨关节病并存,主要侵犯腰椎,可同时累及2~3个椎体,形态大多为边缘性的骨质破坏,多侵害1~2个椎体上缘,少数为3个椎体,在椎体上缘可见到较多的小的骨破坏灶。早期仅表现为小的骨质稀疏病灶,并无明显骨缺损样变化,病灶内骨质缺损通常发生于数周后,还可出现椎体边缘骨质增生、硬化并形成骨刺,呈鸟嘴状向外突出(图1A),相邻椎体增生的骨刺可相互融合,形成骨桥(图1B)。椎体中心亦可被侵犯,但与椎体边缘不同的是椎体中心被侵犯后病灶会迅速硬化,骨质破坏不会进一步发展,病灶逐渐可被新生骨代替,不会对椎体的生物力学结构造成显著影响,故通常无椎体压缩征象[4]。受累椎体与患病椎体间关节突关节出现进行性关节间隙变窄,甚至消失,产生继发性增生性骨性强直,患者表现为局部压痛、脊柱活动明显受限。
2.1.2 CT表现 骨破坏灶多为直径不超过5 mm的小而多发、类圆形、小囊样低密度灶,椎体中心和边缘均可被侵犯[5](图2A)。骨小梁粗大紊乱,结构不清,病灶边缘清晰锐利,形态不规则,较大的病灶呈岛屿状,周围骨质疏松不明显,伴有不同程度的分布于椎体边缘的增生硬化带,形成新生骨,新生骨中又可见新的骨质破坏灶(图2B),邻近椎体密度普遍增高,但病灶区通常难以见到死骨形成,病灶也通常不会影响椎弓根而造成其骨质破坏。刘志等和弓建国等[6-7]认为该病患者CT片可见椎体膨胀、碎裂状破坏或大片缺损,以前、中柱为主,未累及椎管内,未见椎旁脓肿。有学者[8]认为布氏杆菌病性脊柱炎椎旁脓肿发生率极低,仅为1~2/10 000,特征是没有明显的局部组织反应。
2.1.3 MRI表现 除CT表现外,脊柱旁可见薄而不规则增强的脓肿壁和界限不清软组织异常信号,T1加权像呈低信号,T2加权像为高信号。骨破坏明显时,T2加权像呈高信号,由于病灶侵及椎体、间盘、附件及椎管内,出现炎症反应,所以上述结构在压脂像上呈不均匀高信号,后期当椎管内硬膜外脓肿、破坏的椎间盘或炎性肉芽组织形成后,其可突入椎管和钙化的后纵韧带同时压迫脊髓[9-10]。Bozgeyik等[11]报道布氏杆菌病性脊柱炎急性期病变时病变椎体在MRI T1加权像上呈低信号,在T2加权像上呈高信号;而在亚急性期和慢性期,由于急性炎症反应病变的消失或改变,受侵椎体在T1和T2加权图像上呈不均一信号,T1加权像的信号强度与急性期相比有所增强。炎症早期时肉芽组织可能侵及脊柱,T1加权像上呈低或略低信号,T2加权像呈高信号,其中许莫氏结节样骨质破坏为特征性表现[12-13]。
2.2 Ⅱ型(椎间盘炎型)
2.2.1 X线表现 无法直接看到椎间盘破坏的改变,早期特征为受累间盘上下椎体的椎间隙狭窄,密度增高,上下椎体面及椎体边缘形态不规则,但椎体终板无破坏倾向,由此可与边缘型脊柱结核相鉴别。后期椎间隙狭窄可随椎间盘破坏程度的加重而加重,椎体边缘骨质硬化增生,前纵韧带和棘间韧带钙化。
2.2.2 CT表现 椎体破坏均伴有相邻的椎间隙狭窄,由于椎间盘破坏的同时常伴有大量纤维结缔组织增生,其密度与椎间盘类似,故椎间盘呈等密度影破坏,还可出现骨关节面增生硬化及受累间盘膨出的征象(图3)[2]。
2.2.3 MRI表现 由于椎间盘本身无血供,其血供主要来源于上下相邻的软骨终板,软骨终板被破坏后会造成髓核的缺血甚至坏死,故在MRI影像上表现为髓核正常解剖层次消失,中央“裂隙征”消失[12],T1加权像呈低信号,T2加权像呈不均匀高信号。随着病情进展,病灶累及椎间盘和椎体上、下缘邻近椎间盘的终板,此时T2加权像仍呈高信号,压脂像间盘、终板呈不均匀高信号,可能与脂肪沉积和纤维钙化的终板破坏有关。
2.3 Ⅲ型(骨膜炎型)
2.3.1 X线表现 椎体骨膜受累增生,厚度增加,出现钙化,由中间逐渐向两侧突出,椎体呈“梭形”改变,周围密度不均匀增高,但椎体与骨膜间仍可见清晰可辨的间隙。[13]
2.3.2 CT表现 与X线类似,由于骨膜受累,CT也表现为椎体骨膜肥厚,椎体边缘骨膜增生、钙化,形成骨赘,骨赘中可见新的破坏灶,新生骨赘加上其间的破坏灶为此型CT的特征性表现(图4),相邻椎体增生的骨赘在椎体侧方连接并融合,有时横突的骨膜也可增生、变厚,表现为横突顶部增厚,成帽状[2]。
2.4 Ⅳ型(椎旁软组织肿块及腰大肌脓肿型)
2.4.1 X线表现 此型X线并无特异性表现。
2.4.2 CT表现 部分病例仅表现为椎旁软组织的轻微肿胀,当椎旁肉芽组织充分形成后,可突出于椎体,挤压邻近结构,表现为椎旁出现不规则软组织影,与周围组织界限清晰可辨,CT值有明显差距,其可与椎体破坏区相连,挤压腰大肌,但相当一部分病例并无腰大肌内密度改变。文献报道布氏杆菌病极少发生寒性脓肿[5],本组病例虽然出现椎体破坏平面的两侧腰大肌影增宽,但周围脂肪间隙较清晰,低位也无脓肿样表现,无脓肿流注的直接征象。
2.4.3 MRI表现 在脊柱旁可见形态不规则的异常信号,通常为条状或梭形异常信号影,可位于椎体的任何方位,当脓肿位于椎体后方时,可压迫硬膜囊,表现为椎管内的异常信号,同时伴有硬膜囊受压的表现,该信号在T1加权像呈低信号或中等信号,在T2加权像呈高信号。椎旁脓肿可侵犯双侧或单侧腰大肌,表现为腰大肌增粗,其内可见异常信号,其中T1WI呈等或低信号,T2WI呈高信号,边缘欠清晰[12],但未见寒性脓肿形成或脓肿流注(图5)。
2.5 Ⅴ型(其他型) 该病在影像学上还可有其他非特异性表现,如前纵韧带和棘间韧带钙化、椎间小关节炎等。
2.6 Ⅵ型(混合型) 此种类型兼有以上2种或2种以上的影像学表现。
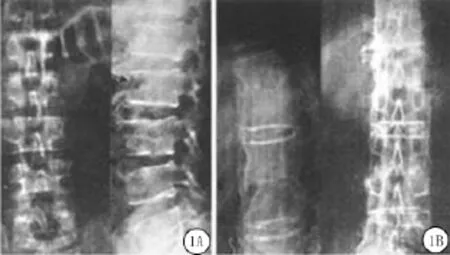
图1 椎体炎型患者的骨质改变
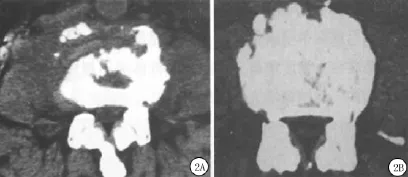
图2 椎体周边多发灶性骨破坏,病灶周边增生硬化,新生骨组织中又见新破坏灶
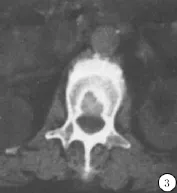
图3 椎体破坏伴相邻椎间隙狭窄,椎间盘破坏,骨关节面边缘增生硬化
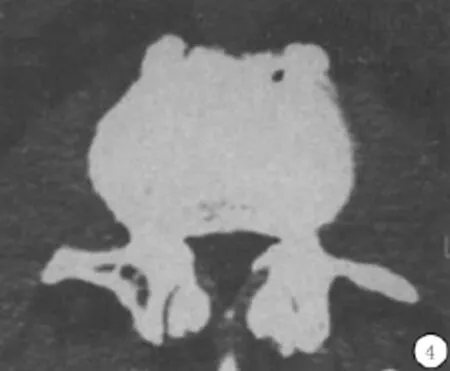
图4 椎体边缘形成骨赘,骨赘中可见新的破坏灶
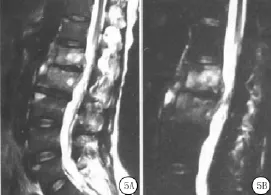
图5 椎体后方脓肿压迫硬膜囊
3 讨 论
3.1 临床表现与影像学检查 布氏杆菌病临床表现复杂多样,常见的症状和体征有弛张型热、多汗、乏力、关节痛和肝脾淋巴结肿大等,由于其病理变化的多样性,故影像学表现也较为复杂。
X线平片经济方便,具有良好的空间分辨率,目前仍然是诊断布氏杆菌病性脊柱炎最常用和首诊选用的检查方法,但由于X线平片密度分辨率不高,对早期细微病变及椎旁软组织的显示有限,早期表现多为阴性[3]。
CT具有良好的密度分辨率,可很好地显示韧带骨化、椎体破坏,但观察椎旁软组织及脊髓改变不如MRI敏感,故凡怀疑有椎旁软组织及椎管内脊髓受累的患者均应行MRI检查。目前MRI对于布鲁氏杆菌病性脊椎炎的检查阳性率最高,已得到公认[14]。
3.2 鉴别诊断 布氏杆菌病性脊柱炎由于在临床表现、实验室检查及影像学表现等方面与脊柱结核相似,故极易误诊为脊柱结核[15]。由于脊柱结核影像学表现主要为椎体和椎间盘破坏为主,常伴有椎旁脓肿,故主要需与Ⅰ型、Ⅱ型及Ⅳ型相鉴别。布氏杆菌病性脊柱炎病灶分布于腰椎,其中以L4发病率最高。Ⅰ型布氏杆菌病性脊柱炎多可见局限于椎体边缘小而多发的骨破坏灶,病灶周围可见增生、硬化的新生骨组织,其中有新破坏灶形成,关节面增生硬化,相邻骨密度增高,而脊柱结核病灶分布于胸腰段,并有死骨形成;Ⅱ型布氏杆菌性脊柱炎表现为髓核正常解剖层次消失,中央“裂隙征”消失,椎间盘破坏较轻,而脊柱结核表现为进行性椎体终板和椎间盘破坏,密度减低不均匀,椎间隙极度狭窄或消失;Ⅳ型布氏杆菌病性脊柱炎虽有腰大肌增宽表现,但无脓肿流注的直接征象,而脊柱结核椎旁脓肿和骨质疏松变化比较常见。
3.3 不同分型的治疗 布氏杆菌病性脊椎炎国内外仍以药物治疗为主,绝大部分患者可以通过非手术治疗治愈[16]。对于药物治疗无效,并符合以下情况者可考虑手术治疗:①Ⅳ型伴较大难以吸收的椎旁脓肿或腰大肌脓肿者;②Ⅱ型由于椎间盘被破坏,影响窦椎神经而造成顽固性腰痛者;③脊柱稳定性被破坏的Ⅰ型患者;④伴椎管内脓肿或炎性肉芽肿,脊髓或马尾、神经根受压以及伴有其他细菌混合感染的患者[17]。此外,对于单纯Ⅱ型患者或伴有椎旁脓肿者,可采用介入方法行经皮穿刺椎间盘病灶清除术[2]。
3.4 问题与展望 布氏杆菌病性脊椎炎目前尚无统一的分型标准,且未有学者提出该病的明确分型,本文提出了一种分型方法,对于该病的规范化治疗有一定的意义。但该分型方法仅从影像学角度出发,未考虑临床表现及实验室检查结果,观察及分型指标较为单一,且样本量较小,尚需进一步完善。
[1] 杨新明,石蔚,阴彦林,等.布氏杆菌性脊柱炎流行病学调查和临床药物治疗的相关研究[J].实用医学杂志,2008,24 (9):1632-1634.
[2] 杨新明,石蔚,杜雅坤,等.布鲁杆菌病性脊柱炎的临床影像学表现及外科治疗[J].中华骨科杂志,2008,28(1):35-40.
[3] 吴伟,刘博,刘昭,等.布鲁氏杆菌病性脊柱炎比较影像学分析[J].中国美容医学,2012,10(21):139-140.
[4] Pina MA,Modrego PJ,Uro JJ.Brucellar spinalepidural abscess of cervical location:report of four cases[J].Eur Neuro,2001,45 (4):249-253.
[5] Namiduru M,Karaoglan I,Gursoy S.Bruce llosis of the spine: evaluation of the clinical laboratory,and radiological findings of 14 patients[J].Rhemnatol Int,2004,24(3):125-129.
[6] 刘志,李媛媛,杨东奎,等.脊椎慢性布氏菌病影像学表现[J].放射学实践,2008,23(9):1041-1043.
[7] 弓建国,许文联.布鲁菌性脊椎炎误诊为脊椎结核的CT对比分析[J].当代医学,2009,15(36):39-40.
[8] Pina MA,Modreqo PJ,Uroz JJ,et al.Brucellar spinal epidural abscess of cervical location:reportof four cases[J].Eur Neurol,2001,45(4):249-253.
[9] Tali ET,Gültekin S.Spinal infections[J].Eur JRadiol,2004,50 (2):120-133.
[10] Lodermann HP,Schweitzer ME,Morrison WB,et al.MR imaging findings in spinal in fections:rules or myths?[J].Radiology,2003,228(2):506-514.
[11] Bozgeyik Z,Ozdemir H,Demirdag K,et al.Clinical and MRI findings of brueellar spondylodiscitis[J].Eur JRadiol,2008,67 (1):153-158.
[12] 李学兵.布氏杆菌脊柱炎的临床及磁共振成像影像学表现[J].中国药物与临床,2012,12(7):25-26.
[13] Yang XM,ShiW,Meng XY,et al.The assessment of the clinical effect of the drug compatibility and course of treatment to the Brucellar spondyliti[J].Surgical Science,2013,4(1):92-99.
[14] 杨贵将,刘智明,刘晓华,等.布氏杆菌脊柱炎的MR诊断(附12例报告)[J].临床军医杂志,2012,40(2):316-317.
[15] 姜广擎.布氏杆菌脊柱炎误诊为腰椎结核6例分析[J].中国误诊学杂志,2010,10(28):6942-6943.
[16] Turgut M,Turgut AT,Kosar U.Spinal brucellosis:Turkish experience based on 452 cases published during the last century[J].Acta Neurochir,2006,148(10):1033-1044.
[17] 杨新明,张磊,张瑛,等.一期病灶清除联合后路椎弓根内固定治疗胸腰椎布鲁杆菌病性脊椎炎[J].中国修复重建外科杂志,2012,26(3):266-271.
(本文编辑:刘斯静)
R516.7
B
1007-3205(2015)03-0334-04
2014-06-19;
2014-07-20
河北省医学适用技术跟踪项目(GL201321);河北省医学科学研究重点课题(zd2013049)
张培楠(1982-),男,河北张家口人,河北北方学院附属第一医院主治医师,医学硕士,从事创伤骨科疾病诊治研究。
*通讯作者。E-mail:yxm1120@sohu.com
10.3969/j.issn.1007-3205.2015.03.027
