卵巢甲状腺肿的影像学诊断
2015-12-27章瑜梅海炳
章瑜,梅海炳
(宁波市妇女儿童医院 放射科,浙江 宁波 315012)
·临 床 经 验·
卵巢甲状腺肿的影像学诊断
章瑜,梅海炳
(宁波市妇女儿童医院 放射科,浙江 宁波 315012)
目的:总结卵巢甲状腺肿(SO)的影像学表现。方法:回顾性分析经手术病理证实的8例SO的MR、超声表现,结合病理表现,分析其影像学特征。结果:8例病例均为单侧,边界清楚,囊实性肿瘤。最大径范围5.1~19.3 cm。MR:实性区呈T2等信号、DWI高信号;囊性区不同囊腔信号不均等,所有病例均可见T2WI极低信号区,其在DWI图像上呈低信号。囊壁、囊间隔及实性区强化。超声于7例肿瘤实性部分发现“甲状腺肿突起”。结论:SO表现为边界光整肿块,MR上的T2极低信号区和超声图像上的“甲状腺肿突起”具有相对特征性,MR及超声检查对其诊断有重要价值。
卵巢甲状腺肿; 磁共振成像; 超声检查
卵巢甲状腺肿(struma ovarii,SO)是一种少见的畸胎瘤,完全或大部分由甲状腺组织构成,是最常见的单胚层肿瘤,占卵巢全部畸胎瘤的2.7%[1-2]。SO大部分为良性,术前影像学检查有利于制订合理的治疗方案,特别是对于育龄期妇女,保留子宫很重要。SO病例较罕见,综合描述其在MR、超声上表现的研究不多,在DWI序列中影像表现的报道更少。本研究搜集8例经病理证实的SO病例,探讨其影像表现特征。
1 资料和方法
1.1 一般资料 搜集从2011年1月到2014年7月我院收住的8例SO,均经手术病理证实,均为良性。患者年龄30~69岁,平均48岁。患者均无特异性的临床症状及体征,5例为体检B超发现,1例因尿频行妇科检查发现,1例因尿路结石疼痛发作行B超检查发现,1例为患者扪及包块。所有病例甲状腺均未及肿大,其中1例患者有甲状腺功能亢进病史10年,促甲状腺激素(thyroid stimulating hormone,TSH)减低,血清CA125升高。其余7例患者血液肿瘤标记物实验室检查均正常,未行甲状腺功能的实验室检查。
1.2 影像学检查 MR检查采用Philips 1.5T Achieva磁共振扫描,使用体线圈,层厚5 mm,层距6 mm,矩阵320×336,NEX=2。扫描序列为:平扫包括横断面T1WI、T2WI、T2WI脂肪抑制序列,冠状面T2WI,矢状面T1WI、T2WI;扫描参数:T1WI TR 640 ms,TE 7 s;T2WI TR 3 500 ms,TE 80 ms;T2WI脂肪抑制序列TR 3 270 ms,TE 80 ms。增强扫描包括横断面T1WI,矢状面、冠状面T1WI脂肪抑制(TR 590 ms,TE 8 ms)。对比剂采用钆喷酸葡胺(GDDTPA),经高压注射器经肘静脉团注。其中3例加扫矢状面DWI序列,采用SE/EPI序列,层厚5 mm,层距6 mm,矩阵116×88,NEX=4,b值=0,600 s/mm2,TR 1 119 ms,TE 58 ms。超声检查采用ALOKA F75彩色多普勒超声诊断仪,经腹部探头频率4 MHz,经阴道探头频率8 MHz。
所有病例的影像学描述包括:位置(左、右),大小(最大径),边界(清楚、不清),形状(分叶状、椭圆形、圆形),内部结构,构成(囊性、实性、囊实性),胸、腹、盆腔积液。MR重点观察病灶信号特点、是否有脂肪信号、强化特点。MR信号强度的确定:T1WI上低于肌肉的信号强度为低信号,与肌肉相同的信号强度为等信号,高于肌肉的信号强度为高信号。T2WI上低于或等于肌肉的信号强度为低信号,高于肌肉的信号强度但低于膀胱内尿液的信号强度为等信号,等于或高于膀胱内尿液的信号强度为高信号[3]。超声重点观察病变部位、大小、边界、回声特点及血流情况。
2 结果
所有病例均为单侧,左侧4例,右侧4例。肿瘤最大径为5.1~19.3 cm,所有肿瘤边界清楚。6例为分叶状,1例为椭圆形,1例为圆形。8例病例均为多房、囊实性混合结构。5例少量盆腔积液,1例少量腹腔积液,2例无胸、腹、盆腔积液。
SO的MR信号复杂,不同囊腔信号可不均等(见图1-2),包括5种信号:①T2WI极低信号区。即T2极低信号,T1等或低信号。8例中均出现,无强化。这种信号位于病灶中心,或多个囊之间,范围一般较小,呈小囊状或不规则形。加扫DWI的3例,在b= 600的图像上,均为低信号。②T2WI等信号区。即T2等信号,T1等、稍高信号,脂肪抑制信号无变化。8例均出现,3例DWI b=600的图像上,均为高信号。4例未见强化,其形态呈囊状。4例出现强化,其中2例为实性区,2例为增厚的囊间隔。③近似稀薄液体(水)的信号。即T2高信号,T1低或等信号。8例中均出现,呈囊状,无强化。3例DWI b=600图像上,其中2例为低信号,1例为高信号。④T1高信号,T2压脂高信号。8例中2例出现,呈斑点状或小囊状,无强化。⑤脂肪信号。即T1高,T2高或等信号,压脂序列低信号。8例中2例出现明显囊状脂肪信号,最大径分别为2.1、2.7 cm,4例出现少许斑点状或弧线形脂肪信号,2例无任何脂肪信号。
超声声像图:8例均为囊实性结构。1例以实性为主,内部回声强弱不均,CDFI扫查周边及内部血供丰富;7例囊性部分中见到边界清楚的实性部分(见图3),其中3例CDFI扫查未见明显血流信号,1例实性部分血供丰富,1例实性部分见少量血流信号,2例见星点状血流信号(见图1d)。3例病灶内见多条分隔,分隔处厚薄不均。
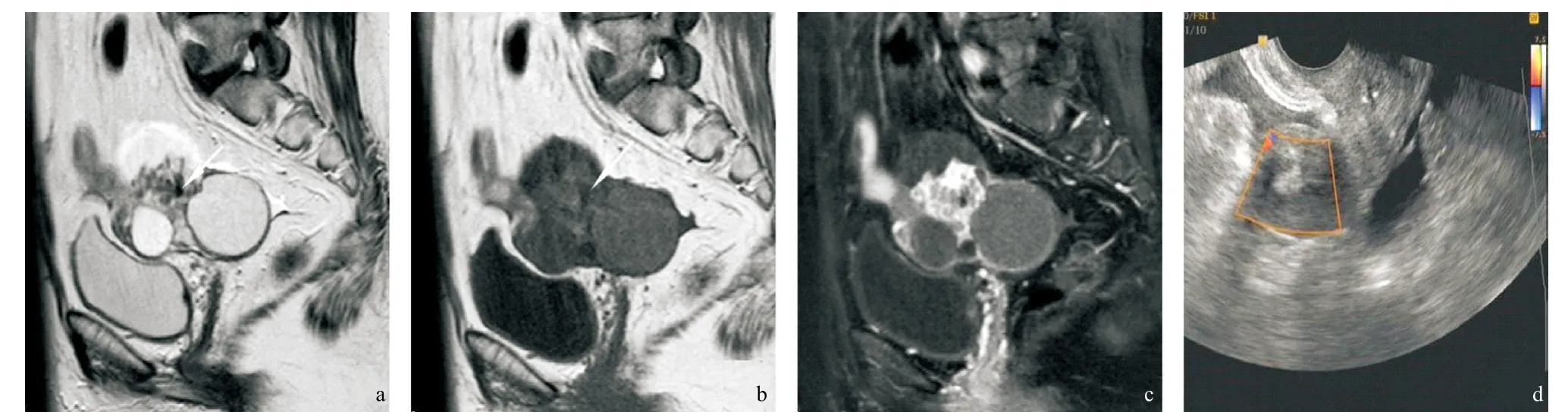
图1 患者,女,59岁。a-c为同一层面MR矢状位图像,分别为T2WI、T1WI、T1WI压脂增强后图像,3个大囊的囊腔内信号不均等。a、b箭头所示为小囊状T2极低信号区,T1WI为低信号。c见病灶中央区、多发小囊的囊壁、囊间隔环形强化,呈葡萄串样。d超声示肿瘤实性部分内见星点状血流信号
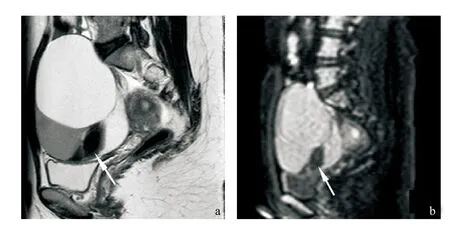
图2 患者,女,37岁。图a、b为同一层面MR矢状位图像,分别为T2WI、DWI b=600的图像。箭头所示为囊状T2极低信号区,在DWI b=600图像上为低信号,其他3个囊腔的信号不均等,在DWI图像上为高信号
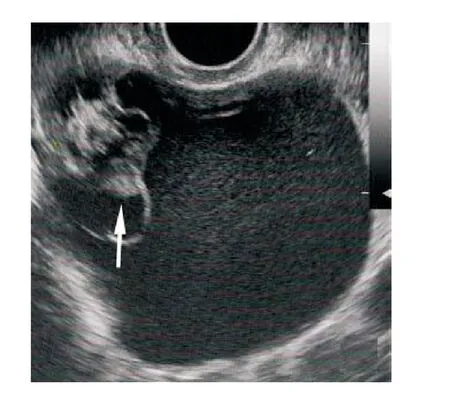
图3 患者,女,48岁。超声示囊实混合性肿块,实性部分呈中等回声,在囊内形成“甲状腺肿突起”(箭头所示),囊液呈液性无回声
病理结果:肿瘤最大径为5~20 cm,表面呈灰白色,包膜完整,表面光滑,囊内壁光滑,未见乳头状突起。8例均呈多房、囊实性结构,实性部分为褐黄色或暗红色组织,囊性部分见多个分隔,部分囊腔内为清亮液体、皮脂样物质,部分囊腔内为黏稠液体或胶冻样物质。显微镜下结构:6例肿瘤大部分由甲状腺组织组成,2例完全由甲状腺组织组成。2例合并皮脂及毛发,1例见钙化灶。可见到巨大甲状腺滤泡、微小甲状腺滤泡和实性(胚胎性)结构。滤泡内充满胶冻样物质,胶冻样物质是滤泡上皮细胞的分泌物,含有甲状腺球蛋白、甲状腺激素、三碘甲状腺原氨酸(T3)、四碘甲状腺原氨酸(T4)等物质。另可见纤维化、出血、囊性变等。
3 讨论
SO的诊断标准:①肿瘤完全由甲状腺组织构成;②肿瘤50%以上由甲状腺组织构成;③甲状腺组织虽未超过50%,但伴有明显甲亢症状;④在成熟畸胎瘤的标本中,有肉眼可见的甲状腺组织[4]。SO的年龄范围比成熟性囊性畸胎瘤窄,大多数发生在生育期,高峰在40岁[1]。临床表现为非特异性腹部症状,肿瘤常为偶然发现。部分患者会出现Meigs综合征(合并胸腔、腹腔积液),甚至伴血清CA125升高[5-6],但胸、腹腔积液的出现并不一定提示恶性,其在肿瘤切除后迅速消失[7]。本组有5例出现少量盆腔积液,1例出现少量腹腔积液,1例血清CA125升高。5%的患者有甲状腺功能亢进,手术后甲亢症状可消退。甲亢的发生机制可能是异位甲状腺组织以一种类似于毒性结节性甲状腺肿的方式自动地起作用,并抑制自身甲状腺组织。
SO在MR上不同囊腔信号不均等。Kim等[8]认为SO的多发小房依据甲状腺滤泡内黏蛋白液体含量、密度、浓度的不同,而有不同的信号强度。随着液体黏度的增加,T2信号降低,水分子扩散受限,DWI图像呈高信号。形成胶冻样物质时,T2呈极低信号,因几乎不含水分子,无氢质子成像,DWI上为低信号。T2WI极低信号区在本研究的所有病例中均出现,是SO的特征性MR表现,这与之前的研究[4-5,9]结果一致。另外,卵巢甲状腺肿内还可出现甲状腺腺瘤、桥本甲状腺炎等改变,而出血、囊性变是与其相关的病理特征。囊性变的囊壁中缺乏滤泡上皮细胞,无甲状腺激素分泌,囊内为清亮液体,在MR图像上呈类似于水的T1WI低信号T2WI高信号,在DWI上,水分子扩散不受限,呈低信号。本组T2WI等信号区中4例出现强化,其中2例为增厚的囊间隔,2例为实性区,这些在病理上是富含血管和纤维的甲状腺组织和基质,此区域水分子扩散受限,DWI上呈高信号[10]。2例出现了T1WI、T2WI、压脂序列高信号区,这可能与囊内蛋白含量较高或出血有关[9]。2例出现了明显的脂肪信号。脂肪的出现,是考虑SO的重要线索[3,10]。大部分SO是囊实混合性或实性肿瘤,也有一部分为单纯囊性,本组病例均为囊实混合性肿瘤。SO的超声图表现多样,无特异性,不易鉴别其良恶性[11]。“甲状腺肿突起”[12-13]可能是SO特异性超声声像图表现,即在囊性部分内见到边界清晰的实性组织,其内常可检出血流信号,通过对实性组织进行病理检查证实为甲状腺组织。本组7例囊性部分中检出边界清晰的实性部分,其中4例检测出血流信号。但“甲状腺肿突起”是否确为SO的特征性表现[14]仍需进一步探讨。
当无脂肪信号出现时,鉴别诊断包括多种卵巢多房囊性肿瘤,如囊腺瘤、囊腺癌、脓肿、转移瘤、子宫内膜样囊肿等。卵巢囊腺瘤:单囊或多囊,壁及分隔薄,囊内为均匀长T1长T2信号,而SO囊壁及分隔较厚,囊内信号更为复杂多变。卵巢囊腺癌:肿瘤边界不清,囊壁厚薄不均,见软组织壁结节突向腔内,可伴腹膜转移、种植。SO则肿瘤边界清楚,囊壁光滑,单侧发生,盆腔及腹膜无转移。转移瘤:有原发肿瘤病史,常累及双侧,边界不清楚,邻近器官受侵犯,常合并大量腹腔积液及腹膜转移结节[8]。这些特点易与SO鉴别。卵巢脓肿:炎性症状诸如发热、触痛、白细胞增多等的出现,会使诊断倾向于脓肿。子宫内膜囊肿:会出现不同阶段的出血信号,在T2WI上的低信号囊性病灶,在T1WI常全部显示为高信号。
综上所述,SO影像表现为单侧、边界清楚肿瘤,囊实性多见。MR实性区呈T2等信号,DWI上呈高信号;囊性区每个囊腔的信号及DWI表现不均等。囊壁、囊间隔和实性部分强化。T2WI极低信号区是特征性表现。超声声像图上,“甲状腺肿突起”可能为SO的特征性表现。Meigs综合征(胸、腹腔积液)的出现、甲亢症状、血清或胸、腹腔积液中CA125升高,均有助于SO的诊断。
[1] Robboy SJ. Pathology of the female reproductive tract[M]. Beijing: Peking University Medical Press, 2005: 672-674.
[2] 赵书会, 强金伟, 邱海应, 等. 卵巢畸胎瘤的MRI诊断[J]. 放射学实践, 2011, 26(12): 1270-1273.
[3] Ikeuchi T, Koyama T, Tamai K, et al. CT and MR features of struma ovarii[J]. Abdom Imaging, 2012, 37(5): 904-910.
[4] Roth LM, Talerman A. The enigma of struma ovarii[J]. Pathology, 2007, 39(1): 139-146.
[5] Shen J, Xia X, Lin Y, et al. Diagnosis of struma ovarii with medical imaging[J]. Abdom Imaging, 2011, 36(5): 627-631.
[6] 温莉虹, 张虎祥, 郑向阳, 等. 卵巢恶性甲状腺肿临床病理分析[J]. 温州医科大学学报, 2014, 44(2): 141-144.
[7] 李伟大, 黄朝晖, 陈艳, 等. 卵巢甲状腺肿的CT和MR诊断[J]. 中华放射学杂志, 2012, 46(11): 1030-1032.
[8] Kim JC, Kim SS, Park JY, et al. MR fndings of struma ovarii[J]. Clin Imaging, 2000, 24(1): 28-33.
[9] 欧卫谦, 赵继泉, 江浩, 等. 卵巢甲状腺肿的MR诊断与病理对照[J]. 影像诊断与介入放射学, 2012, 21(3): 183-186.
[10] Martine I, Dujardin, Priti S, et al. Struma ovarii: role of imaging?[J]. Insights Imaging, 2014, 5(1): 41-51.
[11] Savelli L, Testa AC, Timmerman D, et al. Imaging of gynecological disease(4): clinical and ultrasound characteristics of struma ovarii[J]. Ultrasound Obstet Gynecol, 2008, 32(2): 210-219.
[12] Bokhari A, Rosenfeld GS, Cracchiolo B. Cystic struma ovarii presenting with ascites and an elevated CA-125 level. A case report[J]. J Reprod Med, 2003, 48(1): 52-56.
[13] 石喻, 郭启勇, 李悦, 等. 超声联合增强CT诊断卵巢甲状腺肿[J]. 中国医学影像技术, 2014, 3(30): 441-445.
[14] 王鑫璐, 于诗嘉, 唐少珊, 等. 25例卵巢甲状腺肿的超声声像图分析[J]. 影像诊断与介入放射学, 2011, 8(2): 106-108.
(本文编辑:丁敏娇)
Imaging diagnosis of struma ovarii
ZHANG Yu, MEI Haibing. Department of Radiology, Ningbo Women & Children’s Hospital, Ningbo, 315012
Objective: To analyze the MR and ultrasound (US) features of struma ovarii (SO). Methods: MR and US images of 8 patients with pathologically proved SO were retrospectively analyzed. Imaging features were compared with pathological results. Results: All tumors were unilateral, well-defned, mixed solid and cystic. The maximum sizes of the tumors ranged from 5.1 cm to 19.3 cm. MR appearances: The solid components were intermediate intensities on T2-weighted images and high intensities on diffusion-weighted images. The signal intensities of the cystic components were various. The areas of prominent low intensity on T2-weighted images were recognized in all cases, which were low intensities on diffusion-weighted images. Cyst walls, septa and solid components were well enhanced. Ultrasonographic appearances: The solid portion of tumors showed parenchymal echogenicity with “struma pearls” in 7 cases. Conclusion: Struma ovarii appeared as a smooth marginated mass with the areas of prominent low intensity on T2-weighted images on MR, and “struma pearls” on US images. The MR and US characteristic appearances of SO may be of great value for the diagnosis.
struma ovarii; magnetic resonce imaging; ultrasonography
R443
B
10.3969/j.issn.2095-9400.2015.09.013
2014-12-05
章瑜(1982-),女,河南南阳人,主治医师,硕士。
