急性结石性胆囊炎腹腔镜手术时机选择的Meta分析
2015-12-27吴晓英吴跃武吴颀詹卫华石建锋陈一奇
吴晓英,吴跃武,吴颀,詹卫华,石建锋,陈一奇
(浙江省立同德医院 普外科,浙江 杭州 310012)
·文 献 研 究·
急性结石性胆囊炎腹腔镜手术时机选择的Meta分析
吴晓英,吴跃武,吴颀,詹卫华,石建锋,陈一奇
(浙江省立同德医院 普外科,浙江 杭州 310012)
目的:运用Meta分析法综合评估急性结石性胆囊炎行腹腔镜胆囊切除手术的时机选择。方法:收集1991-2013年国内、外有关中国人群急性结石性胆囊炎腹腔镜胆囊切除术手术时机的研究文献,采用Meta分析的随机效应模型,计算有关手术时机与手术并发症、中转开腹率的OR值及95%CI。结果:共筛选出23篇相关文献。分析发现,与延期(发病超过72 h)相比,早期(发病72 h内)行腹腔镜胆囊切除术可以降低并发症发生率(OR=0.47,95%CI=0.35~0.62,P<0.001)和中转开腹率(OR=0.27,95%CI=0.20~0.37,P<0.001)。结论:发病后72 h内行腹腔镜胆囊切除术将显著降低出现并发症和中转开腹的风险。
急性胆囊炎;腹腔镜;手术时机;Meta分析
在我国,结石一直是急性胆囊炎的首要病因。在腹腔镜手术开展的初期(1990年代),急性胆囊炎是腹腔镜手术的相对禁忌证,但随着技术和设备等的进步,其不再是禁忌证。由于我国医疗机构分布不匀及人们的健康理念等原因,急性胆囊炎发病后就诊的时间并不都很及时,临床上因为手术时机的选择不一致或不当,导致了各类并发症的发生率和中转开腹率居高不下,增加了患者的痛苦和社会负担。本研究旨在通过对1991-2013年有关急性结石性胆囊炎腹腔镜胆囊切除手术(laparoscopic cholecystectomy,LC)的临床研究进行系统回顾,综合分析急性结石性胆囊炎腔镜手术时机的选择,为临床工作提供参考。
1 资料和方法
1.1 文献来源 以“急性胆囊炎、LC术、手术时机”为关键词,通过互联网检索CNKI、维普数据库、中国优秀硕士学位论文全文数据库、中国博士学位论文全文数据库、中国重要会议论文全文数据库、万方期刊全文数据库等中文数据库。通过Pubmed检索外文数据库,检索关键词为china或chinese,laparoscopic cholecystectomy,acute cholecystitis,检索所有关于中国人群LC、急性胆囊炎、手术时机的文章,辅以文献追溯。检索时间1991年1月至2013年12月,并尽量获取全文。
1.2 文献纳入及排除标准 纳入标准:①关于急性结石性胆囊炎LC手术时机与并发症或中转开腹率的前瞻性或回顾性队列研究;②研究对象为中国人群;③有完整的可以提取的资料;④各文献研究方法相似。排除标准:①研究对象包括非结石性胆囊炎且无法剔除;②对同一人群重复报道;③重复发表的研究;④数据提供不完整。文献入选流程见图1。
1.3 资料整理及统计学处理方法 由2名研究者独立进行文献的评价和数据提取。提取的数据包括作者、时间、研究地点、设计类型、对照的选择、病例数和对照例数。对各研究进行x2检验,若异质性检验结果为P>0.05,则认为数值为同质性,否则为异质性。同质性数值采用固定效应模型;异质性数值采用随机效应模型。计算2组的优势比(odds ratio,OR)、95%可信区间(confidence interval,CI)及P值。P<0.05为差异有统计学意义。
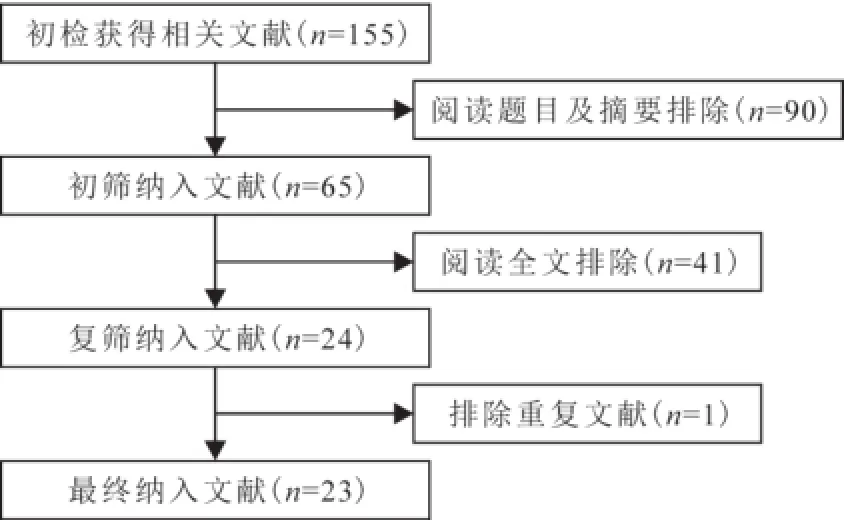
图1 文献入选流程
2 结果
2.1 文献情况 经检索筛选,符合纳入标准的文献共有23篇[1-23],20篇文献探讨了LC时机与并发症的关系,18篇文献探讨了LC时机与中转开腹率的关系(见表1)。
2.2 文献质量评价 对各研究施漏斗图检验可见,各研究均在漏斗内,分布基本对称且呈倒漏斗状,组间无明显发表偏倚(见图2-3)。

表1 纳入Meta分析文献的基本信息
2.3 总体并发症发生率 20篇文献阐述了早期或延期LC与并发症发生率之间的关系,共有3 504例患者纳入研究。以发病后72 h内手术为早期,超过72 h手术为延期,最长的为发病后2周。并发症包括胆管损伤、胆漏、出血、腹腔内感染等,无死亡病例的报道。2 134例早期手术组中有93例发生了并发症,发生率为4.36%,明显低于延期手术组的8.91%(122/1370),显示早期手术会显著降低并发症的发生风险,可以避免约53%的并发症(OR=1.47,95%CI=0.35~0.62,P<0.001)。各研究间异质性检验P=0.89,I2=0%,提示同质性良好。见图4。
2.4 并发症的亚组分析 术后并发症主要为胆汁渗漏(胆漏)、胆管损伤、出血及感染,为了进一步明确具体并发症发生的情况,我们进行了亚组分析。见表2,图5-8。
有13篇文献报告了手术时机与胆漏发生率的关系,合并的OR值为0.59(95%CI:0.34~1.01),表明延期组胆漏发生率高于早期组,但差异无统计学意义(P=0.06)。有13篇文献阐述了手术时机与胆管损伤发生率的关系,合并的OR值为0.26(95%CI:0.13~0.51),表明延期组胆管损伤发生率高于早期组,且差异有统计学意义(P<0.001)。有6篇文献报告了手术时机与出血的关系,合并的OR值为0.51 95%CI:0.20~1.31),表明延期组出血发生率高于开腹组,但差异无统计学意义(P=0.16)。有8篇文献比较了手术时机与术后感染发生率的关系,合并的OR值为0.61(95%CI:0.35~1.06),表明延期组术后感染发生率高于早期组,但差异无统计学意义(P=0.08)。

图2 LC手术时机与并发症发生率
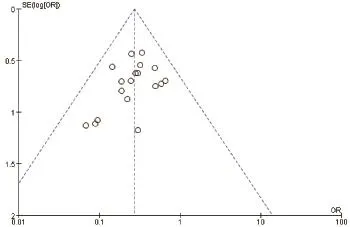
图3 LC手术时机与中转开腹率
2.5 中转开腹率 18篇文献报道了早期或延期LC与中转开腹率之间的关系,共有3 752例患者纳入研究。时间分界点同前,同样可以看出,早期手术组的中转开腹率(为3.13%)明显低于延期手术组(为10.18%),两者之间差异有显著统计学意义(OR= 0.27,95%CI=0.20~0.37,P<0.001)。各研究间异质性检验P=0.90,I2=0%,提示同质性良好。见图9。
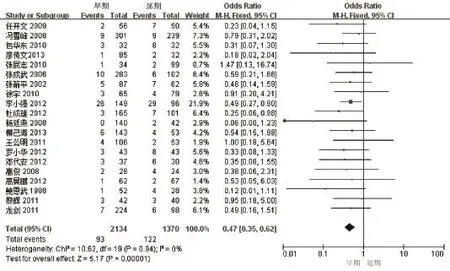
图4 LC手术时机与并发症发生率的Meta分析

表2 并发症的亚组分析

图5 LC手术时机与胆漏发生率的Meta分析

图6 LC手术时机与胆管损伤发生率的Meta分析
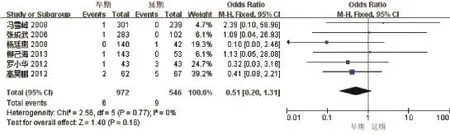
图7 LC手术时机与出血发生率的Meta分析
3 讨论
LC手术具有创伤小、疼痛轻、恢复快等优点,故已逐渐普及。以往把胆囊结石急性发作期列为腹腔镜手术的相对禁忌证,是因为胆囊壁水肿,周围粘连,导致解剖关系不清,易造成其他脏器损伤[24]。随着腹腔镜设备的改进(镜头清晰度等)以及技术的提高,急性结石性胆囊炎LC从原先的相对禁忌成为目前的首选方法[24]。已有证据显示,急性胆囊炎与慢性胆囊炎LC的手术并发症发生率没有区别,且LC治疗急性胆囊炎与传统开腹手术同样有效[25],但是手术时机的选择还存在争议。

图8 LC手术时机与感染发生率的Meta分析

图9 LC手术时机与中转开腹率的Meta分析
Serralta等[26]认为急性胆囊炎时,胆囊三角的组织病理学改变与发病时间密切相关。发病不超过48 h时,胆囊周围粘连疏松,易分离及显露Calot三角结构。而72 h后胆囊与周围组织广泛粘连,且常属纤维性,解剖层次不清,分离解剖会有困难,有时几乎不能分离,手术难度明显增大,从而延长了手术时间并增加了中转开腹率。故选择适当手术时机是LC治疗急性结石性胆囊炎的关键。多因素回归分析结果显示:Calot三角粘连、病期、手术经验、胆囊壁厚度(B超)、胆囊与周围粘连为导致LC并发症发生的主要危险因素[26]。发病48~72 h被认为是最佳的手术时机[26-29]。另外,Phillips 等[30]研究认为,急性结石性胆囊炎应根据B超检查结果,尤其是胆囊是否肿大、胆囊壁的厚度以及是否有结石嵌顿来决定是否行LC。
中转开腹指征应包括:腹腔内广泛粘连,操作困难;胆囊颈部结石大、嵌顿严重,Calot三角粘连严重,解剖不清;胆管损伤和其他脏器损伤;难以控制的大出血;手术中发现其他脏器病变。碰到上述情况,均应适时主动中转开腹,避免发生严重并发症,这是保证LC安全的重要措施[31]。有条件的医院可以尽量采用超声刀施行手术,不但使手术视野清晰,而且出血量明显减少,从而明显提高手术的安全性和成功率[32]。
本研究提示急性结石性胆囊炎患者症状发作后72 h内是LC的较佳时机,而症状发作超过72 h者,如病情允许,可先给予药物治疗,待症状控制后再择期行腹腔镜手术。
从本资料结果可以看到,应在发病后72 h内行LC。如果发病超过72 h再行手术,并发症发生率及中转开腹率都将显著升高。总之,急性结石性胆囊炎不是腹腔镜手术的禁忌证,但对于症状发作超过72 h的患者行腹腔镜手术治疗时应慎重。
本研究尚存在以下不足之处:①未进行手工的检索,有可能遗漏文献;②纳入的文献大多数是病例对照研究,缺乏大样本多中心的RCT研究结果,对结论可靠性会有一定的影响;③部分研究结果的一些重要分析指标报道不完整。
参考文献:
[1] 张展志,张能维,朱斌,等.急性胆囊炎腹腔镜胆囊切除手术时机的再探讨[J].安徽医药,2010,14(1):51-52.
[2] 张箭平,施维锦.急性结石性胆囊炎手术时机的探讨[J].肝胆胰外科杂志,2002,14(1):33-35.
[3] 张成武,赵大建.急性结石性胆囊炎腹腔镜手术时机及中转开腹影响因素的探讨[J].中华肝胆外科杂志,2006,12(12):821-824.
[4] 杨廷燕,史佩东,王建球.182例急性结石性胆囊炎腹腔镜胆囊切除术分析[J].上海交通大学学报(医学版),2008,28 (1):112-113.
[5] 徐宇,王昭南,黄夏友,等.急性结石性胆囊炎不同腹腔镜手术时机结局比较[J].肝胆胰外科杂志,2010,3(22):227-229.
[6] 王公明.急性结石性胆囊炎腹腔镜手术时机及中转开腹的相关因素分析[J].山东医药,2011,51(23):104-105.
[7] 孙宏武,史火喜,张正伟,等.急性胆囊炎320例腹腔镜手术时机的评价与操作体会[J].腹部外科,2002,15(5):272-273.
[8] 任开文,康忠.腹腔镜胆囊切除术治疗急性结石性胆囊炎手术时机探讨[J].西部医学,2009,21(9):1527-1528.
[9] 罗小华,王南斗,方头生.急性胆囊炎行腹腔镜胆囊切除术治疗的手术时机选择及疗效分析[J].中国医药指南,2012,10(21):577-578.
[10] 龙剑.急性结石性胆囊炎行腹腔镜手术时机分析[J].临床合理用药杂志,2011,4(28):23-24.
[11] 柳己海.急性结石性胆囊炎腹腔镜胆囊切除术手术时机的选择及中转开腹影响因素分析[J].中国全科医学,2013,16(3):260-263.
[12] 廖传文,胡淑琴,曹虹.不同时间行胆囊结石并急性胆囊炎腹腔镜胆囊切除术对比研究[J].江西医药,2013,48(3):189-191.
[13] 李兆堂,黄正军.急性结石性胆囊炎行腹腔镜手术时机的选择[J].中国医药指南,2009,7(24):102-103.
[14] 李小强,周予民,陈锟,等.急性胆囊炎腹腔镜手术时机选择与费用关系[J].腹腔镜外科杂志,2012,17(5):382-384.
[15] 黎辉,黎有典,黄跃衡,等.腹腔镜治疗急性结石性胆囊炎82例临床分析[J].中国当代医药,2011,18(15):19-20.
[16] 高瑞岗,李奎,冯宝华,等.腹腔镜胆囊切除术治疗508例急性结石性胆囊炎的临床总结[J].中国内镜杂志,2008,14(3):322-324,32.
[17] 高俊.腹腔镜手术治疗急性结石性胆囊炎的手术时机探讨[J].临床医学工程,2008,15(12):91-92.
[18] 高昊鹏,章志翔.急性结石性胆囊炎选择腹腔镜手术时机的探讨[J].天津医科大学学报,2012,18(2):234-236.
[19] 冯雪峰,应福明.腹腔镜治疗急性结石性胆囊炎的手术时机[J].现代实用医学,2008,20(5):352-353,36.
[20] 杜成雄,许可,冯上利.急性结石性胆囊炎腹腔镜手术时机探讨[J].中国现代手术学杂志,2012,16(4):256-259.
[21] 邓代安.不同时机腹腔镜手术治疗急性结石性胆囊炎的疗效研究[J].中外医学研究,2012,10(27):37.
[22] 鲍恩武,徐仁义,王敬民.急性胆囊炎腹腔镜手术时机的选择[J].医师进修杂志,1998,21(10):549.
[23] 包华东,周晓初.不同时机行腹腔镜手术治疗急性结石性胆囊炎的临床疗效对比[J].医学信息(上旬刊),2010,23(8):286-287.
[24] 姚红华.腹腔镜急性胆囊炎手术的时机与技巧[J].中国中西医结合外科杂志,2011,17(2):196-198.
[25] Asoglu O,Ozmen V,Karanlik H.Does the complication rate increase in laparoscopic cholecystectomy for acute cholecystitis?[J].J Laparoendosc Adv Surg Tech,2004,14(2):81-86.
[26] Serralta AS,Bueno JL,Planells MR.Prospective evaluation of emergency versus delayed laparoscopic cholecystectomy for early cholecystitis[J].Surg Laparosc Endosc Percutan Tech,2003,13(2):71-75
[27] Uchiyama K,Onishi H,Tani M.Timing of laparoscopic cholecystectomy for acute cholecystitis with cholecystolithiasis[J].Hepatogastroenterology,2004,51(56):346-348.
[28] Liguri G,Bertul M,Castiglia D.The treatment of Laparoscopic cholecystectomy for acute cholecystitis[J].ANN Italchir,2003,74(5):517-521.
[29] 保红平,高瑞岗,方登华,等.腹腔镜胆囊切除术并发症相关因素分析[J].消化外科,2003,2(5):356-359.
[30] Phillips EH,Carroll BJ,Bello JM.Laparoscopic cholecystectomy in acute cholecystitis[J].Am Surg,1992,58(5):273-276.
[31] 王彦铭,李钢,王雨龙.腹腔镜和开放手术治疗慢性胆囊炎急性发作的疗效比较[J].中华消化外科杂志,2010,9(6):456-457.
[32] 张春杰,张竝.超声刀在急性胆囊炎腹腔镜胆囊切除术中的应用[J].浙江医学,2012,24(1):50-51.
(本文编辑:丁敏娇)
Different optional time leading to complication and conversion to laparotomy by laparoscopic cholecystecto my in acute calculous cholecystitis:a Meta-analysis
WU Xiaoying,WU Yuewu,WU Qi,ZHAN Weihua,SHI Ji-anfeng,CHEN Yiqi.Department of General Surgery,Tongde Hospital of Zhejiang Province,Hangzhou,310012
Objective:To evaluate the effects of different optional time leading to complication and conversion to laparotomy by laparoscopic cholecystectomy in acute calculous cholecystitis.Methods:Search all of domestic and international research literatures on different optional time by laparoscopic cholecystectomy about the Chinese from 1991 to 2013.The random effects model was selected for conducting the meta-analysis,o calculate the OR and 95%CI of different optional time leading to complication and conversion to laparotomy.Results:Overall 23 articles were eligible and were included into the meta-analysis,There was significant statistical difference in complication (OR=0.47,95%CI=0.35~0.62,P<0.001) and conversion to laparotomy (OR=0.27,95%CI=0.20~0.37,P<0.001) between the <72 h group and >72 h group.Conclusion:Meta-analysis shows that n the laparoscopic cholecystectomy progress,the surgical outcome is best within 72 h,which can reduce the complication and decline the conversion.
acute cholecystitis; laparoscopic cholecystectomy; optional time; Meta-analysis
R657.4
B
10.3969/j.issn.2095-9400.2015.04.018
2014-04-10
吴晓英(1978-),女,浙江义乌人,主治医师。
吴跃武,副主任医师,Email:9086611@qq.com。
