49例宫颈腺癌临床病理及诊断分析
2015-12-27金鑫红翁珂王珊珊黄必飞
金鑫红,翁珂,王珊珊,黄必飞
(1.东阳市妇幼保健院 病理科,浙江 金华 322100;2.东阳市横店医院 妇产科,浙江 金华 322118;3.东阳市妇幼保健院 宫颈疾病诊治中心,浙江 金华 322100;4.东阳市人民医院 病理科,浙江金华 322100)
·临 床 经 验·
49例宫颈腺癌临床病理及诊断分析
金鑫红1,翁珂2,王珊珊3,黄必飞4
(1.东阳市妇幼保健院 病理科,浙江 金华 322100;2.东阳市横店医院 妇产科,浙江 金华 322118;3.东阳市妇幼保健院 宫颈疾病诊治中心,浙江 金华 322100;4.东阳市人民医院 病理科,浙江金华 322100)
目的:探讨宫颈腺癌的临床病理特征,分析导致其漏诊和误诊的相关因素,旨在早期确诊和明确组织学分型。方法:回顾性分析2005年1月至2013年12月我院收治的49例宫颈腺癌患者的临床和病理资料,全面梳理各病例的确诊过程。结果:2011-2013年宫颈腺癌占宫颈癌的百分率为20.47%,2005-2007年为10.11%。主要临床症状为阴道流血、流液及白带增多,为非特异性。液基细胞学检查(TCT)假阴性率为28.57%(18/49),高危型HPV检测阳性率为93.88%(46/49),首次活检确诊病例仅为21例(占46.94%)。病理巨检类型以结节息肉状和内生型为主,但呈宫颈炎表现或宫颈光滑者有11例(占22.45%)。组织学类型以黏液腺癌最多见。免疫组织化学CEA、P16和P53呈阳性表达。结论:宫颈腺癌临床症状多为非特异性,综合利用TCT、高危型HPV检测、阴道镜检查、宫颈锥切和免疫组织化学检查等各种诊疗手段,是减少漏诊和误诊的关键。建议把宫颈锥切作为微偏离腺癌、绒毛管状腺癌、宫颈原位腺癌和早期浸润性腺癌的确诊手段。
宫颈肿瘤;病理学;诊断;误诊;分型
近年来,宫颈腺癌发病率不断上升并且呈年轻化趋势[1]。宫颈腺癌早期无明显症状,妇科检查不易发现,加上病理形态特征相对复杂而特殊,以致常在液基细胞学检查(thinprep cytologic test,TCT)和组织病理学诊断中出现漏诊或误诊,而延误治疗。本研究回顾分析49例宫颈腺癌患者的临床病理资料,总结早期确诊、确定组织学类型和避免漏诊误诊的一些工作方法。
1 对象和方法
1.1 研究对象 收集2005年1月-2013年12月,在东阳市妇幼保健院确诊的宫颈腺癌病例49例。
1.2 方法 查阅所有病例的临床资料、细胞学检查和组织学检查资料,以及相关免疫组织化学标记结果。
TCT采用美国新柏氏Thinprep 2000液基细胞仪制片、巴氏染色,按TBS报告系统进行细胞学诊断。
高危型HPV采用德国QIAGEN公司的Digene DML 2000系统,利用第2代杂交捕获技术(HC2-HPV DNA检测)进行定量检测,RLU/CO≥1.0 pg/mL为阳性,RLU/CO<1.0 pg/mL为阴性。
所有组织学标本经4%中性甲醛溶液固定,石蜡包埋,切片厚3~4 μm,HE染色。免疫组织化学所用方法为EnVision二步法,所有抗体和试剂盒均购自基因科技有限公司。免疫组织化学结果判定采用半定量的方法,按染色强度分为4级:不着色为0分;黄色为1分;棕黄色为2分;黄褐色为3分。按阳性细胞百分比分为4级:阳性细胞数<10%为0分;10%~40%为1分;40%~70%为2分;≥70%为3分。两种评分相加:0~1分为(-);2分为(+);3~4分为(++);5~6分为(+++)。
2 结果
2.1 发病人群特点 2005-2007、2008-2010和 2011-2013年期间我院就诊并确诊为宫颈癌总数分别为89、105和127例,呈逐年上升趋势,其中宫颈腺癌的发病率上升趋势较明显。具体变化情况见表1。

表1 49例宫颈腺癌发病率和发病年龄变化情况分析
2.2 主要临床表现 接触性出血13例(占26.53%),不规则阴道出血10例(占20.41%),阴道流液4例(占8.16%),白带增多或有异味9例(占18.37%),无明显症状,体检发现8例(占16.33%),同时有阴道流血、流液5例(占10.20%)。49例中7例伴腹部下坠感或腹痛。
2.3 TCT 非典型宫颈管细胞,非特异(AGC-NOS)6例,非典型宫颈管细胞,倾向于肿瘤(AGC-FN)8例,子宫颈原位腺癌,浸润性腺癌待排4例,子宫颈腺癌17例,鳞状上皮内瘤变9例,未见上皮内病变或恶性病变(NILM)5例。
2.4 高危型HPV检测 HC2-HPV DNA检测46例呈阳性。阴性病例包括2例微小偏离型腺癌和1例黏液腺癌。
2.5 阴道镜检查和宫颈锥切 通过单次宫颈活检就确诊的病例为23例(占46.94%),余病例通过多次活检或宫颈锥切确诊,具体情况见表2。8例诊断性宫颈锥切确诊病例包括2例活检诊断怀疑微偏离腺癌、3例活检诊断怀疑绒毛管状腺和3例活检诊断原位腺癌(浸润性待排);7例治疗性锥切确诊病例包括4例活检诊断为鳞状上皮内瘤变、2例活检诊断原位腺癌和1例活检诊断为早期浸润性腺癌。其中有3例表现为3%醋酸白试验阴性、涂碘试验阳性阴道镜检查的活检部位是3%醋酸白试验阳性和涂碘试验阴性区域),较为特殊。

表2 49例宫颈腺癌确诊方式
2.6 妇科检查及病理巨检 病灶呈结节息肉状17例,呈溃疡斑片状8例,呈内生性13例,宫颈呈炎性表现(糜烂、肥大或纳氏囊肿)7例,宫颈光滑、无明显改变者4例。
2.7 组织病理学分型及镜下特点 参照WHO(2003)宫颈腺癌分类标准,本组资料包含6种亚型。详见表3。
镜下特点:①大部分宫颈腺癌的组织学类型是黏液腺癌,镜下表现为淡染、黏液性胞浆,形成内衬柱状上皮的恶性腺体,伴大量腺腔顶端核分裂相和基底凋亡碎片。②子宫内膜样腺癌不同于黏液腺癌,其腺体表现为典型的子宫内膜癌的形态。③微偏离腺癌表现为腺体大小不等,形状不规则,呈螺旋盘错、花边状、锯齿状、多角形或爪形。细胞异型性往往不明显,但经充分取材和仔细阅片可发现局部异型性。腺体出现在不该出现的地方(靠近深部血管),或浸润血管、神经周围,肿瘤中心部位出现大血管,伴间质纤维组织反应常常是诊断的线索(见图1a)。④绒毛管状腺癌肿瘤细胞排列成绒毛状、管状、指状或分叶状突起,细胞有轻-中度异型。绒毛与其下变长的分支腺体融合,呈融合的宽叶状向间质推进。具有富于梭形细胞纤维血管轴心,被覆假复层柱状上皮的分支乳头状结构是公认的绒毛管状腺癌诊断依据(见图1b)。⑤浆液性腺癌和透明细胞腺癌相对少见(见图1c和1d)

表3 49例宫颈腺癌组织学分型情况
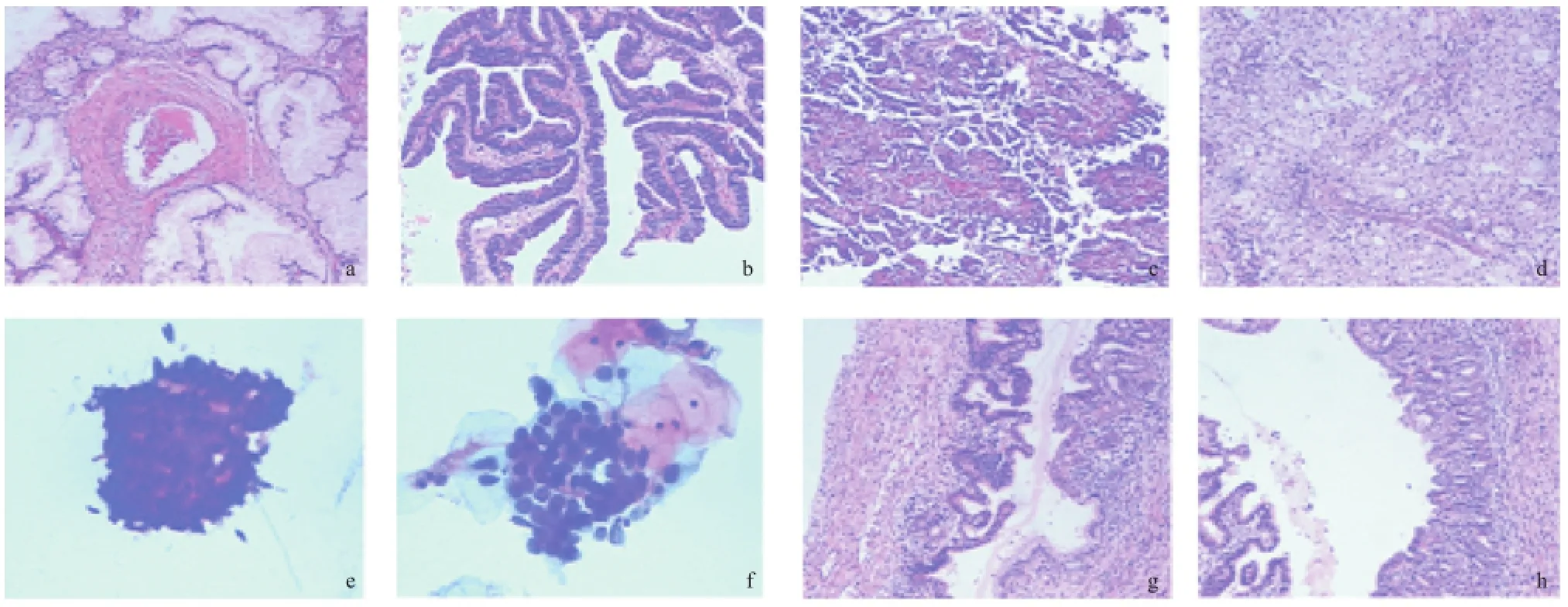
图1 HE染色结果(10×10)
2.8 免疫组织化学标记 免疫组织化学检查结果见表4。
3 讨论
3.1 宫颈腺癌发病形势较严峻 相关研究显示,宫颈腺癌占宫颈癌的百分比有上升趋势,从5%上升到15.1%~18.5%,甚至有高达20%~30%的报道[2]。本组资料显示宫颈腺癌占宫颈癌的百分比由2005-2007年的10.11%上升到2011-2013年的20.47%。35岁及以下人群占32.65%(16例)。宫颈腺癌病灶位于宫颈管,具有一定隐蔽性,早期诊断比较困难[3]。宫颈腺癌相对于宫颈鳞癌,其预后较差[4]。
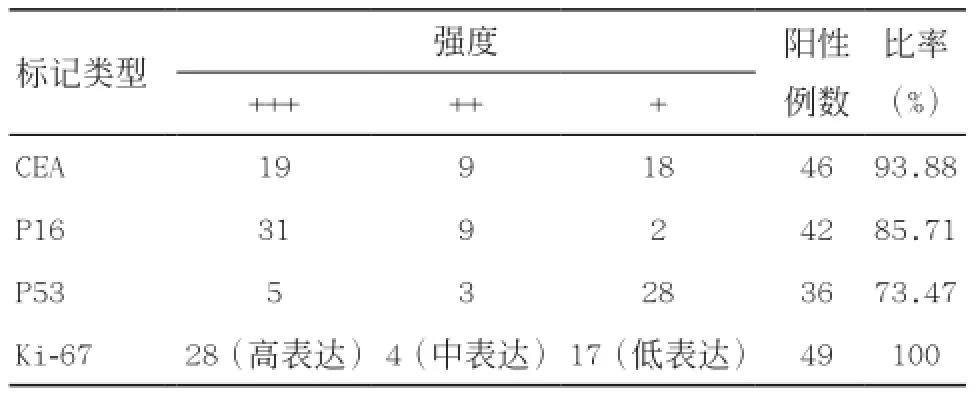
表4 相关免疫组织化学标记阳性表达情况
3.2 定期科学筛查有利于早期发现 临床上早期宫颈腺癌可仅表现为宫颈肥大,伴表面光滑或轻度糜烂,与宫颈慢性炎症改变相似,妇科检查不易发现。若出现持续或较大量阴道不规则出血或阴道排液,此时宫颈多已出现占位性病变,多属于晚期。本组研究显示8例无明显症状,24例未见特异体征。TCT技术显著改善了传统巴氏涂片方法的细胞丢失和涂片质量差的问题,能有效降低细胞学筛查的漏诊率和误诊率。多项研究显示,宫颈腺癌患者高危型HPV感染率在90%以上[5]。建议把定期常规妇科检查和TCT联合高危型HPV检测作为初筛手段。
3.3 TCT筛查的有效性需要多方配合 TCT检查对宫颈腺上皮病变的检出率较鳞状上皮病变低,有一定的假阴性率[6],甚至可达到40%~50%[7]。实际工作中,很多病例直到发展到临床型癌才被确诊,原因是多方面的。我们认为,造成假阴性的原因大致可概括为妇科医师取材不到位、病理技师制片不合格、阴道镜检查医师和病理诊断医师诊断经验欠缺四个方面。有研究显示,判读不满意的标本通常来自更高危患者,其中相当数量的患者随访是鳞状上皮内病变或癌[8]。本组研究显示通过首次阴道镜检查和宫颈活检就确诊的病例仅为23例,余病例通过多次活检、宫颈管搔刮术或宫颈锥切确诊。为了保证活检组织的完整性、活检位置的准确性和足够的活检深度,加强对阴道镜检查医师的规范化培训就显得非常重要。建议宫颈活检时应常规行宫颈管搔刮术。对于怀疑某些特殊亚型,如微偏离腺癌和绒毛管状腺癌,或病变程度难以确定时,要及时采取诊断性锥切。本组资料有4例因鳞状上皮内瘤变行治疗性锥切,被确诊为宫颈腺癌。对于CIN I I及以上的鳞状上皮内瘤变要限时采取治疗性锥切,以防腺癌的漏诊。临床实践中,阴道镜检查医师和病理医师要充分沟通和交流、加强信息反馈,从而不断提高筛查效率。
3.4 微偏离腺癌和绒毛管状腺癌的诊断 微偏离腺癌和绒毛管状腺癌是宫颈腺癌中2种组织形态较特异和比较少见的亚型,比较容易误诊或漏诊。这2种亚型及时、精确的诊断,关系到患者的治疗方式和预后,应该引起我们足够的警惕。
微偏离腺癌常没有临床症状,呈隐匿性生长,使宫颈肥大,而没有明确肿块。对病理细胞学检查不敏感,临床发现时往往已属晚期。误诊是导致预后差的主要原因,肿瘤如能早期发现,预后就会好得多[9]。李彦敏等[10]报道4例粗针活检,穿刺深度大于5 mm,对微偏离腺癌早期诊断有意义。免疫组织化学CEA和P53阳性、CA125和ER阴性具有辅助诊断价值。胡应光等[11]研究认为,免疫标记Vimentin、SMA阳性对判断微偏离腺癌患者腺体是否具有浸润性及有无纤维组织增生性间质反应具有一定意义。微偏离腺癌最常表现为阴道分泌物增多,若妇科检查合并宫颈肥大,应警惕该病可能[12]。
绒毛管状腺癌肿瘤细胞形态较温和,形成有纤维轴芯的绒毛状结构,类似于结肠绒毛状腺瘤,常发生于年轻女性,预后大部分极好。肿瘤基底部可见浸润灶,归类为预后极好的绒毛管状腺癌前,必须完全切除病灶和彻底检查,以精确评估基底情况和有无合并其他浸润性肿瘤成分,小活检标本只能给予建议性诊断[7]。免疫组织化学CK7、CEA、CA125和P16阳性,ER、PR、Vimentin和P53阴性有助于明确诊断。基于绒毛管状腺癌以外生性生长为主,局部浸润有限,无脉管浸润及远处转移,建议采取较为保守的手术方式[13-14]。我们认为采取宫颈锥切的治疗方式是比较可行的。
3.5 宫颈原位腺癌和早期浸润性腺癌的诊断 宫颈原位腺癌细胞病理学特点表现为细胞极性紊乱,中央蜂窝状结构和周围栅栏状结构消失,细胞异型、核深染,细胞排列呈条状、片状或菊心团样,可见特征性鸡毛掸样或羽毛状(见图e)。若细胞核深染更显著、呈墨滴状,核膜不规则,核仁增大或多个核仁,胞浆出现空泡,细胞团块呈三维结构,伴肿瘤坏死性嗜伊红物,则应诊断为浸润性腺癌(见图f)。
宫颈原位腺癌组织病理学特点为黏膜上皮细胞和腺上皮细胞异型性明显,排列成复层或假复层。受累腺小叶体积增大、形态不规则。可见明显异型的腺上皮和正常腺上皮存在于同一个腺体结构单位内,二者变化突然、无移行(见图g)。仔细阅片,腺体腔缘一定会出现核分裂相,大约70%病例腺体基底部可见凋亡小体[14]。若腺体呈筛状或乳头状增生,形态僵硬,行程锐角凸缘,在一个大的异型腺体周围出现大量融合性小腺体(见图h),伴明显间质水肿及纤维组织增生性反应,甚至间质内可见具有明确恶性细胞特征的单个细胞或不完整的腺体碎片,则可诊断为早期浸润性腺癌。活检标本中的原位腺癌和早期浸润性腺癌,往往是宫颈浸润性腺癌的伴随病变,不应该通过小活检标本诊断,应等待较大标本或锥切标本才能明确诊断。需要强调的是,对于原位腺癌和早期浸润性腺癌的诊断,必须做到送检标本的完全和充分取材。
3.6 医院相关科室紧密配合、充分交流和互相提醒对减少宫颈腺癌的漏诊和误诊有重要的意义 建议设立宫颈疾病诊治中心,赋予其相对独立的行政权力。由中心相关人员统一协调妇科首诊医师、阴道镜检查医师和病理科医师之间的关系,定期回顾和总结,促使各方加强协调配合,同时做好患者的密切随访工作,逐步打造团队合作的工作文化,从而不断提高早期确诊率。
[1] Mathew A,George PS.Trends in incidence and mortality rates of squamous cell carcinoma and adenocarcinoma of cervix-worldwide[J].Asian Pac J Cancer Prev,2009,10(4):645-650.
[2] 邹琳,兰建云,耿建祥,等.47例宫颈腺癌中人乳头状瘤病毒感染基因分型的研究[J].国际检验医学杂志,2013,34 (4):393-397.
[3] Gong L,Zhang WD,Liu XY,et al.Clonal status and clinic pathological observation of cervical minimal deviation adenocarcinoma[J].Diagn Pathol,2010(5):25.
[4] Lee YY,Choi CH,Kim TJ,et al.A comparison of pure adenocarcinoma and squamous cell carcinoma of the cervix after radical hysterectomy in stage IB-IIA[J].Gynecol Oncol,2011,120:439-443.
[5] An HJ,Kim KR,Kim IS,et al.Prevalence of human papillomavirus DNA in various histological subtypes of cervical adenocarcinoma:a population-based study[J].J Mod Pathol,2005,18(4):528-534.
[6] 张建新,张长淮,周艳秋,等.15 393例宫颈液基细胞学与组织病理学的对照分析[J].中华病理学杂志,2007,36(7):485-488.
[7] Crum CP,Lee KR.妇产科诊断病理学[M].回允中主译.北京:北京大学出版社,2007:357-384.
[8] 张金库,张浙岩.子宫颈液基细胞学诊断图谱[M].北京:人民军医出版社,2006:15.
[9] Robby SJ,Anderson MC,Russell P.女性生殖道病理学[M].回允中主译.北京:北京大学医学出版社,2005:224.
[10] 李彦敏,周奕琳,郭雪西,等.粗针活检诊断子宫颈微偏腺癌4例及临床病理分析[J].临床与实验病理学杂志,2011,27(6):623.
[11] 胡应光,董世蓉,汪露祥.子宫颈微偏腺癌6例临床病理分析[J].临床与实验病理学杂志,2005,20(4):430-432.
[12] 闫鼎,吕晓娟,徐小仙,等.宫颈微偏腺癌10例临床诊治及病理学分析[J].浙江医学,2012,34(16):1377-1379.
[13] Korach J,Machtinger R,Perri T,et al.Villoglandular papillary adenocarcinoma of the uterine cervix:a diagnostic challenge[J].Acta Obstet Gynecol Scand,2009,88(3):355-358.
[14] Gonzalez-Bosquet E,Sunol M,Morante D,et al.Villoglandular papillary adenocarcinoma of the uterine cervix:a case report and literature review[J].Eur J Gynaecol Oncol,2009,30(2):211-213.
(本文编辑:丁敏娇)
The clinicopathological and diagnostic analystic in 49 cases cervical adenocarcinom
JIN Xinhong1, WENGKe2,WANG Shanshan3,HUANG Bifei4.
1.Department of Pathology,Dongyang Maternity and Child Care Ceners,Jinhua,322100; 2.Department of Obstetrics and Gynecology,Hengdian Hospital,Jinhua,322118; 3.Department of Cervical Diagnosis Center,Dongyang Maternity and Child Care Centers,Jinhua,322100; 4.Department of Pathology,Dongyang People’s Hospital,Jinhua,322100
Objective:To investigate the clinical and pathological features of cervical adenocarcinoma and analyze the relevant factors which leading to misdiagnosis and missed diagnosis,aimed at early diagnosis and affirm the histological type.Methods:Clinical and pathological data of 49 cases of cervical adenocarcinoma patients,comprehensive combing the treatment and diagnosis process of all cases were retrespefively analyzed.Results:The cervical adenocarcinoma percentage of cervical cancer was 20.47% and 10.11% in 2011~2013 and 2005~2007.The main clinical symptoms of cervical adenocarcinoma were vaginal bleeding,fluid flow and increased vaginal discharge.Liquid-based cytology false negative rate was 28.57% (18/49).High-risk HPV positive rate was 93.88% (46/49).The first biopsy-confirmed cases were only 21 cases (46.94%).The pathologygrossly type was mainly about nodular polypoid or endophyte,but that there were 11 cases (22.45%) was cervicitis or cervical smooth performance.The mucinous adenocarcinoma was the most to see of histology.Immunohistochemical CEA,P16 and P53 were positive.Conclusion:The meyority of clinicd syrptoms of the cervical adenocarcinama was non-specific.Utilization ofliquid-based cytology,high-risk HPV testing,colposcopy,cervical cone biopsy and immunohistochemical examination and other means to effectively master a variety of diagnostic genotyping points is the key to reducing misdiagnosis and miss diagnosis.Suggested that cervical conization as a diagnostic method for the micro-deviation adenocarcinoma,fluff tubular adenocarcinoma,cervical adenocarcinoma and early invasive adenocarcinoma.
uterine cervical neoplasms; pathology; diagnosis; misdiagnosis; typing
R361
B
10.3969/j.issn.2095-9400.2015.04.014
2014-02-19
金鑫红(1978-),男,浙江东阳人,副主任医师。
