再次剖宫产术选择原子宫瘢痕切口配合穴位注射的临床研究
2015-12-26刘瑛
再次剖宫产术选择原子宫瘢痕切口配合穴位注射的临床研究
刘瑛
(河北省秦皇岛市昌黎县妇幼保健院河北秦皇岛066600)
摘要目的:探究行再次剖宫产术的患者选择原子宫瘢痕切口配合穴位注射的临床效果。方法:选取患者100例作为研究对象,均为在我院2013年1月~2015年1月行再次剖宫产术,将患者以随机数字表法为分组依据进行分组,分为对照组和观察组,每组50例患者,对照组患者选择原子宫瘢痕切口,观察组选择原子宫瘢痕切口配合穴位注射,比较两组的临床研究。结果:观察组患者手术所需时间(52.9±7.15)min、术中出血量(174.65±1.32)ml、腹腔粘连2.00%均少于对照组患者手术所需时间(84.3±8.55)min、术中出血量(245.70±0.75)ml、腹腔粘连28.00%,两组比较具有显著性差异(P<0.05)。结论:行再次剖宫产术的患者选择原子宫瘢痕切口配合穴位注射的效果良好,减少了患者的术中出血量和粘连情况,值得推广应用。
关键词原子宫瘢痕切口;穴位注射;再次剖宫产术;临床研究
作者简介:作者介绍:刘瑛,女,本科,主治医师 汉族
【中图分类号】R714
目前,剖宫产手术是临床上产科常选择的分娩方式,很多孕产妇由于不能忍受自然分娩的疼痛,多选用剖宫产手术帮助生产,术后会给患者带来瘢痕,而现今有很多的家庭选择生两个孩子,则有可能需要一次以上的剖宫产,由于产妇之前已经行过一次剖宫产,已形成瘢痕[1]。为了探究行再次剖宫产术的患者选择原子宫瘢痕切口配合穴位注射的临床效果,特进行研究,现将研究结果报告如下。
1.资料与方法
1.1 临床资料
选取2013年1月~2015年1月在我院行再次剖宫产术的患者100例作为研究对象,患者的年龄最小为23岁,最大为32岁,平均年龄为(26.10±2.45)岁,孕周为37~41周,平均(38.60±1.10)周。将患者以随机数字表法为分组依据进行分组,分为对照组和观察组,其中对照组患者50例,平均年龄为(25.45±2.61)岁;观察组患者50例,平均年龄为(27.40±2.30)岁,两组患者比较无显著性差异(P>0.05)。
1.2 方法
对照组患者选择原子宫瘢痕切口,在瘢痕组织处沿横弧形切开子宫下段长约3cm,然后用两手向两侧撕开约10cm~12cm,分娩出胎儿、胎盘,进行清理和缝合。
观察组选择原子宫瘢痕切口配合用无菌注射水0.3ml穴位注射进行分娩镇痛,注射的穴位在气海俞(左右)、大肠俞(左右)、关元俞(左右),在瘢痕组织处沿横弧形切开子宫下段,具体做法如对照组。
1.3 疗效评定标准
对两组患者的手术时间,术中出血量和腹腔粘连情况进行比较。
1.4 统计学处理
2.结果
观察组患者手术所需时间(52.9±7.15)min、术中出血量(174.65±1.32)ml、腹腔粘连2.00%均少于对照组患者手术所需时间(84.3±8.55)min、术中出血量(245.70±0.75)ml、腹腔粘连28.00%,两组比较具有显著性差异(P<0.05),如下表1所示。
表1 两组患者观察指标情况比较( ±s)
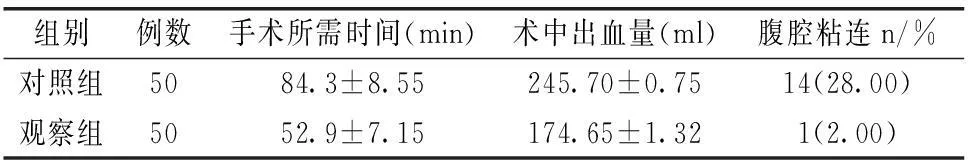
表1 两组患者观察指标情况比较( ±s)
组别例数手术所需时间(min)术中出血量(ml)腹腔粘连n/%对照组5084.3±8.55245.70±0.7514(28.00)观察组5052.9±7.15174.65±1.321(2.00)
3.讨论
剖宫产手术目前在临床产科中的应用较多,为越来越多的孕产妇解决了难产的问题,但是剖宫产手术导致患者瘢痕的形成,如果再次怀孕选择自然分娩则有可能出现子宫破裂的可能,给患者带来更大的痛苦,因此,在患者的再次剖宫产手术中,对切口位置的选择十分重要[2]。对再次剖宫产的患者的切口选择在原子宫瘢痕处同时配合穴位注射可给患者带来较小的伤害,减轻由于剖宫产给患者带来的巨大疼痛,同时缩短了手术的时间,为患者减轻痛苦[3]。本研究表明,观察组患者手术所需时间(52.9±7.15)min、术中出血量(174.65±1.32)ml、腹腔粘连2.00%均少于对照组患者手术所需时间(84.3±8.55)min、术中出血量(245.70±0.75)ml、腹腔粘连28.00%,两组比较具有显著性差异(P<0.05)。
综上所述,行再次剖宫产术的患者选择原子宫瘢痕切口配合穴位注射的效果良好,减少了患者的术中出血量和粘连情况,值得推广应用。
参考文献
[1]石立立,徐友娣.110例瘢痕子宫再次剖宫术相关问题分析[J].海南医学,2011,22(11):98-99.
[2]陈廉,张潇潇.瘢痕子宫妊娠分娩时机及分娩方式选择[J].中国实用妇科产科杂志,2010,26(8):594-596.
[3]李丽春,冯丽.108例瘢痕子宫再次剖宫术相关问题分析[J].西部医学,2012,24(5):876-878.
