发育支持护理在早产低出生体重儿中的应用研究
2015-12-22王勉苏卫东刘建珍林栩栩潘亮
王勉 苏卫东 刘建珍 林栩栩 潘亮
(浙江省温州市儿童医院新生儿科,浙江 温州325000)
新生儿发育支持护理(Developmental Supportive Care,DSC)是指为减少新生儿应激,促进疾病康复及生长发育而实施的干预策略,它要求医护人员能预先估计新生儿生长发育的应激压力,给予支持性的措施,缓解压力,促进发育。DSC被应用于对早产儿特别是低出生体重儿的照顾,其可改善患儿近期预后,如有助于喂养,促进生长,减少住院天数及机械通气时间,减少生理应激,促进亲子关系的建立等[1]。我们2011年9月—2014年6月对收住新生儿科的193例早产低出生体重儿实施并观察DSC对早产低出生体重儿体重和黄疸和达全量肠内喂养时间的变化,以及并发呼吸暂停、颅内出血、院内感染发生率情况和机械通气的例数和持续时间、留置胃管时间的影响,现报告如下。
1 资料与方法
1.1 一般资料 本组早产低出生体重儿193例,临床纳入标准:孕母无器质性疾病、出生5min Apgar评分7分以上、无严重合并症、无消化道畸形者。随机分为两组,对照组86例,平均胎龄(33±3.2周),平均出生体重(1 743±325)g,其中男47例,女39例,剖宫产33例,阴道产53例。观察组107例,平均胎龄(32±4.1)周,平均出生体质量(1 650±237)g,其中男63例,女44例,剖宫产49例,阴道产58例。两组患儿的胎龄、出生体重、性别、分娩方式、综合治疗等经统计学处理,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 实施常规护理方案,包括创造舒适的生存环境,保持低出生体重儿病室空气新鲜,室温维持在24~26℃,相对湿度为60%~80%,营造暗室环境,用遮阳布覆盖暖箱,调节暖箱温度至32~35℃,将低出生体重儿放入特殊形状棉被制成的新生儿鸟巢内;严格按照医嘱实施静脉营养和肠内喂养方案;严格落实消毒隔离制度,执行保护性隔离措施,并密切观察生命体征变化。
1.2.2 观察组 在常规护理的基础上增加以下措施:(1)改变NICU环境:根据患儿活动规律和睡眠周期,由责任护士制订24h的照顾计划,进行有规律的照顾,夜间适当调低室内光线强度。同时减少噪音,控制室内声音强度<45dB,不要把暖箱顶当成置物台或工作台,在室内播放轻柔的音乐,每天2次,10~15min/次;治疗前轻柔唤醒或触摸低出生体重儿。(2)保持舒适体位:将低出生体重儿放置于适当的体位,肢体屈曲,髋部置于中线位不外旋,肩部向前,头部于中线位,双手可以自由活动,双足紧贴鸟巢。(3)早期微量喂养与非营养性吸吮:两组均予留置胃管,采用早产儿配方奶喂养。观察组低出生体重儿根据孕周、出生体重不同,于生后6~24h开奶,给予微量喂养,从少量开始,每2~3h1次,根据低出生体重儿胃肠道耐受情况逐渐加奶。同时配合非营养性吸吮,即每次喂奶前10min非哺乳目的给予安抚奶嘴吸吮5~10min。(4)婴儿抚触疗法:孕周较大、耐受能力较强的低出生体重儿进行新生儿抚触,动作轻柔,重点对低出生体重儿的头面部、腹部、四肢进行抚触,每次10min,同时用轻柔、舒缓的音乐及关爱的语言与低出生体重儿进行情感交流。(5)减少侵袭性的操作:留置PICC导管,把各种操作检查引起的不必要的接触减少到最小。治疗前,轻柔唤醒或触摸患儿,使其有准备,操作时动作轻柔缓慢,并注意婴儿是否有不适征象;协调好实验室检查和辅助检查等各专业小组的活动,避免过度刺激;评估操作引起的疼痛,如已开始喂养的患儿在疼痛性操作前约2min予10%的蔗糖溶液0.1~0.5mL口服;操作前轻揉 、拍、抚摸肢体等。(6)鼓励低出生体重儿母亲参与护理:待低出生体重儿病情平稳后,允许母亲每天探视两次,每次1~2h,由责任护士对母亲进行母乳喂养指导,同时让低出生体重儿与母亲接触,由母亲怀抱低出生体重儿,使患儿听见母亲的心跳,感受母亲的气息,得到母亲的陪伴和爱抚。
1.3 观察指标 住院期间监测各项指标:(1)体重增长评价:使用seca电子婴儿秤(精确值0.1g)每日晨间6Am喂奶前监测记录体重。观察和记录体重最大下降比例(%)、恢复至出生体重的天数(d),恢复后体重增长速度(g/d)。(2)喂养评价:观察和记录全量肠内喂养时间和留置胃管时间(d)。(3)胆红素评价:监测出生后第3天、第7天的血清胆红素水平(μmol/L)。(4)呼吸暂停评价:使用飞利浦监护仪持续监测呼吸及经皮血氧饱和度,记录呼吸暂停例数。(5)颅内出血评价:出生后第3天、第7天和第3周进行头颅B超检查,记录颅内出血例数。
1.4 统计学方法 采用SPSS 13.0统计软件完成数据统计。计量资料以()表示,统计分析应用两样本均数的t检验和卡方检验,P<0.05为差异有统计学意义。
2 结果
各项观察指标比较 见表1~3。
表1 两组患儿体质量变化和达全量肠内喂养时间比较()

表1 两组患儿体质量变化和达全量肠内喂养时间比较()
组别 例数 最大体重下降比例/% 恢复至出生体重时间/d 恢复后体重增长/(g/d) 达全量肠内喂养时间/d 86 10.7±4.5 13.3±2.2 13.2±6.5 20.7±2.8观察组 107 8.4±3.2 12.6±2.7 18.9±9.5 16.8±4.2 t对照组3.996 8 2.208 -4.933 8 7.707 7 P<0.05 <0.05 <0.05 <0.05
表2 两组患儿黄疸、机械通气时间等指标比较()

表2 两组患儿黄疸、机械通气时间等指标比较()
组别 例数 出生第3天胆红素值/μmol/L 出生第7天胆红素值/μmol/L 机械通气持续时间/d 留置胃管时间/d 86 157.5±32.8 211.8±25.1 9.5±5.0 15.3±6.4观察组 107 139.3±19.4 202.2±16.2 7.7±3.1 13.3±4.7 t对照组18.269 14.582 2.501 2.715 P<0.01 <0.01 <0.05 <0.01
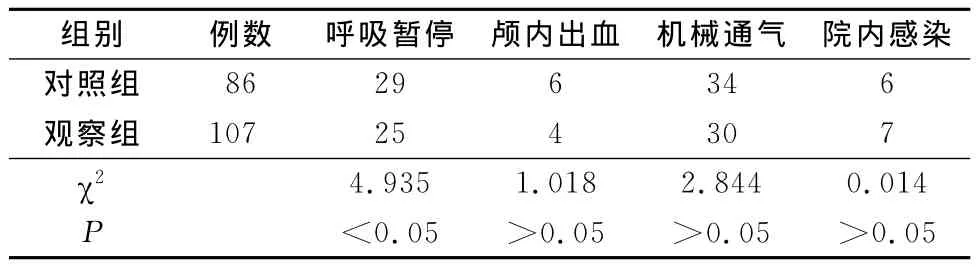
表3 两组患儿发生并发症比较 例
3 讨论
本研究根据患儿活动规律和睡眠周期制订24h的照顾计划,进行个体化的有规律的照顾,同时保持舒适体位,减少早产儿的搬动,并减少侵入性操作和给予疼痛护理,促进了体格发育,降低呼吸暂停等并发症的发生率。体质量增长情况是评价早产儿生长发育的重要指标,相当数量的早产儿,出生早期生长发育低于生长曲线的第10百分位,而成为宫外生长迟缓(EUGR)[2]。而早产儿体重下降比例和恢复出生体重的天数,对生长结果有明显影响,需要更长时间才能恢复出生体重的早产儿体重增长更慢。本研究结果显示,采用DSC的观察组患儿最大体重下降比例小于对照组,体重恢复后每天体重增长、恢复至出生体重时间均明显快于对照组。表明DSC可以促进早产儿的体重增长[1]。
早期微量喂养可刺激肠道正常菌群的建立,促进低出生体重儿胃肠功能成熟,联合非营养性吸吮(non-nutritivsucking,NNS)护理,从而促进胎便排出,减少肝肠循环,减轻黄疸。NNS可以提高吸吮、吞咽功能协调性,使早产儿尽快建立经口喂养,也可通过刺激口腔,兴奋迷走神经,从而使胰岛素、胃泌素和胃动素分泌增加,生长抑素分泌减少,缩短胃管喂养到经口喂养的时间,减少喂养不耐受等并发症的发生,改善早产儿营养状态,体重增长快[3]。本研究结果显示,观察组达全量胃肠内喂养时间、从胃管喂养到经口喂养的时间和生后第3天、第7天的胆红素水平明显低于对照组。说明DSC能减轻黄疸,改善喂养状况。
DSC在国内已被广泛应用,研究[4]显示:其有效性包括促进低出生体重儿胃肠道功能成熟,体质量增加,减少呼吸暂停,缩短住院时间等。本研究结果显示,DSC还可减轻黄疸和缩短机械通气持续时间。本研究发生呼吸暂停例数观察组与对照组比较,差异有显著的统计学意义(P<0.05),说明减少不良刺激,改善环境,可减少极低出生体重儿呼吸暂停发生,减少并发症的发生。但是观察组和对照组机械通气例数、颅内出血发生率、院内感染发生率比较差异无统计学意义(P>0.05),说明实施DSC对低出生体重儿来说是安全有效的。两组需要机械通气的例数无统计学意义(P>0.05),表明两组病人疾病严重程度相符,而机械通气持续时间比较差异有统计学意义(P<0.05),说明实施DSC可以促进疾病恢复,使机械通气时间缩短。
随着医疗技术的发展使低出生体重儿的存活率明显提高,采取人性化、个体化的发展性护理,可促进低出生体重儿身心发育和自我协调能力,改善患儿预后,提高患儿生存质量[5-6]。同时可以鼓励父母参与早产儿护理及亲子互动,对其提供心理支持,从而预先保障早产儿及其家人身心健康[7]。母亲同新生儿之间的亲密接触,有利于增进患儿的安全感,有利于患儿发育,提高患儿的免疫力和应激力,并能促进消化功能,减少婴儿的哭闹,降低患儿黄疽指数和高胆红素血症的发生,又增加了母亲护理早产儿的信心。
总之,发育支持护理可促进早产低出生体质量儿体质量增长,缩短肠外营养的时间,缩短其从胃管喂养到经口喂养的时间,减少机械通气持续时间,减轻黄疸,减少并发症,促进了早产低出生体重儿的生长发育,值得在临床应用和推广。
[1]邵肖梅.实用新生儿学[M].北京:人民卫生出版社,2011:166-169.
[2]单红梅,蔡威,孙建华,等.早产儿宫外生长发育迟缓及相关因素分析[J].中华儿科杂志,2007,45(3):183-188.
[3]王丽娟,蒋莉.非营养性吸吮并保持排便对早产儿喂养不耐受的影响[J].中外医学研究,2012,10(31):7-9.
[4]赵玉祥,韩良荣,季动林,等.发育支持护理对极低出生体重儿的影响[J].齐鲁护理杂志,2011,17(8):13-14.
[5]H Als,FH Duffy GB,Mc Anulty CB,et al.Is the New born Individualized Developmental Care and Assessment Program effective for preterm infanes with intrauter in growth restriction[J].Journal of perinatology,2011,31(2):130-136.
[6]Mc Anulty GB,Duffy FH,Butler SC,et al.Effects of the Newborn In dividualized Developmental Care and Assessment Program(NIDCAP)at age 8years:prelimary data[J].Clinical Pediatr,2010,49(3):258-270.
[7]Wielenga JM,Snit BJ,Merkus MP,et al.Development and growthin very preterminfants in relation to NIDCP in a Dutch NICU:two year of follow-up [J].Acta Paediatrica,2009,98(2):291-297.
