隐匿性乳腺癌的治疗选择及预后因素分析
2015-12-20杨雪王靖张业繁王翔宇方仪
杨雪 王靖 张业繁 王翔宇 方仪
·临床研究与应用·
隐匿性乳腺癌的治疗选择及预后因素分析
杨雪 王靖 张业繁 王翔宇 方仪
目的:探讨隐匿性乳腺癌的治疗方法和预后。方法:回顾性分析中国医学科学院肿瘤医院1968年1月至2014年6月收治的66例隐匿性乳腺癌患者的临床病理及治疗转归资料。结果:患者中位生存期为75.5(7.0~328.0)个月,仅行腋窝淋巴结清扫的保乳手术与改良根治术者的总生存和无病生存差异无统计学意义(P>0.05)。单因素分析提示腋窝淋巴结分期是唯一可能与无病生存(P=0.035)相关的因素。结论:隐匿性乳腺癌患者保乳术和乳房全切术对于预后无明显影响。腋窝淋巴结转移数目多可能提示预后不良。
隐匿性乳腺癌 手术 放疗 靶向治疗 预后
1907年Halsted[1]首次报道了3例腋窝淋巴结肿大、乳腺无肿块,其后1~2年出现同侧乳腺癌的患者,并命名为隐匿性乳腺癌。隐匿性乳腺癌以腋窝淋巴结肿大为主要症状,临床查体或影像学检查(如钼靶和彩超)无法找到乳腺病灶,病理提示转移性腺癌并考虑乳腺来源,目前尚无明确的诊断依据。研究认为,尽管30%~60%病例在乳腺中都难以找到原发病灶,大多数患者仍愿选择全乳切除术加腋窝淋巴结清扫[2]。多项回顾性研究证实,患者行保留乳房术后放疗与乳房全切术的预后差异无统计学意义[3-6]。2014年、2015年NCCN指南建议对T0N1M0患者行腋窝淋巴结清扫(ALND)加全乳切除或全乳放疗,Ⅱ~Ⅲ期患者建议手术联合化疗、内分泌治疗和靶向治疗。现回顾性分析66例本院隐匿性乳腺癌患者诊断和治疗经验。
1 材料与方法
1.1 材料
1.1.1 一般资料 检索中国医学科学院肿瘤医院自1968年1月至2014年6月收治的诊断为隐匿性乳腺癌、腋窝淋巴结转移性腺癌以及T0NXM0乳腺癌病例,从中选取82例符合隐匿性乳腺癌诊断的病例。因早年治疗条件限制或患者分期较晚,其中16例仅行腋窝淋巴结穿刺或局部切除,未行腋窝淋巴结清扫,故不纳入分析。
1.1.2 标准 纳入标准:1)腋窝淋巴结肿大为首发症状,病理证实为腋窝淋巴结转移性腺癌,镜下形态或免疫组织化学法提示为乳腺来源,和(或)术后病理找到乳腺原发恶性病灶;2)术前查体、乳腺钼靶及彩超均未发现明确的乳腺占位性病变。排除标准:1)排除腋尾部乳腺癌;2)排除既往同侧或对侧乳腺癌病史;3)经相关检查除外其他器官原发可能;4)就诊时无临床、影像学或病理证实的远处转移(M1)。
1.2 方法
1.2.1 治疗方式与分组 符合标准的66例患者中41例行改良根治术、23例仅行腋窝淋巴结清扫、2例行保乳+腋窝淋巴结清扫。根据手术方式分为:改良根治术组与保留乳房+腋窝淋巴结清扫组(包括仅行ALND和保乳+ALND)。
1.2.2 随访 包括门诊复查、电话和信件随访。随访至2014年12月。
1.3 统计学分析
采用SPSS19.0统计软件进行统计学分析。单因素生存分析采用Kaplan-Meier法,不同因素导致的差异采用Log-rank检验,采用Cox比例风险模型用于多因素分析。总生存定义为明确诊断至死亡或末次随访的时间。无病生存定义为明确诊断至疾病复发、转移、死亡或末次随访的时间。使用双侧假设检验,P<0.05为差异具有统计学意义。
2 结果
2.1 临床病理学特征、治疗与随访
66例患者中男性1例、女性65例,平均发病年龄为52.6(37~74)岁,7.6%(5/66)有乳腺癌家族史。肿物平均最大径为3.9(1~10)cm。20例患者术前行MRI检查,25.0%(5/20)患者发现可疑乳腺病灶,术后病理证实乳腺中病灶均为恶性。3例患者行MRI检查未发现可疑病灶,术后病理证实乳腺中存在癌灶,其中1例为大小<10 mm导管原位癌,1例为浸润性导管癌,1例为重度治疗后改变。16例患者行PET检查,1例发现乳腺病灶,MRI检查亦发现乳腺可疑病灶,术后病理证实为癌。
术后病理发现乳腺原发病灶患者共18例,其中浸润性导管癌12例、腺癌1例、髓样癌1例、导管内癌2例、治疗后改变2例。局限分布14例,散在分布4例。肿瘤组织学分级:2级8例,3级1例,其余9例不详。
2例患者行保乳+腋窝淋巴结清扫术,其中1例在腋窝淋巴结清扫8个月后,同侧乳房出现病灶,行保乳手术;另1例由于术前MRI发现可疑病灶,行保乳+腋窝淋巴结清扫术,术后病理证实为浸润性导管癌,2例患者手术切缘均为阴性。
免疫组织化学法检测ER、PR和HER-2阳性率分别为56.0%(28/50)、46.9%(23/49)和25.0%(11/ 44)。Ki-67指数平均为42.93%。97.0%(64/66)患者行化疗,65.2%(43/66)行放疗。HER-2阳性患者中,3例使用赫赛汀并生存至今。中位生存时间为75.5(7~328)个月。无病生存率74.24%,总生存率86.4%。5、10年生存率分别为92.4%、89.4%。复发与转移出现的中位时间为22(1~125)个月。66例患者中乳腺癌死亡7例占10.6%,其他疾病死亡2例占3.03%,其中心脏病、卵巢癌各1例(表1)。

表1 66例患者临床病理学特征、治疗与随访Table 1 Clinicopathological and follow-up data of 66 patients with oc⁃cult breast cancer
2.2 生存分析
采用Kaplan-Meier法进行生存分析,手术方式和淋巴结分期为影响因素。结果提示是否行乳房切除术患者的DFS、OS差异无统计学意义(图1);淋巴结分期为N1、N2、N3患者的OS差异无统计学意义,但DFS差异具有统计学意义(图2),淋巴结分期与DFS呈负相关。亚组分析淋巴结分期和放疗的关系,N2、N3患者绝大多数行放疗,将N1患者分为放疗组和未放疗组,生存分析比较显示两组患者OS(P=0.695)、DFS(P=0.723)差异无统计学意义。

图1 改良根治术与仅行腋窝淋巴结清扫组的OS、DFS比较Figure 1 Kaplan-Meier analysis of overall survival and disease-free sur⁃vival of patients who underwent axillary lymph node dissection(ALND)only and mastectomy with ALND
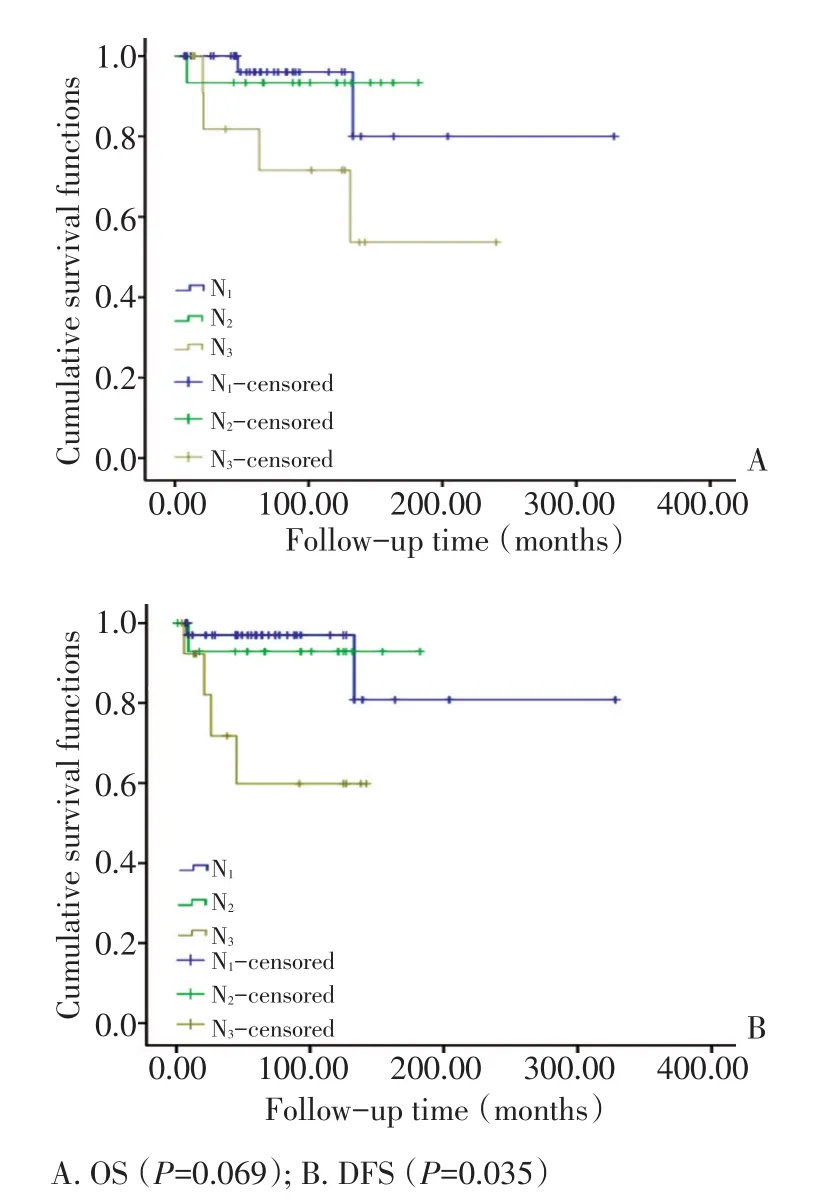
图2 淋巴结分期(N1,N2,N3)的OS、DFS比较Figure 2 Kaplan-Meier analysis of overall survival and disease-free sur⁃vival according to nodal status
单因素分析包括手术方式,淋巴结分期,ER、PR、HER-2、Ki-67受体状态,化疗、放疗、内分泌治疗因素。靶向治疗因患者数量少,未纳入分析。结果提示淋巴结分期是唯一可能与OS(P=0.069)、DFS(P=0.035)相关的因素。单因素分析中仅淋巴结分期的差异具有统计学意义(P<0.1),因而未行多因素分析。
3 讨论
隐匿性乳腺癌因发病率极低,仅占同时期可切除的乳腺癌发病率0.3%~1.0%,相关研究大都是基于小样本病例的单中心回顾性研究。由于诊断、治疗、随访方法的差异,以及患者临床一般资料、查体和检查结果的缺失,大大增加了多中心研究的难度[4-5]。本研究采用严格的纳入标准,并筛除依从性差或因当时治疗水平限制等原因导致治疗不规范的患者,尽可能减少偏倚。隐匿性乳腺癌的诊断尚无明确标准,以可疑腋窝肿物为首发症状的患者,首先要除外乳腺腋尾部的肿物[6]。腋窝淋巴结肿大的良性病变可见于慢性炎症等,原发恶性病变以淋巴瘤最为常见。腋窝淋巴结转移性腺癌的原发病灶除可来源于乳腺外,还发生于甲状腺癌、肺癌、胃癌、胰腺癌、结直肠癌、卵巢癌、恶性黑色素瘤等,而腋窝、锁骨上、纵隔等部位淋巴结转移性腺癌都可能提示乳腺来源。建议首先充分取材(粗针穿刺、局部切除或切除活检),为病理诊断提供完整的依据。女性患者中确诊转移性腺癌约90%可能是隐匿性乳腺癌[5]。2014年、2015年NCCN指南推荐,在诊断腋窝淋巴结转移性腺癌,或无法排除上皮性肿瘤时,必要时结合病史和查体及影像学检查(颈胸部CT等)寻找原发病灶。
免疫组织化学检查ER、PR、HER-2有助于诊断。ER、PR阳性高度提示乳腺来源[2],其他肿瘤如黑色素瘤、肾细胞癌、结直肠癌也可能出现ER阳性。Kaufmann等[7]研究发现,相对于其他癌,ER在乳腺癌中表达的敏感性和特异性分别为0.63和0.95。ER阴性亦无法排除乳腺来源。对隐匿性乳腺癌患者推荐行增强MRI检查:1)MRI可辅助诊断乳腺有无可疑原发病灶,由于其敏感性较高,对彩超和钼靶难以确诊病变、乳腺组织致密的患者价值较大,对拟诊隐匿性乳腺癌的患者,增强MRI检查辅助诊断原发病灶的阳性率为35%~85%;2)MRI在确定病变范围,以及评估胸壁受累情况具有优势。因此,MRI可用于评价患者能否从乳房全切中获益,或乳腺有可疑病灶的患者是否适合保乳[4,8-9]。本研究中约30%患者进行了增强MRI检查,术后病理均确诊乳腺病灶为癌。3例患者行MRI检查未发现可疑病灶,术后病理证实乳腺中存在癌病灶。
隐匿性乳腺癌的治疗尚存在争议。10多年前研究认为,尽管30%~60%病例在乳腺中均难以找到原发病灶,但大多数患者仍愿选择全乳切除加腋窝淋巴结清扫[2]。近期多项回顾性研究发现,保留乳房加术后放疗与乳房全切术患者的预后差异无统计学意义[3-6,10-12]。NCCN指南(2014年)推荐,治疗的关键在于乳房术前MRI诊断有无病灶。对于术前MRI发现乳腺有可疑病灶的隐匿性乳腺癌患者,行彩超或MRI引导下的乳腺活检,病理证实乳腺有癌性病灶的患者根据乳腺癌的临床分期和高危因素进行治疗。MRI阴性则建议依据淋巴结转移情况选择治疗。建议T0N1M0患者行腋窝淋巴结清扫加全乳切除或全乳放疗(可选择腋窝淋巴结放疗),全身治疗(包括化疗、内分泌治疗、靶向治疗)依据非隐匿性Ⅱ、Ⅲ期乳腺癌治疗指南实施。对T0N2~3M0患者考虑新辅助化疗、内分泌治疗和靶向治疗,因N2~3属于局部晚期病变,建议再行腋窝淋巴结清扫加全乳切除。本研究结果提示患者OS、DFS与是否行乳房切除差异无明显统计学意义,进一步证明了亚裔患者保留乳房的安全性。淋巴结分期和放疗关系提示,N1患者行放疗和未放疗的OS、DFS无明显统计学差异,N1患者放疗是否只对病理证实乳腺有病灶、且未行乳房全切的患者获益,尚待进一步研究证实。针对预后因素,本研究的结果提示淋巴结分期是唯一可能与OS(P= 0.069)、DFS(P=0.035,)相关的因素,与一些研究结果一致[2,4-5,13]。也有文献报道,在三阴性乳腺癌中ER表达水平[3-4]为预后相关因素。有报道提示,隐匿性乳腺癌的预后优于原发病灶明确的相同淋巴结分期的乳腺癌[2],另有报道认为两者预后相近[13]或前者预后更差[14]。
目前隐匿性乳腺癌缺乏保留乳房术后如何进行合理随访、靶向治疗和放疗的数据,诊断和治疗有赖于今后更大样本、多中心、前瞻性研究进一步证实。MRI技术有望进一步提高保留乳房患者的比例,在不降低生存期的前提下提高患者的生存质量。
[1] Halsted WS.The results of radical operations for the cure of carci⁃noma of the breast[J].Ann Surg,1907,46:1-19.
[2] Merson M,Andreola S,Galimberti V,et al.Breast carcinoma pre⁃senting as axillary metastases without evidence of a primary tu⁃mor[J].Cancer,1992,70(2):504-508.
[3]He M,Tang LC,Yu KD,et al.Treatment outcomes and unfavor⁃ able prognostic factors in patients with occult breast cancer[J].Eur J Surg Oncol,2012,38(11):1022-1028.
[4]Walker GV,Smith GL,Perkins GH,et al.Population-based anal⁃ysis of occult primary breast cancer with axillary lymph node me⁃tastasis[J].Cancer,2010,116(17):4000-4006.
[5] Sohn G,Son BH,Lee SJ,et al.Treatment and survival of patients with occult breast cancer with axillary lymph node metastasis:a nationwide retrospective study[J].J Surg Oncol,2014,110(3): 270-274.
[6] Varadarajan R,Edge SB,Yu J,et al.Prognosis of occult breast carcinoma presenting as isolated axillary nodal metastasis[J].On⁃cology,2006,71(5-6):456-459.
[7] Kaufmann O,Deidesheimer T,Muehlenberg M,et al.Immuno⁃histochemical differentiation of metastatic breast carcinomas from metastatic adenocarcinomas of other common primary sites[J]. Histopathology,1996,29(3):233-240.
[8]Stomper PC,Waddell BE,Edge SB,et al.Breast MRI in the eval⁃uation of patients with occult primary breast carcinoma[J].Breast J,1999,5(4):230-234.
[9]Matsuoka K,Ohsumi S,Takashima S,et al.Occult breast carcino⁃ma presenting with axillary lymph node metastases:follow-up of eleven patients[J].Breast Cancer,2003,10(4):330-334.
[10]Wang J,Zhang YF,Wang X,et al.Treatment outcomes of occult breast carcinoma and prognostic analyses[J].Chin Med J(Engl), 2013,126(16):3026-3029.
[11]Rueth NM,Black DM,Limmer AR,et al.Breast conservation in the setting of contemporary multimodality treatment provides ex⁃cellent outcomes for patients with occult primary breast cancer[J]. Ann Surg Oncol,2015,22(1):90-95.
[12]Patel J,Nemoto T,Rosner D,et al.Axillary lymph node metasta⁃sis from an occult breast cancer[J].Cancer,1981,47(12):2923-2927.
[13]Woo SM,Son BH,Lee JW,et al.Survival outcomes of different treatment methods for the ipsilateral breast of occult breast cancer patients with axillary lymph node metastasis:a single center expe⁃rience[J].J Breast Cancer,2013,16(4):410-416.
[14]Blanchard DK,Farley DR.Retrospective study of women present⁃ing with axillary metastases from occult breast carcinoma[J]. World J Surg,2004,28(6):535-539.
(2015-02-27收稿)
(2015-05-15修回)
Analyses of treatment outcomes and prognostic factors for occult breast cancer
Xue YANG,Jing WANG,Yefan ZHANG,Xiangyu WANG,Yi FANG
Department of Breast Oncology,Cancer Hospital of ChineseAcademy of Medical Sciences,Beijing 100021,China
Yi FANG;E-mail:fangyi0501@vip.sina.com
Objective:Occult breast cancer(OBC)accounts for 0.3%-1.0%of all breast cancers.Because of the rarity of this disease,its treatment and prognosis remain unclear.Our study evaluated the treatment outcomes and prognostic factors associated with OBC.Methods:A total of 82 patients diagnosed with OBC based on available criteria were treated at the Cancer Hospital of Chinese Academy of Medical Sciences,Beijing,China,between January 1968 and June 2014.Except for 16 patients who were treated by needle biopsy or excisional biopsy only and were subsequently excluded,all of the cases reported were included in the study.Of the remaining 66 patients,one was male.Patient data,tumor characteristics,and treatment and outcome variables were evaluated.Overall survival (OS)and disease-free survival(DFS)were analyzed.A unicentric retrospective review of 66 patients with OBC was performed.Results:The median follow-up was 75.5 months(7.0-328.0).No significant differences in OS and DFS were observed between patients who underwent mastectomy plus axillary lymph node dissection(Mast+ALND)and those who underwent breast conservation surgery (P>0.05).Univariate analysis revealed that nodal status is a significant prognosis factor of DFS(P=0.031).Conclusion:No significant difference in treatment outcomes between mastectomy+ALND and breast conservation surgery was observed.Nodal status may be an independent predictor of poor outcomes in OBC patients.
occult breast carcinoma,surgery,radiotherapy,target therapy,prognosis

10.3969/j.issn.1000-8179.20150234
中国医学科院肿瘤医院乳腺外科(北京市100021)
方仪 fangyi0501@vip.sina.com
杨雪 专业方向为乳腺肿瘤的临床诊治和基础研究。
E-mail:dryangxue@sina.com
