2014年上海地区2 546株临床分离菌耐药性监测
2015-12-16孙康德虞中敏顾文莉上海交通大学医学院附属第九人民医院检验科上海200011通讯作者mailguwl72gmailcom
唐 毅,孙康德,乐 旋,方 敏,虞中敏,顾文莉(上海交通大学医学院附属第九人民医院检验科,上海200011;通讯作者,E-mail:guwl72@gmail.com)
近年来,随着临床上广谱抗菌药物的广泛应用及介入性操作的普及,出现了多重耐药菌株,它们对多种抗菌药物普遍耐药[1],且细菌的耐药性有逐年上升趋势。因此加强细菌耐药性的监测,选择有效抗菌药物并合理使用抗生素,同时防止多重耐药菌在环境中的播散流行具有重要意义。为监控临床分离菌的耐药性,本研究对上海交通大学医学院附属第九人民医院2014-01~2014-12临床分离的细菌耐药性进行检测及分析。
1 材料和方法
1.1 研究对象
菌株来源:收集上海交通大学医学院附属第九人民医院2014-01~2014-12临床分离的细菌。标本种类包括痰液、分泌物、尿液、血液、咽拭子等。所有菌株均经法国生物梅里埃公司VITEK-2 Compact细菌鉴定仪鉴定。
质控菌株:大肠埃希菌(ATCC 25922)、大肠埃希菌产酶株(ATCC 35218)、铜绿假单胞菌(ATCC 27853)、金黄色葡萄球菌(ATCC 29213)、粪肠球菌(ATCC 29212),来源于上海市临床检验中心。
1.2 方法
按美国临床实验室标准化协会(Clinical and Laboratory Standards Institute,CLSI)(2013 版)标准用纸片扩散法(K-B)进行药敏试验,以及琼脂稀释法检测和判读菌株对抗菌药物的最低抑菌浓度(minimal inhibitory concentration,MIC)值。
1.3 统计学方法
采用世界卫生组织提供的微生物统计软件WHONET5.6进行统计分析。纸片法药敏结果输入抑菌圈直径,仪器法输入MIC结果,采用WHONET软件功能统计分析受试菌的耐药率。
2 结果
2.1 细菌分离株种类排序
2014-01~2014-12共收集临床分离菌2 546株,其中革兰阳性菌535株,占21.0%,革兰阴性菌2 011株,占79.0%。以肺炎克雷伯菌和产酸克雷伯菌合并计算检出最高,其次为大肠埃希菌、铜绿假单胞菌、鲍曼不动杆菌、金黄色葡萄球菌(见表1)。
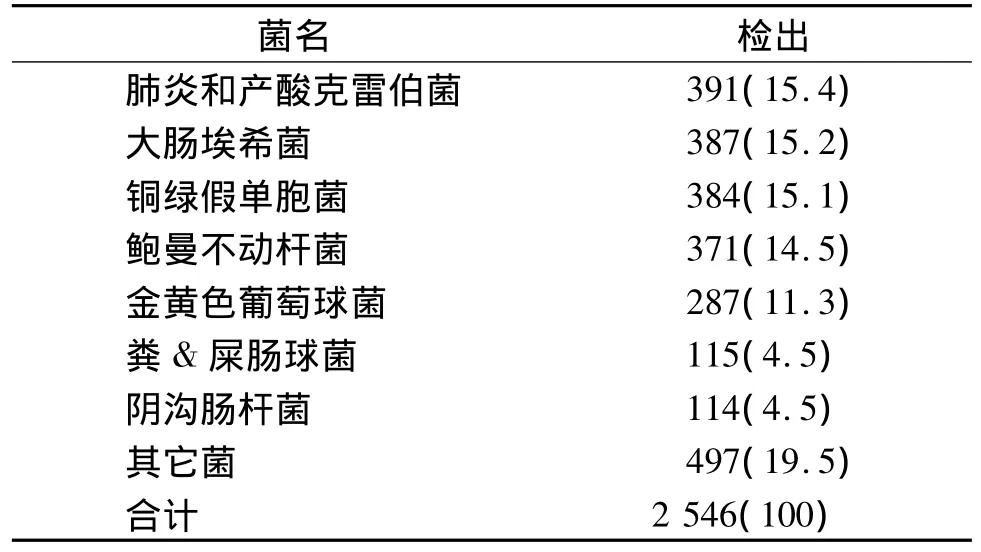
表1 临床分离株的分布 株(%)Table 1 Distribution of clinical isolated strains strains(%)
2.2 革兰阳性菌对抗菌药物的耐药率
287株金黄色葡萄球菌(金葡菌)和71株凝固酶阴性葡萄球菌(CNS)中甲氧西林耐药株的平均检出率分别为48.1%和76.1%。甲氧西林耐药株(MRSA和MRCNS)对β内酰胺类抗生素和其他测试药物的耐药率均显著高于甲氧西林敏感株(MSSA和MSCNS)。MRSA对利福平和复方新诺明耐药率<15%,对大部分受试药物表达了较高的耐药水平;而MSSA的耐药率除青霉素 G(87.9%),红霉素(42.3%)外,其余受试药物均<20%。值得注意的是MRCNS对复方新诺明的耐药率(52.7%)远高于MRSA(14.5%)。葡萄球菌属中均未发现对万古霉素、替加环素和利奈唑胺耐药株。肠球菌属中粪肠球菌和屎肠球菌共115株,对高浓度庆大霉素和左氧氟沙星耐药率分别达到51.8%和49.6%。未发现有万古霉素和替加环素耐药株(见表2,3)。肺炎链球菌全年共检测出7株,因数量较少,故未做进一步的耐药性分析。

表2 葡萄球菌对抗菌药物的耐药率 (%)Table 2 Resistance rates of Staphylococcus to antimicrobial agents(%)

表3 粪和屎肠球菌对抗菌药物的耐药率 (%)Table 3 Resistance rates of E.faecalis and E.faecium to antimicrobial agents(%)
2.3 革兰阴性菌对抗菌药物的耐药率
大肠埃希菌387株,肺炎克雷伯菌和产酸克雷伯菌 391株,产 ESBLs株分别平均为 67.7%和27.6%。产ESBLs的大肠埃希菌比例高于肺炎和产酸克雷伯菌。肠杆菌科细菌中产ESBLs株对测试药物的耐药率均高于非产ESBLs株。肠杆菌科细菌对碳青霉烯类抗生素仍高度敏感,大肠埃希菌、克雷伯菌属(肺炎克雷伯菌和产酸克雷伯菌)对亚胺培南的耐药率分别为0.8%和4.9%。全年共检测23株耐碳青霉烯类抗生素的肠杆菌科细菌(CRE),其中19株肺炎克雷伯菌,3株大肠埃希菌和1株阴沟肠杆菌。CRE检出数比2013年的16株有所增加。384株铜绿假单胞菌和371株鲍曼不动杆菌对碳青霉烯类抗生素(亚胺培南)的耐药率分别是13.0%和65.5%;对哌拉西林/他唑巴坦(特治星)的耐药率是8.1%和59.1%;对头孢哌酮/舒巴坦(舒普深)的耐药率是7.8%和33.7%。鲍曼不动杆菌除对舒普深和阿米卡星耐药率<35%外,对其他受试药物达47.4%-100%。全耐药的鲍曼不动杆菌共检出20株,占5.4%(见表4,5)。
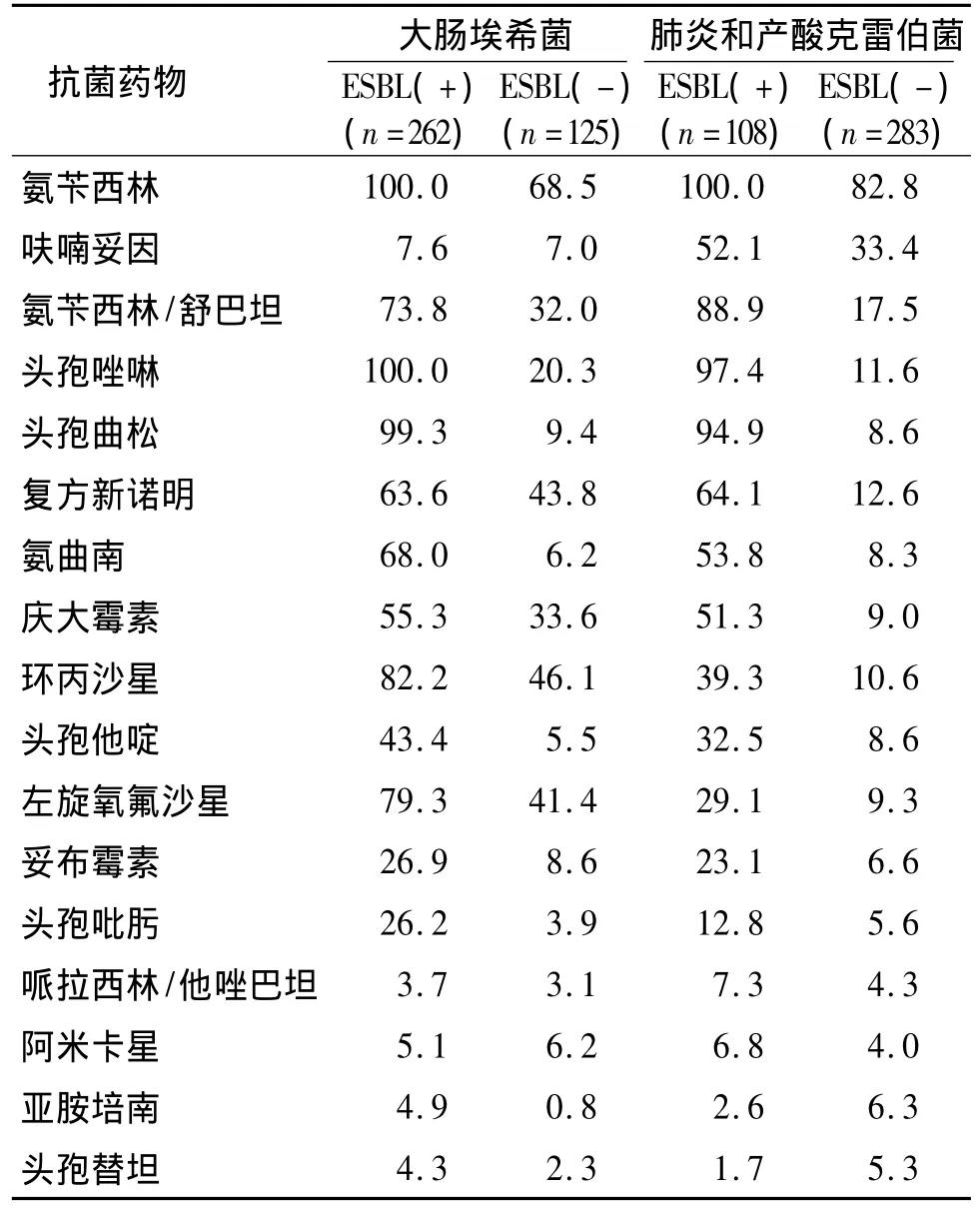
表4 产和非产ESBL的大肠埃希菌和克雷伯菌属对抗菌药物的耐药率 (%)Table 4 Resistance rates of ESBLs-producing and non-ESBLs-producing strains in E.coli and Klebsiella to antimicrobial agents (%)
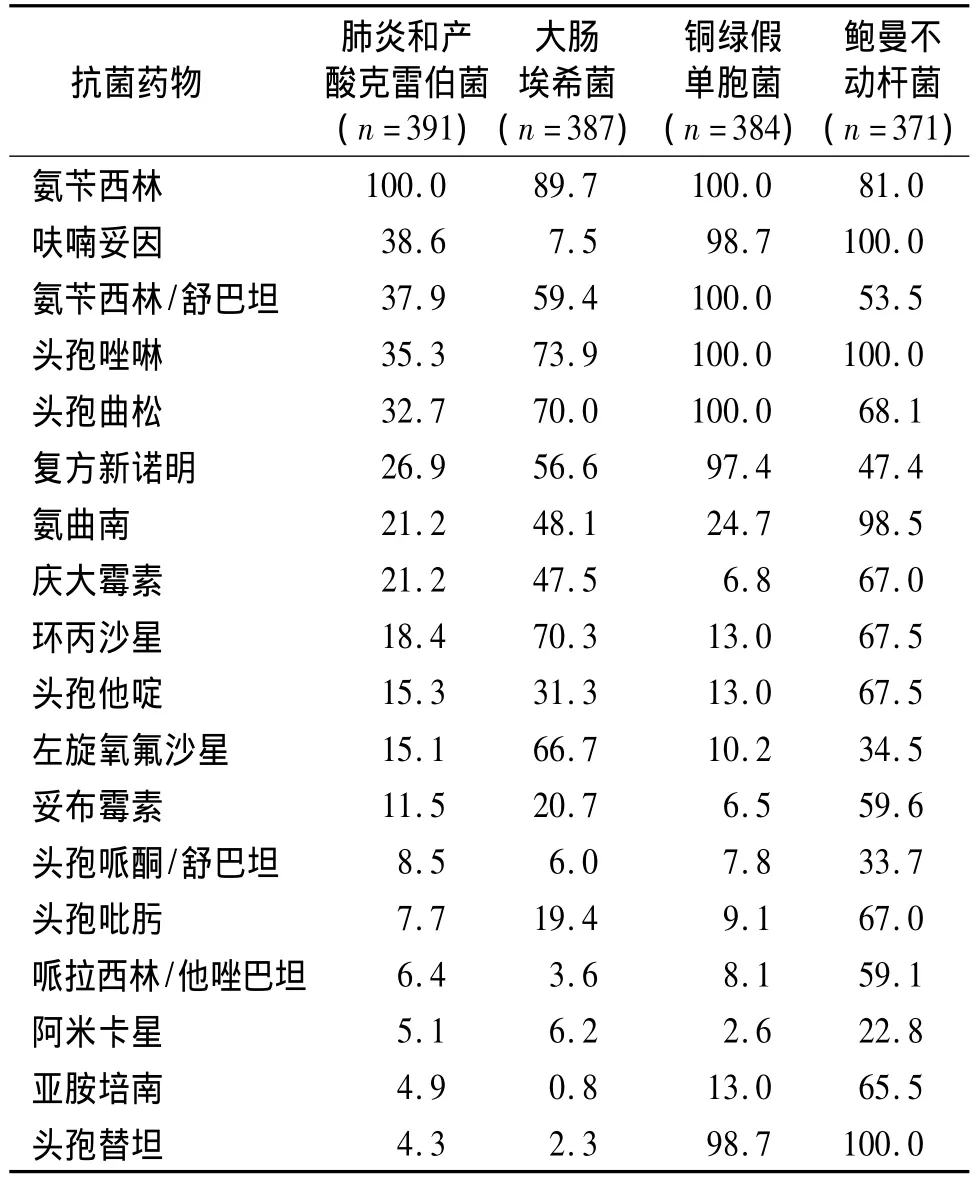
表5 革兰阴性杆菌对抗菌药物的耐药率 (%)Table 5 Resistance rates of gram negative bacilli to antimicrobial agents(%)
3 讨论
近年来多重耐药肠杆科细菌,尤其是耐碳青霉烯类肠杆菌科细菌(CRE)呈现逐年增多趋势,其流行播散对临床构成严重威胁。2013年CRE的检出率为1.17%(16/1 367),而 2014 年为 2.03%(23/1 133),增加了近70%。CRE的主要耐药机制为:①细菌产生碳青霉烯酶,包括Ambler β内酰胺酶分类中 A组酶(如 KPC、IMI);B组金属酶(如 IMP、NDM);D组酶(如OXA-23)。②高产AmpCβ内酰胺酶联合外膜孔蛋白缺失或低表达。③产ESBLs联合外膜孔蛋白缺失或低表达。此外,CRE菌株常同时携带多重其他耐药基因,成为多重耐药或对现有抗菌药物全部耐药的革兰阴性杆菌泛耐药株(PDR),导致有效治疗药物少,发病率和病死率高[2-4]。国内曾报道 77株 CRE经 PCR检测,84.4%(65/77)的菌株含碳青霉烯酶基因,78.3%(58/77)的菌株含 KPC-2基因,84.4%(65/77)的菌株含CTX-M酶基因;75.3%(58/77)的菌株至少1种膜孔蛋白(OmpK35、OmpK36或 OmpK37)缺失[5]。此外,部分碳青霉烯酶仅导致该类抗生素低度或中度耐药,存在漏检的可能性,应引起重视。
随着抗菌药物的大量应用,由抗菌药物选择性压力带来的鲍曼不动杆菌耐药株逐年增加,且多为多重耐药菌和泛耐药菌[6,7]。2014年鲍曼不动杆菌对亚胺培南的耐药率达到65.5%,全耐药的也检出20株。研究显示,2008-2012年鲍曼不动杆菌对碳青霉烯类抗菌药物的耐药率上升最明显,该菌对亚胺培南的耐药率从57.5%上升至71.2%[8]。因此对碳青霉烯类抗菌药物的使用要加以规范,防止耐药率的继续上升。鲍曼不动杆菌对多种抗菌药物天然耐药,且对大部分抗菌药物的耐药率普遍较高,甚至全耐药,以致可用的抗菌药物非常有限,使选择合适的治疗方案尤为困难。大多数研究认为,联合用药适于治疗鲍曼不动杆菌引起的严重感染[9]。
细菌耐药性不断上升,尤其是多重耐药和广泛耐药菌株,对病原菌应严密监控并进行流行病调查,更合理有效地使用抗菌药物,以遏制该类细菌的传播。
[1]李继霞,公衍文.多重耐药菌医院感染状况分析[J].检验医学,2013,28(9):784-788.
[2]Nordmann P,Naas T,Poirel L.Global spread of carbapenemase-producing enterobacteriaceae[J].Emerg Infect Dis,2011,17(10):1791-1797.
[3]Nordmann P,Dortet L,Poirel L.Carbapenem resistance in enterobacteriaceae:here is the storm[J].Trends Mol Med,2012,18(5):263-271.
[4]Logan LK.Carbapenem-resistant enterobacteriaceae:an emerging problemin children[J].Clin Infect Dis,2012,55(6):852-859.
[5]Hu F,Chen S,Xu X,et al.Emergence of carbapenem-resistant clinical enterobacteriaceae isolates from a teaching hospital in shanghai,China[J].J Med Microbiol,2012,61(Pt1):132-136.
[6]王玉月,史伟峰,周军.广泛耐药鲍曼不动杆菌氨基糖苷类药物获得性耐药基因研究[J].检验医学,2013,28(11):1008-1011.
[7]赵付菊,刘华勇,周丽芳,等.泛耐药鲍曼不动杆菌耐药性和同源性分析[J].检验医学,2013,28(3):194-198.
[8]徐一鸣,王蓓,蒋晓飞.2008至2012年鲍曼不动杆菌临床感染分布及耐药特征分析[J].检验医学,2014,29(3):245-248.
[9]Lee K,Yong D,Jeong SH,et al.Multidrug-resistant Acinetobacter spp:increasingly problematic nosocomial pathogens[J].Yonsei Med J,2011,52(6):879-891.
