超声乳化联合房角分离术治疗急性闭角型青光眼的研究
2015-12-13崔冰洁陶黎明
马 凯,王 玮,崔冰洁,陶黎明
(安徽医科大学第二附属医院眼科,安徽合肥 230601)
青光眼和白内障是我国常见的致盲性眼病,由于解剖和病理生理等方面的原因,二者经常相伴随发生,而我国当前逐步进入老龄化社会,二者同时发生的患者越来越多。目前主流的手术方式主要有3种[1]:先行小梁切除的滤过手术再择期行白内障摘除手术、先行单纯白内障摘除手术再择期行小梁切除手术、青光眼—白内障联合手术。其中青光眼—白内障联合手术包括小梁切除联合超声乳化白内障吸除手术或房角分离联合超声乳化白内障吸除手术。近年来,我们对急性原发性闭角型青光眼(Acute primary angle—closure glaucoma,APACG)的患者实施晶状体超声乳化联合人工晶体植入并房角分离术(Phacoemulsification,intraocular lens implantation and goniosynechialysis,Phaco+IOL+GSL)以及小梁切除术(Trabeculectomy,Trab)进行治疗,随访观察,对比分析临床效果,现总结如下。
1 资料和方法
1.1 病例资料 我科自2013年6月至2014年1月,收治的APACG患者43例(61眼),男性14例(24眼),女性29例(37 眼),年龄45~84 岁,平均(61.72±9.23)岁,患者入院予以降眼压药物治疗后眼压控制在40 mmHg以下,术前房角检查提示房角关闭>180°。排除标准:既往曾行其他内眼手术影响正常眼球结构或同时存在角膜病变无法进行检查者。实施Phaco+IOL+GSL者为A组,共26例(38只眼);实施Trab者为B组,共17例(23只眼)。两组患者的性别、年龄、病史等一般资料差异无统计学意义(P>0.05),具有可比性。术后随访6~12个月。
1.2 手术方法 所有患者的手术均由同一名经验丰富、技术娴熟的医师完成,所有患者术前均签署手术知情同意书。
1.2.1 Phaco+IOL+GSL 术前30 min复方托吡卡胺滴眼液散瞳,术中常规消毒铺巾,开睑器开睑,爱尔凯因滴眼液滴术眼3次行表面麻醉,做上方透明角膜切口,穿刺刀于1点钟位行辅助切口,注入黏弹剂,撕囊镊环形撕囊,水分离、水分层后超声乳化晶体核,I/A灌注抽吸皮质,前房及囊袋内注入黏弹剂,植入折叠人工晶状体于囊袋内。前房内一边注入黏弹剂一边用黏弹剂注吸针头轻压虹膜根部,钝性分离前房角270°,使用房角镜检查房角开放程度满意后,冲洗前房吸除黏弹剂,水密切口,结膜囊内涂妥布霉素地塞米松眼膏,清洁包扎术眼,术毕。
1.2.2 小梁切除术(Trab) 应用2%利多卡因做球后及球周麻醉,麻醉后从上直肌牵引缝线,做以穹隆为基底的结膜瓣,将暴露的巩膜烧灼止血,以角膜缘为基底做5 mm×4 mm,1/2巩膜厚度的梯形巩膜瓣,前分离至清亮角膜区内1 mm,切除巩膜瓣下1.5 mm×2 mm的小梁组织,并做相应部位的虹膜周边切除,整复巩膜瓣,将瓣下血凝块及虹膜色素冲洗干净,10-0尼龙线间断缝合巩膜瓣顶端两针,并缝合球结膜切口,结膜囊内涂妥布霉素地塞米松眼膏,清洁包扎术眼,术毕。
1.3 术后处理 所有患者于手术后第1天局部滴用妥布霉素地塞米松及普拉洛芬滴眼液,每天4次,以及托吡卡胺滴眼液活动瞳孔,每天2次,连续使用1~2周后逐步减量停药。
1.4 术前术后观察指标 观察并记录患者手术前后的视力、眼压(应用非接触式眼压计进行测量)、前房深度(anterior chamber depth,ACD)(应用德国蔡司IOL master进行测量)以及房角开合情况(应用房角镜检查),观测术前及术后3d、2周和1、3、6个月、1年的变化情况。所有检查项目术前、术后均由同一名有经验的医师完成。
1.5 统计学处理 使用SPSS11.0统计软件包进行分析处理数据。计量资料的组间比较为成组t检验,组内前后比较则采用配对t检验;计数资料采用卡方检验。P<0.05为差异有统计学意义。
2 结果
2.1 视力 术前与术后最佳矫正视力情况见表1,A组有36只眼(94.7%)视力均有显著提高,2只眼视力无提高者经检查存在严重的青光眼性视神经病变。B组15只眼(65.2%)较入院时有提高。两组相比较,A组视力改善更明显,差异具有统计学意义(P<0.05)。
2.2 眼压 入院后A组和B组均接受全身及局部降眼压药物治疗,用药后平均眼压无明显差异(P>0.05),分别平均为(24.2 ±4.2)、(23.0 ±5.0)mmHg,术后6 个月复查眼压情况,结果见表2,经比较可发现,两组数值均明显低于术前,差异均有统计学意义(P<0.001),同时,B组相对于A组眼压下降水平更加显著,差异均有统计学意义(P<0.001)。
2.3 房角情况 患者入院高眼压状态下房角镜均无法检查,药物降眼压后检查A组患者房角黏连关闭小于180°者16只眼,房角黏连关闭范围180°~270°者12只眼,房角黏连关闭范围大于270°者10只眼,而B组房角黏连关闭小于180°者7只眼,房角黏连关闭范围180°~270°者10只眼,房角黏连关闭范围大于270°者6只眼,术后1个月复查房角,A组的38只眼中有36只眼(94.8%)房角完全开放,2只眼的房角仍存在90°~180°的狭窄,随访中未见房角再次发生黏连关闭的情况。而B组患者在术后1~6个月的随访中房角检查情况与术前无明显差异(P>0.05)。结果见表3。
表1 视力情况比较(±s)
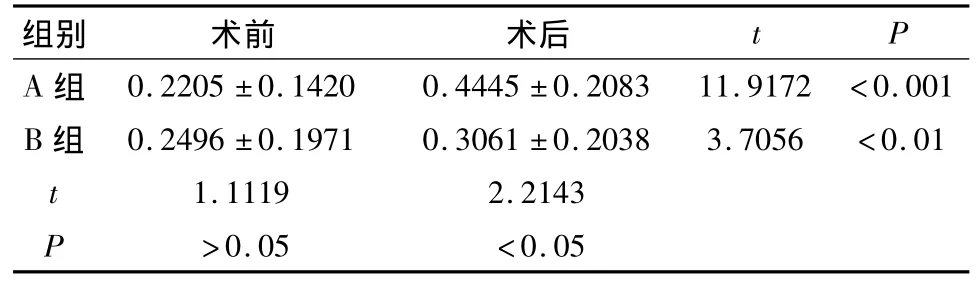
表1 视力情况比较(±s)
组别 术前 术后t P A组0.2205 ±0.1420 0.4445 ±0.2083 11.9172 <0.001 B 组 0.2496 ±0.1971 0.3061 ±0.2038 3.7056 <0.01 t 1.1119 2.2143 P >0.05 <0.05
表2 眼压情况比较(±s,mmHg)

表2 眼压情况比较(±s,mmHg)
组别 术前 术后6个月t P A组24.2 ±4.2 17.1 ±1.6 9.3328 <0.001 B 组 23.0 ±5.0 14.2 ±1.3 8.3187 <0.001 t 1.8564 6.1616 P >0.05 <0.001

表3 术后房角开放比较/眼
2.4 术中术后并发症 A组术中未出现晶状体后囊膜破裂情况,未出现前房出血以及虹膜离段情况,术后有19只眼出现不同程度的角膜水肿,予以局部滴用妥布霉素地塞米松及普拉洛芬滴眼液,每天4次,观察2~7 d均可完全恢复角膜透明。术后第1天38只眼均形成前房,未出现浅前房、脉络膜脱离等情况。3只眼术后存在不同程度的瞳孔黏连以及前房纤维素样渗出物,予以阿托品眼用凝胶联合复方托吡卡胺滴眼液每日6次加强扩瞳,及妥布霉素地塞米松滴眼液,普拉洛芬滴眼液每日4次滴眼,1周以内均前房炎症均明显消退。1年随访期间未见明显改变,未见瞳孔膜闭,人工晶体夹持等情况出现。另有2只眼随访中出现了眼压升高,应用1种降眼压药物可将眼压控制在正常范围。B组未出现前房出血,恶性青光眼,脉络膜脱离,视网膜脱离等,其中9只眼术后出现明显浅前房,予以加压包扎,散瞳等对症处理后均可形成前房,随访期间无特殊变化。2只眼存在不同程度的瞳孔黏连以及前房纤维素样渗出物,处理方法同A组,均可消退。1只眼随访中出现眼压失控,住院再行滤过性手术。另有4例眼由于晶体浑浊加重影响视力而再行超乳手术。具体对比见表4。

表4 术后1周主要并发症情况/眼(%)
3 讨论
APACG通常是因为眼前段结构拥挤,导致房水的生理循环通道受阻,后房房水聚积,推挤虹膜向前膨隆,使之周边虹膜与小梁网紧贴黏连,进一步阻塞房水的生理循环通道,从而导致眼压急剧升高,青光眼发作[2-3]。国际上的研究说明,在亚洲人群中比较常见的引起房水生理循环受阻的机制是瞳孔阻滞[4],而国内学者的研究也得出结论,晶状体在我国50岁以上人群中瞳孔阻滞因素导致原发性房角关闭、青光眼急性发作的机制中起到尤其重要的作用[3,5]。对于这一类患者,临床上的常规治疗首要是控制眼压,然后再根据病情的严重性决定采取何种手术方式。
小梁切除术是临床上对于APACG的经典手术方式,经小梁切除术后,大部分患者眼压控制稳定,视野无进一步损害[6]。但传统的小梁切除术术后并发症较多[7],如浅前房,持续性低眼压,前房积血,黄斑囊样变性等,而且由于手术改变了前房环境,术后常导致并发性白内障的发生且加速其发展,对患者术后的视力及生存质量造成了影响,使患者在青光眼术后不久就因为白内障的问题而再次面临手术。目前,超声乳化白内障联合后房型人工晶体植入技术的发展使我国已基本进入超乳的时代,以厚度不足1 mm的人工晶体替代厚度为5~6 mm的自身晶状体后,可明显的解除瞳孔阻滞,而术中灌注液和超声波在前房内的冲击和压迫,可使一部分急性关闭的房角重新开放,从而进一步降低了眼压,同时也加深了前房[8]。全球有多数学者的临床研究中均得出了类似的结论[9-11]。另外,随着近年白内障手术的进步,最新版的美国眼科临床指南[12]已对白内障的手术适应证作出了重大的修改,未继续采用视力作为白内障手术的适应证,而是修改为“视功能不再满足患者的需要,而且白内障手术有理由提供改善视力时可行白内障手术”,也为我国青白联合手术的的原则定下了基调。
术后眼压的高低不仅与术后房角开放的程度有关,重新开放部位小梁的功能与眼压也有密切关系[13]。术中运用房角分离术充分钝性分离关闭的的房角,可重新恢复房水循环的生理通道,同时,急性闭角型青光眼患者相对于慢性闭角型青光眼症状明显,病程一般较短,房角关闭的时间短,小梁网与虹膜未形成永久黏连性关闭,小梁网生理功能的损害不明显,经过手术重新开放房角后,仍可以发挥房水滤过功能。
为了进一步了解Phaco+IOL+GSL对治疗APACG合并白内障患者的有效性和安全性,我们采用前瞻性随机对照的方法,将43例APACG患者(61眼)随机分为Phaco+IOL+GSL组(A组)和Trab组(B组),A组的与B组术后最佳矫正平均视力均较术前有明显提升,A组视力提高更具有显著性;而眼压方面,随访的数据显示,B组比A组眼压下降幅度更具有显著性,而两组随访的术后6个月眼压均可控制在正常范围以内;房角的检查A、B两组具有明显的差异,A组术后1个月的房角检查提示38只患眼有36只全部开放,仅有2只患眼存在180°以下的房角关闭;而B组术后房角开放与关闭情况与术前差异无显著性。另外在我们的研究中,所有61只眼术中术后未出现严重并发症,A组2只眼在随访中出现了眼压升高,应用1种降眼压药物后可将眼压控制在正常范围,其余均控制在21 mmHg以下。B组1只眼随访中出现眼压失控,再次住院行滤过性手术,4只眼由于晶状体混浊加重影响视力而再行超乳手术。
综上所述,Phaco+IOL+GSL在对于APACG的治疗中,可有效地重新开放房角,恢复房水的生理循环通道,降低眼压,并且可明显提高患者视力。同时,相对于先行小梁手术而造成的一些远期并发症,如浅前房、虹膜损伤、瞳孔不易散大等会增加二期白内障手术的难度;对于急性闭角型青光眼,先行超乳联合房角分离术,即使是房角关闭大于270°者,也能取得不错的治疗效果。一次手术治疗青光眼白内障两种疾病的同时,即使对于少数术后眼压失控者,也没有影响到二期行滤过性手术。
[1]赵 阳,李树宁,王宁利,等.青光眼合并白内障患者治疗方案中的手术顺序探讨[J].中国实用眼科杂志,2010,28(8):811-813.
[2]Ho CL,Walton DS,Pasquale LR.Lens extraction for angle-closure glaucoma[J].International Ophthalmology Clinics,2004,44(1):213-228.
[3]边俊杰,戴惟葭.晶状体因素与急性闭角型青光眼房角关闭的关联性研究[J].解放军医学杂志,2009,34(8):1009-1011.
[4]严 良,李 雯.闭角型青光眼房角关闭机制研究现状[J].中国实用眼科杂志,2013,31(6):653-656.
[5]曾阳发,刘 杏,何明光,等.晶状体随年龄增长对眼前段轴向空间结构的影响[J].中山大学学报(医学科学版),2007,28(6):695-698.
[6]韩曙生.小梁切除术治疗原发性闭角型青光眼疗效观察[J].国际眼科杂志,2011,11(7):1276-1277.
[7]冯英策.探讨青光眼小梁切除术后早期并发症处理[J].中外医学研究,2013,11(24):163.
[8]Razeghinejad MR.Combined phacoemulsification and viscogoniosynechialysis in patients with refractory acute angle-closure glaucoma[J].Journal of Cataract& Refractive Surgery,2008,34(5):827-830.
[9]毛罕燕.慢性原发性闭角型青光眼超声乳化白内障摘出术后眼前节参数变化分析[J].眼科新进展,2013,33(11):1053-1055.
[10]Shrivastava A,Singh K.The effect of cataract extraction on intraocular pressure[J].Current Opinion in Ophthalmology,2010,21(2):118-122.
[11]马 瑞,刘 伟,季 建.原发性闭角型青光眼行白内障超声乳化联合人工晶状体植入术后超声生物显微镜观察[J].眼科新进展,2012,32(11):1058-1060.
[12]美国眼科学会(中华医学会眼科学分会编译).眼科临床指南[M].北京:人民卫生出版社,2006:269.
[13]刘少章,于纯智.363例原发性慢性闭角型青光眼的小梁组织学改变及临床病理分析[J].中国实用眼科杂志,2003,21(5):344-346.
