气囊辅助内镜治疗小肠息肉的临床价值研究
2015-12-13毛高平宁守斌
侯 薇,毛高平,宁守斌
(中国人民解放军空军总医院消化内科,北京 100142)
小肠冗长迂曲的解剖特点以及深在的解剖位置使得小肠疾病的诊断与治疗十分困难。气囊辅助内镜(balloon-assisted enteroscopy,BAE)的问世和推广为小肠疾病的诊疗提供了新的方法,已被广泛用于对小肠疾病的诊断,具有较高的诊断率[1-2],而其对小肠疾病治疗中的应用也开始受到人们的重视,尤其在小肠息肉的内镜治疗方面已初步显示了良好的临床应用前景[3-4]。但对于该项技术的可行性、安全性还有待于进一步的临床验证。本研究拟通过回顾性分析共199例小肠息肉患者的BAE治疗情况,旨在较全面地评价BAE作为小肠息肉的治疗方式的安全性、可行性及临床应用价值。
1 材料与方法
1.1 研究对象与资料收集 回顾性分析空军总医院消化内科自2006年8月至2014年7月临床收治的小肠息肉患者共199例,收集和整理以下资料:(1)一般临床资料;(2)BAE检查及治疗的情况;(3)治疗相关并发症的发生及处理;(4)BAE治疗的术后随访;(5)32例曾有手术治疗史患者进行BAE治疗与手术治疗的相关对比。
1.2 方法
1.2.1 仪器设备 Fujinon EN-450P5/20、Fujinon EN-450T5双气囊小肠镜、Olympus SIF-Q260型单气囊小肠镜以及配套的活检钳、一次性圈套器、注射针,高频电刀、氩气刀、钛夹释放器等辅助仪器。
1.2.2 术前准备 所有患者需于术前行常规检查(血常规、凝血功能、内镜三项、肝肾功能、心电图等)并签署知情同意书后,实行术前肠道准备。患者检查前需禁食10 h以上,检查前一晚将复方聚乙二醇电解质散剂(Ⅳ)(舒泰清)2盒按A、B两剂各一包同溶于125 mL温水中,于2 h内服下,检查当天清晨将4盒舒泰清按同样比例稀释后尽快服下,配合大量饮水(2 000~3 000 mL),直至解出清水便。
依据患者的症状及术前检查结果决定进镜方式。怀疑病变在空肠者首先选择经口进镜,怀疑病变位于回肠者首选经肛门进镜。一侧进镜不能完成全部小肠肠段检查者,可进行双侧对接检查。对接检查时,一侧进镜无法继续深入后,以注射针黏膜下注射美蓝、墨汁或黏膜钛夹等进行标记,再从对侧进镜检查,发现标记以完成全小肠检查。
所有BAE常规静脉滴注丙泊酚等药物麻醉。进镜途径不同,镇静药物用量也有区别,均以检查时患者可耐受无痛苦为原则。经口进镜时需要进行气管插管,经肛门检查时无需行气管插管。
1.2.3 内镜下治疗方式的选择 根据息肉的大小、形态等具体情况选择合适的切除方法:对于直径小于10 mm的息肉予以高频电凝、氩离子凝固术(APC)治疗或高频电流圈套摘除;对息肉直径为10~30 mm的有蒂息肉应用高频电流一次性圈套摘除。直径大于30 mm的小肠巨大息肉多采取分次圈套切除的方法治疗。对于直径超过20 mm的扁平或广基息肉,一般采用黏膜切除术(EMR)予以切除。对于直径超过70 mm的息肉,充分评估风险后视具体情况选择分次圈套切除或选择外科手术治疗。切除前先在黏膜下注射1∶10 000的肾上腺素生理盐水使黏膜抬起,再行圈套或EMR切除息肉,避免直接圈套和灼烧造成小肠肌层凝固坏死而引发穿孔。对息肉数目较多者,根据具体情况实行分期分次圈套切除治疗。一般一次镜下治疗切除息肉数目为5~10枚,在条件良好的情况下,如息肉较小,蒂部较细较长者,也可一次切除多达20~30余枚息肉。根据残根创面情况采取如喷洒止血药物、注射肾上腺素生理盐水、APC凝固、钛夹夹闭血管止血等措施预防术后出血的发生。对创面较深者以钛夹夹闭创面以预防穿孔。
1.2.4 术后管理 内镜下息肉切除治疗后,要求患者严格禁食并卧床休息2~3 d,同时给予补液及静脉营养支持,术中出现息肉残根出血或切除息肉较多、创面较大时,术后给予静脉止血药物治疗或短时应用抗生素。密切观察患者体征和表现,监测体温、排便、腹痛、发热、便血等情况。
2 结果
2.1 病例资料 199例纳入分析。男性110例(55.28%),女性 89 例(44.72%);年龄 7 ~60 岁,平均(26.53±10.32)岁。199例小肠息肉患者中,确诊 Peutz-Jeghers综合征(PJS)患者 179例(89.95%),均符合全国遗传性大肠癌协作组制定的PJS的诊断标准,73例(40.78%)患者有阳性家族史,106例(59.22%)为散发病例;家族性腺瘤性息肉病(FAP)3例(1.51%),均具有阳性家族病史,且家族成员中有因消化道肿瘤去世;其他小肠息肉患者17 例(8.54%)[空肠息肉 8 例(4.02%),回肠息肉9例(4.52%)],均为散发病例,无阳性家族史。
199 例患者中128例于BAE检查治疗前接受过184次外科手术治疗。其中PJS124例,因肠梗阻或肠套叠等接受过1次或多次外科局部肠切除术及息肉摘除术治疗;FAP 1例,因便血行全结肠切除术;空肠息肉2例,因便血行外科手术治疗切除部分病变小肠;回肠息肉1例,因肠梗阻行外科肠黏连松解及小肠部分切除术治疗。
2.2 BAE检查及治疗情况 199例患者共接受558次BAE诊治,经口进镜327例次(58.60%),平均进镜深度(314.56±69.68)cm,经肛进镜231例次(41.40%),平均进镜深度(231.93 ±63.85)cm。内镜下切除小肠息肉共3 391枚,经口途径切除2 482枚,经肛途径切除909枚,其大小及分型见表1及表2。12例PJS患者组织病理学提示腺瘤性息肉,其余均为错构瘤性息肉。3例FAP患者组织病理学均为腺瘤性息肉,并伴有轻至中度不典型增生。17例空回肠息肉中4例为腺瘤性息肉,13例为增生性息肉。
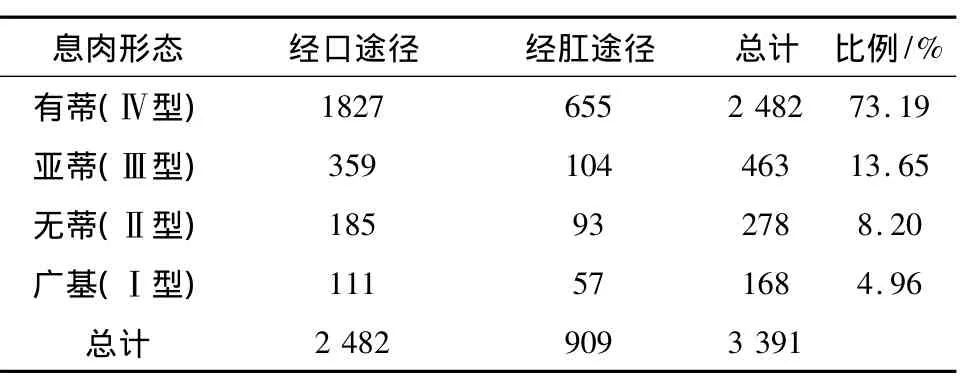
表2 BAE切除小肠息肉的形态分布/枚
179例PJS患者中有5例内镜下切除息肉后病理提示息肉癌变,转外科手术治疗,手术后病理提示2例发生淋巴结转移,1例发生腹腔广泛转移,见表3。
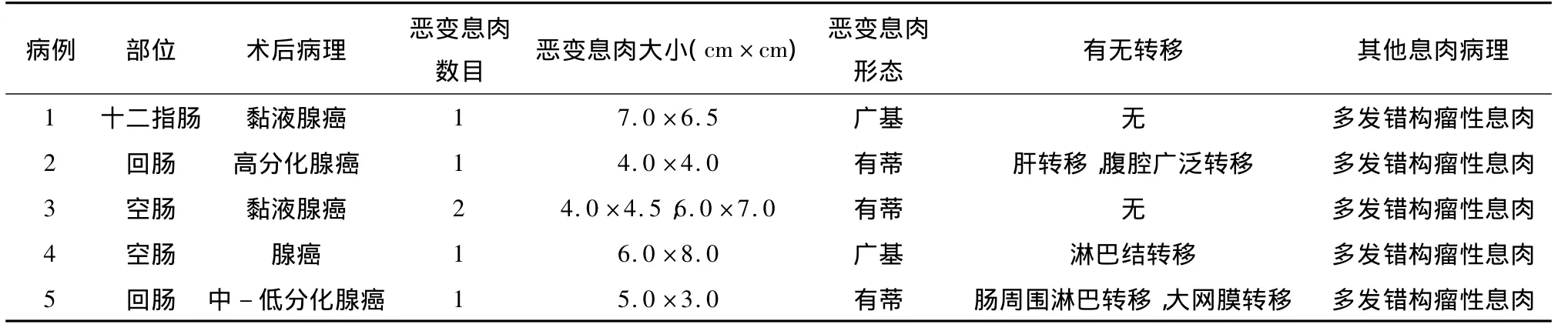
表3 PJS患者息肉恶变情况
2.3 BAE治疗术后并发症 558例次BAE治疗术后有一过性(持续时间短,可自行缓解)的轻微腹痛、腹部不适、恶心呕吐等症状者 437例次(78.32%)。BAE下小肠息肉治疗过程中有49例次出现术中息肉残根创面出血,主要为渗血,于内镜下喷洒止血药物、残根部注射肾上腺素生理盐水、APC凝固或经钛夹夹闭等措施处理后出血停止。15例手术后发生出血,其中10例发生于空肠,5例发生于回肠,术后出血发生时间为(61.47±49.63)h。其中1例患者因急性出血致血色素下降内科及内镜治疗无效后转外科手术治疗,2例患者行再次进镜以内镜下止血治疗而愈,其余均经内科药物保守治疗后出血停止。BAE治疗共发生2例次术中穿孔,镜下钛夹夹闭穿孔处治疗无效,即时转外科行手术修补治疗。术后延迟性肠穿孔4例,穿孔的平均时间为(17.43±16.62)h。6例穿孔者4例发生于空肠,2例发生于回肠。见表4及表5。6例穿孔均经行外科一期手术修补治疗后痊愈,无手术相关死亡病例发生。
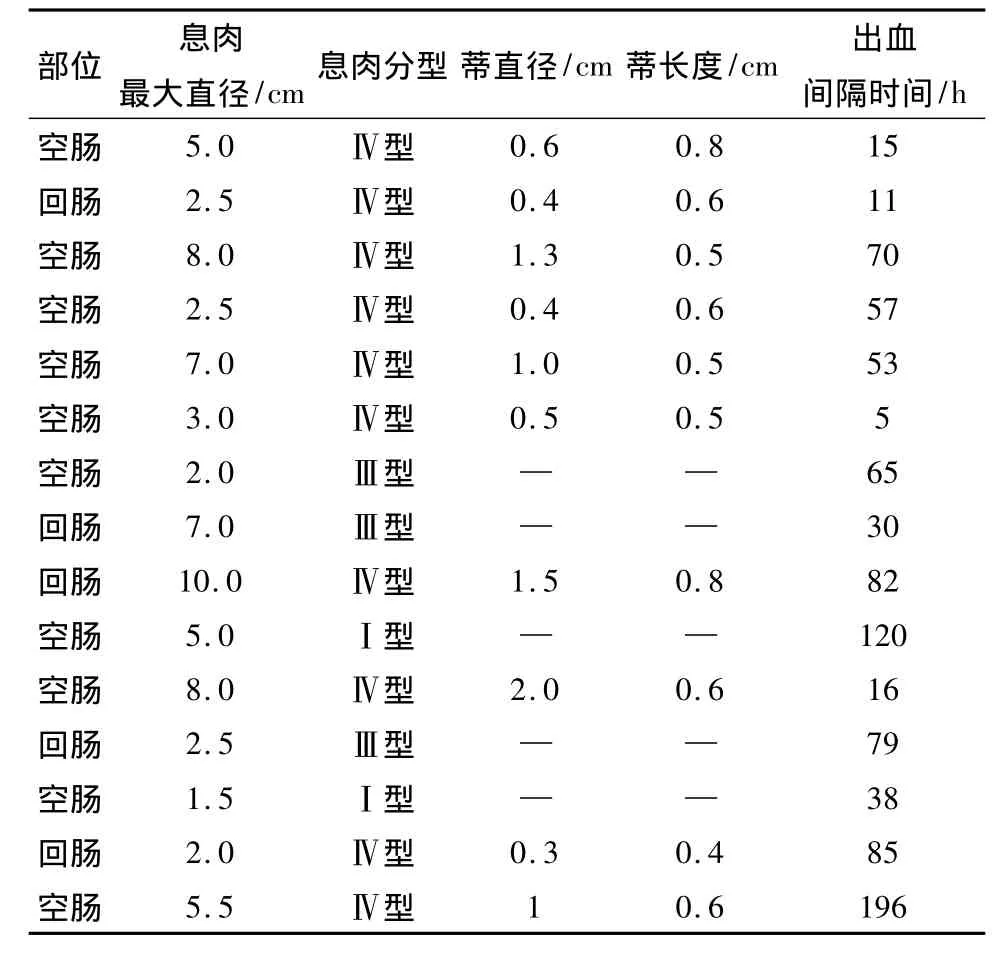
表4 BAE切除小肠多发息肉的术后出血情况
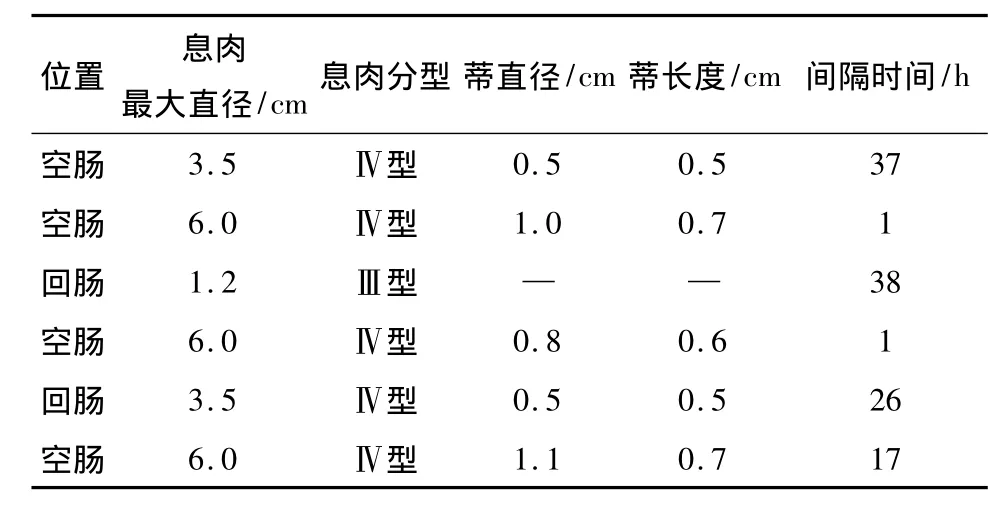
表5 BAE切除小肠多发息肉的穿孔情况
2.4 BAE治疗术后随访 有效术后随访182例(91.46%),随访时间1个月~8年。术后随访期间有30例患者因小肠巨大息肉引起不完全性肠梗阻或肠套叠且内镜下无法切除而行外科手术治疗。1例癌变伴随远处转移的患者去世,其余患者BAE术后恢复情况良好,无再次外科手术记录。
3 讨论
小肠息肉可引起不同程度的腹部不适、腹痛、恶心呕吐等消化系统症状,严重者还可发生小肠出血,出现鲜血便或黑便等,巨大小肠息肉还可引发肠梗阻、肠套叠的发生,也存在恶变的潜在危险[5-8],因此小肠息肉需得到及时的治疗及长期监测。以往,对小肠息肉通常只能采外科手术或术中内镜治疗[9-10],而对于小肠多发息肉(如 PJS或FAP)往往一次手术不能被全部切除,常需多次外科手术,使一些患者必须承受多次手术可能导致的各种并发症,如短肠综合征、术后肠黏连、肠梗阻、营养不良等,严重影响其术后恢复及生活质量[11]。本组199例患者中有128例于BAE检查前因小肠息肉引起的肠梗阻、肠套叠等接受过1次及多次的手术治疗,切除部分小肠及息肉。
近年来BAE成为临床治疗小肠息肉的新方法。有研究报道[12]BAE可使小肠多发息肉患者免于反复外科手术治疗,减少术后并发症的发生。本研究中,199例小肠息肉患者共进行了558次BAE检查和治疗,平均每人2.8次,最多者共进行了9次镜下治疗,共摘除3 391枚小肠息肉,其中直径为1~3 cm的息肉最多有1 887枚。内镜下直径大于2 cm或外科手术中直径大于3 cm的小肠息肉被视为小肠巨大息肉。既往对巨大小肠息肉的治疗只能选择手术切除。BAE也可对部分小肠巨大息肉行内镜下切除,提供了除外科手术以外的治疗可能[13]。本研究中采取分次圈套切除、多次内镜治疗的方法共切除直径大于3 cm的小肠息肉703枚(20.73%),其 中 大 于 5 cm 的 息 肉 140枚(4.13%),最大者约7 cm×10 cm(有蒂)。内镜下治疗时,利用高频电刀将息肉分割至小块再行分次圈套切除。息肉过多,一次内镜治疗不能完全切除者,也可行分期分次治疗,部分广基息肉可进行内镜下黏膜切除术。术后随访中有30例患者因小肠巨大息肉引起不完全性肠梗阻或肠套叠且内镜下无法切除而行外科手术治疗。1例恶变且伴随远处转移的患者去世,其余患者均恢复情况良好,无腹痛、便血等不适情况出现,无再次外科手术记录。因此,BAE治疗小肠息肉可使患者避免多次外科手术治疗的创伤和风险,使患者术后恢复得到改善。但需要注意的是,临床上存在部分小肠息肉因过大堵塞肠腔,基底部无法暴露,表面糜烂、活动性出血或具有恶变倾向等无法进行内镜下切除,仍需选择外科手术治疗。
镜下切除息肉也可发生一些较严重的并发症,如出血、穿孔等,而且息肉越大,并发出血、穿孔几率越高[14]。多中心研究显示[15-16]治疗性 BAE 术后并发症的发生率为4.3% ~4.6%。本组BAE治疗共发生21例并发症,并发症发生率为3.76%。其中术后出血15例,出血发生率为2.69%,穿孔6例,发生率为1.07%。临床发现BAE切除小肠息肉并发症的发生率与息肉的大小、有无蒂、蒂的长短及息肉位置等因素相关,广基或基底部较宽、体积较大的息肉并发出血和穿孔的几率大,长蒂或蒂部小的息肉切除较安全。术中残根出血可行喷洒止血药物、APC凝固等措施止血,术后出血多由于剧烈运动及过早进食等原因诱发创面血痂剥落引起,因此BAE切除小肠息肉术后患者应尽量卧床休息,禁食2~3 d。部分患者术后出现白细胞、中性粒细胞升高,考虑创面局部感染,可能是诱发术后穿孔的原因之一。切除息肉时可采用于黏膜下注射1∶10 000肾上腺素生理盐水、钛夹夹闭创面的方法预防穿孔的发生。
总而言之,BAE是一种行之有效的小肠息肉治疗方法,具有应用灵活、可反复操作的优点,尤其对多发息肉者可通过多次镜下治疗以将息肉全部切除,而且术后并发症少,较之外科手术具有创伤小,安全性较高,治疗成本较低的优势。对大多小肠息肉患者,可替代外科手术而作为首选治疗方法,具有较高的临床应用价值及发展前景。
[1]Sunada K,Yamamoto H.Double-balloon endoscopy:past,present,and future[J].JGastroenterol,2009,44:1-12.
[2]Yamamoto H,Yano T,Ohmiya N,et al.Double-balloon endoscopy is safe and effective for the diagnosis and treatment of small-bowel disorders:Prospective multicenter study carried out by expert and non-expert endoscopists in Japan[J].Dig Endosc,2015,27(3):331-337.
[3]唐 杰,毛高平,宁守斌.38例Peutz-Jeghers综合征患者双气囊小肠镜治疗观察[J].北京医学,2009,31(5):266-269.
[4]毛高平,宁守斌,曹传平.双气囊内镜对小肠息肉的内镜诊治研究[J].胃肠病学和肝病学杂志,2010,19(2):160-162.
[5]Christiansen E,Nielsen R.Gastrointestinal bleeding and intussusception caused by Peutz-Jeghers syndrome[J].Ugeskr Laeger,2011,173:2800-2801.
[6]van Lier MG,Mathus-Vliegen EM,Wagner A,et al.High cumulative risk of intussusception in patients with Peutz-Jeghers syndrome:time to update surveillance guidelines?[J].Am J Gastroenterol,2011,106:940-945.
[7]Yajima H,Isomoto H,Nishioka H,et al.Novel serine/threonine kinase 11 gene mutations in Peutz-Jeghers syndrome patients and endoscopic management[J].World J Gastrointest Endosc,2013,5:102-110.
[8]Gammon A,Jasperson K,Kohlmann W,et al.Hamartomatous polyposis syndromes[J].Best Pract Res Clin Gastroenterol,2009,23(2):219-231.
[9]陆华生,钱俊波,许利华.术中内镜治疗黑斑息肉综合征小肠息肉疗效观察[J].中华消化内镜杂志,2010,27(3):142-144.
[10]王石林,毛高平,顾国利.Peutz-Jeghers综合征胃肠道息肉的36 例诊治经验[J].中华胃肠外科杂志,2009,12(4):428.
[11]Chen TH,Lin WP,Su MY,et al.Balloon-Assisted Enteroscopy with Prophylactic Polypectomy for Peutz-Jeghers Syndrome:Experience in Taiwan[J].Dig Dis Sci,2011,56(5):1472-1475.
[12]王石林,顾国利,魏学明,等.Peutz-Jeghers综合征临床综合治疗模式初探(附71例报道)[J].中国普外基础与临床杂志,2012,19(5):502-506.
[13]宁守斌,金晓维,毛高平,等.双气囊内镜对小肠巨大息肉的内镜治疗研究[J].临床消化病杂志,2010,22(6):346-348.
[14]Boix J,Lorenzo-Zúiga V,Moreno de Vega V,et al.Endoscopic removal of large sessile colorectal adenomas:is it safe and effective[J].Dig Dis Sci,2007,52(3):840-844.
[15]May AD,Müller MK,Ell C.DBE-Studiengruppe Deutschland:Complications in double-balloon enteroscopy:results of the German DBE register[J].Z Gastroenterol,2008,46:266-270.
[16]Aktas H,de Ridder L,Haringsma J,et al.Complications of single-balloon enteroscopy:a prospective evaluation of 166 procedures[J].Endoscopy,2010,42(5):365-368.
