肾上腺神经鞘瘤的CT诊断
2015-11-28FANGChun王立章WANGLizhang孙延豹SUNYanbao杨晓锋YANGXiaofeng王延春WANGYanchun
方 春 FANG Chun 王立章 WANG Lizhang 孙延豹 SUN Yanbao 杨晓锋 YANG Xiaofeng 王延春 WANG Yanchun
论著
肾上腺神经鞘瘤的CT诊断
方 春 FANG Chun 王立章 WANG Lizhang 孙延豹 SUN Yanbao 杨晓锋 YANG Xiaofeng 王延春 WANG Yanchun
作者单位 浙江省嘉兴市第一医院放射科 浙江 嘉兴 314000
目的 肾上腺神经鞘瘤少见。本文分析肾上腺神经鞘瘤的CT表现,以提高对本病的认识及诊断水平。资料与方法 回顾性分析经手术及病理证实为肾上腺神经鞘瘤的6例患者的CT影像资料。结果 4例肿瘤位于右侧肾上腺,2例位于左侧肾上腺。肿瘤直径为3.0~6.4 cm,平均(4.5±1.3)cm,边界均清楚锐利。肿瘤平扫密度均与肾脏密度相仿或稍低,平均CT值为(32±7)HU,3例密度均匀,3例内部片状稍低密度影。增强扫描后6例肿瘤均轻、中度强化,并呈缓慢逐渐强化模式。动脉期呈轻度均匀或絮状强化,静脉期及延迟期强化程度均有增加,动脉期、静脉期及延迟期CT值平均增加(13±2)HU、(18±4)HU及(23±4)HU。1例肿瘤内部见无强化的斑片状囊变区。结论 肾上腺神经鞘瘤CT表现为相对均质的肿块,增强扫描后的轻中度强化及逐渐缓慢强化模式可能是肾上腺神经鞘瘤特征性的CT征象。
肾上腺肿瘤;神经鞘瘤;体层摄影术,X线计算机;病理学,外科;诊断,鉴别
肾上腺神经鞘瘤少见,其影像表现报道较少[1-5],且以个案报道为主[1-2,5]。尽管囊变有助于肾上腺神经鞘瘤的影像诊断[3,5],但是肾上腺神经鞘瘤往往无明显影像特征[1-5],表现为肾上腺区域良性征象的实质性、囊实性或囊性肿块,在手术前难以获得定性诊断。本研究回顾性分析6例经手术和病理证实的肾上腺神经鞘瘤患者的CT表现,探讨其CT平扫及强化模式的特征性表现,为临床诊断提供参考。
1 资料与方法
1.1 研究对象 回顾性纳入2007年1月—2013年12月浙江省嘉兴市第一医院经手术和病理证实为肾上腺神经鞘瘤的6例患者,均有完整的CT平扫及三期增强图像。其中男3例,女3例;年龄12~62岁,中位年龄49岁;4例因体检B超发现肾上腺肿瘤后行CT增强扫描,2例因上腹不适行上腹部CT平扫发现肾上腺占位后行CT增强扫描;2例有高血压病史。
1.2 仪器与方法 采用GE LightSpeed 4排和Siemens Somatom Definition AS 64排螺旋CT机行横断面扫描。扫描参数:重建层厚3.8~7.5 mm,螺距1。增强扫描对比剂采用碘海醇(300 mgI/ml),剂量1.5 ml/kg,通过肘前静脉注射对比剂,注射速度2.5~3.5 ml/s;动脉期、静脉期、延迟期扫描时间分别为开始注射后30 s、70 s、180 s。
1.3 图像分析 评价指标:①病灶部位;②肿块平扫密度:CT值与肾脏比较,分为稍高、等、稍低密度;③密度均匀性:分为均匀、轻度不均、明显不均;④肿块边界:分为清、不清;⑤肿块直径:2次测量取其平均值;⑥三期强化程度:测量三期增强扫描肿瘤实性部分CT值增幅;⑦强化模式:根据测量的三期增强扫描后CT值判断,分为快速廓清型、快速持续型、逐渐缓慢型。
1.4 手术及病理检查 手术均为全麻下肾上腺肿瘤切除术,术后标本送病理取材、石蜡切片、HE染色,并行免疫组化检测神经标志物S100。
2 结果
2.1 CT表现 6例肾上腺神经鞘瘤患者CT表现见表1。6例肿瘤均为单发,其中4例位于右侧肾上腺,2例位于左侧肾上腺。平扫密度均与肾脏密度相仿或稍低,CT值21~42 HU,平均(32±7)HU,在周围脂肪组织的衬托下显示清楚;3例肿瘤平扫密度均匀(图1A),3例内部片状稍低密度(图2A)。6例肿瘤内部均未见明显钙化。6例肿瘤均呈圆形或类圆形,边界均清楚、锐利;肿块直径3.0~6.4 cm,平均(4.5±1.3)cm。增强扫描后,6例肿瘤动脉期均呈轻微均匀或云絮状强化,静脉期及延迟期强化程度均有增加,呈缓慢逐渐强化模式(图1B~D、图2B~D),但强化程度并不明显,仅轻、中度强化;增强扫描后动脉期、静脉期、延迟期CT值平均增加(13±2)HU、(18±4)HU、(23±4)HU。增强扫描后各期,5例肿瘤密度仍表现为均匀或轻度不均匀,未见无强化坏死区,1例肿瘤内部见斑片状无明显强化区。
2.2 手术与病理结果 6例均行全麻下经肋下斜切口肾上腺肿瘤切除术,4例完整剥离切除肿瘤,2例合并切除部分肾上腺组织。大体病理显示6例均有完整包膜,肿瘤直径2.8~6.3 cm,切面呈灰黄色/灰褐色,内部均无明显可见的坏死囊变区。镜下病理均显示肿瘤内部见密集小梭形细胞呈束状、栅栏状排列的Antoni A区和细胞排列疏松及较多黏液基质的Antoni B区(图2E),部分Antoni B区可见透明变性的血管和淋巴细胞浸润(图2F)。6例免疫组化S100均呈阳性。

表1 6例肾上腺神经鞘瘤患者的CT表现(例)
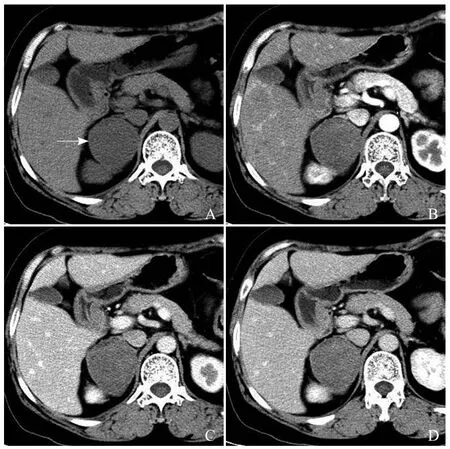
图1 女,54岁,右侧肾上腺神经鞘瘤。CT平扫示病灶直径5.4 cm,边界清楚,密度均匀(箭,A);增强扫描后动脉期病灶呈均匀轻度强化(B);增强扫描后静脉期(C)及延迟期(D)肿瘤强化程度继续轻度升高,呈逐渐缓慢强化模式
3 讨论
3.1 临床特征 神经鞘瘤来源于神经鞘的施万细胞,又称为施万瘤,可发生在全身各处。发生在肾上腺的神经鞘瘤少见,可能来源于肾上腺髓质的交感神经[1-4]。也有学者认为部分是肾上腺周围的神经鞘瘤压迫肾上腺所致[5-6],但两者往往难以鉴别。由于肾上腺神经鞘瘤一般无内分泌改变,无明显的临床症状,所以常在体检时偶然发现,本组4例无明显症状而在体检B超偶然发现后行CT扫描,另2例因上腹部不适行CT扫描发现,但是是否与肿瘤有关尚未明确。此外本组2例有长期高血压病史,临床诊断为原发性高血压,与肿瘤无关。由于肿瘤一般无症状、体征,故发现时肿瘤体积常相对较大,本组6例肿瘤直径为3.0~6.4 cm。
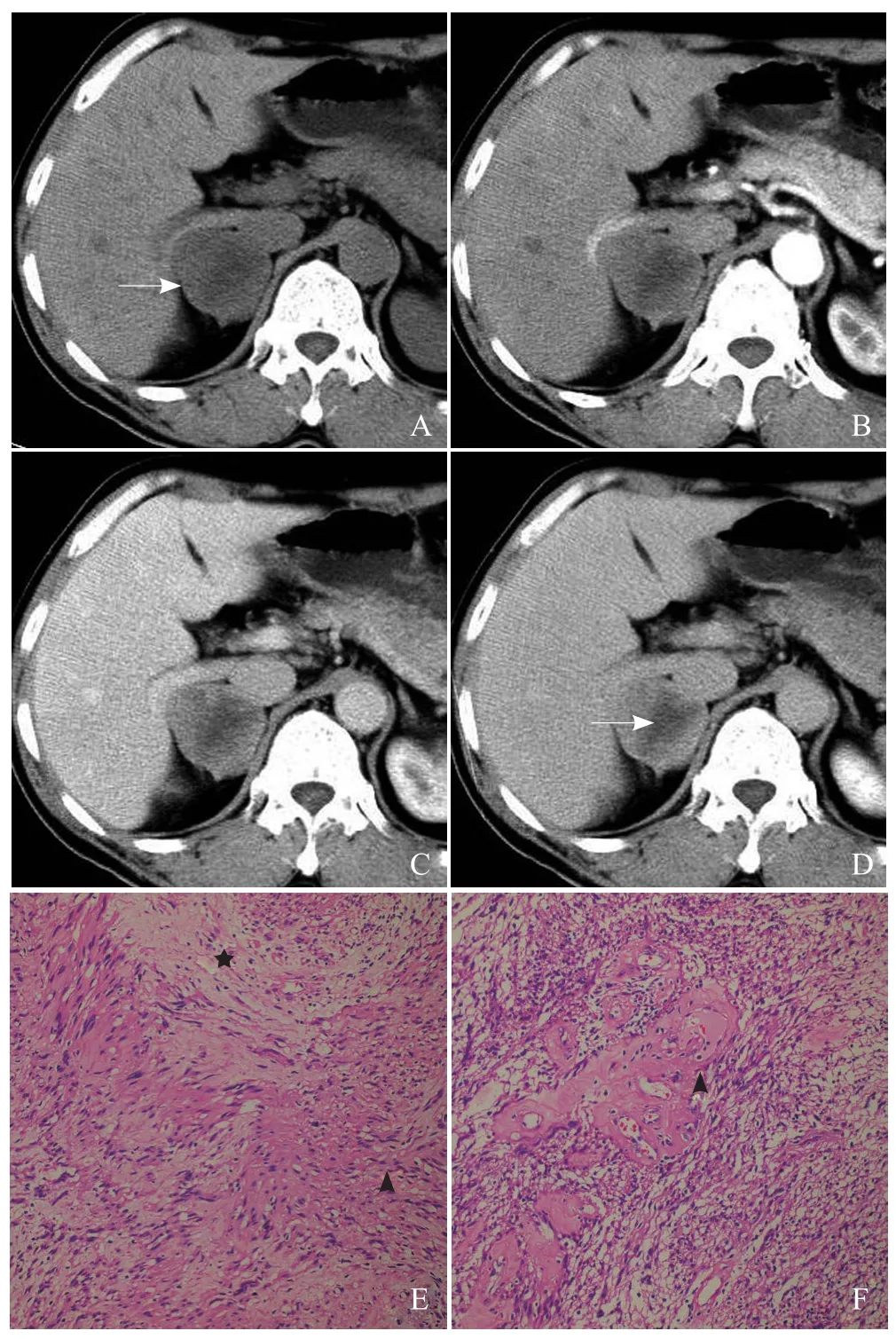
图2 男,58岁,右侧肾上腺神经鞘瘤。CT示病灶直径5.0 cm,边界清楚,中心片状稍低密度(箭,A);增强扫描后动脉期病灶呈轻度强化(B);增强扫描后静脉期肿瘤强化程度继续增高(C);增强扫描后延迟期肿瘤持续强化,中心稍低密度区可见轻度强化(箭),肿瘤呈逐渐缓慢强化模式(D)。镜下可见Antoni A区施万细胞呈束状、栅栏状排列(箭头),Antoni B区细胞排列疏松及较多黏液基质(星号,HE,×200,E);胞疏松区(Antoni B区)可见透明变性的厚壁血管和淋巴细胞浸润(箭头,HE,×200,F)
3.2 CT平扫表现 本组6例肿瘤的边界均清楚,为良性肾上腺肿瘤的影像特征,与既往研究一致[1-4],良性神经鞘瘤在病理上有完整的包膜,这决定了其边界清楚、锐利。本研究结果显示肾上腺神经鞘瘤的CT平扫密度与肾脏密度基本相仿或稍低,肿瘤内部平均CT值为(32±7)HU,其中3例肿瘤密度均匀,另外3例内部有小片状稍低密度区域,其中2例增强扫描后该区域仍表现为稍低密度,提示不是坏死囊变区,对照病理应为含黏液成分较多的Antoni B区为主。既往研究[1-2,7]也显示肾上腺神经鞘瘤为接近肾脏密度的肿块。在常见的肾上腺肿瘤中,腺瘤细胞内含脂成分较多,CT平扫上密度低,往往明显低于肾脏。BolanD等[8]报道的一项Meta分析显示,以CT值10 Hu为界限鉴别腺瘤与非腺瘤,其敏感度为71%,特异度为97%。平扫密度及CT值对于其他肾上腺肿瘤的鉴别价值不大(除外髓性脂肪瘤,其有明确的脂肪密度)。
3.3 CT增强扫描表现 本组6例肿瘤增强扫描图像均表现为动脉期轻度均匀或云絮状强化,此后强化程度逐渐增高,呈缓慢强化模式,并且总强化程度不高,呈轻、中度强化。Suzuki等[1]和石双任等[2]认为肿瘤增强扫描后呈轻度均匀强化,这与椎管内及颅内的神经鞘瘤常表现为不均质明显强化不同。神经鞘瘤病理上常由Antoni A区和Antoni B区组成。Antoni A区由密集的小梭形细胞构成,细胞核排列为栅栏或漩涡状,境界不清,在CT上表现为密度相对较高,增强扫描后强化较明显;而Antoni B区瘤细胞稀疏,排列呈网状,基质含水量高,表现为密度相对较低,增强扫描后强化不明显。本组2例肿瘤内部有斑片状稍低密度区,增强扫描后可见轻度强化,仍表现为稍低密度,为病理上的Antoni B区,与不强化的坏死囊变区不同。既往文献显示腹膜后神经鞘瘤也常发生囊变、坏死[5,9-11],甚至肿瘤整体成囊性改变。Hughes等[9]报道的一组骨盆及腹膜后神经鞘瘤病例显示半数以上有囊变。也有研究[3,5]认为肾上腺神经鞘瘤有较高的囊变发生率,囊变可能是有一定特异性的征象。但本组结果不同,6例中仅有1例肿瘤内部见少许斑片状无强化区,能合理地用囊变解释,其余均为均匀强化或有可强化的稍低密度区域,而非囊变、坏死。由于Antoni A区和Antoni B区并存于一个肿瘤中,所以肿瘤增强扫描后表现形式可能呈多样化。本组肿瘤均表现为缓慢逐步强化模式,但不排除是由于样本量少所致的偶然因素,有待今后更多研究总结是否有此特征。
3.4 鉴别诊断 肾上腺神经鞘瘤主要需要与肾上腺腺瘤、嗜铬细胞瘤、节细胞神经瘤等鉴别。肾上腺腺瘤细胞内脂肪含量较高,密度较低,10~20 HU以下可作为平扫的鉴别诊断阈值[8,12-13]。肾上腺腺瘤的强化模式常为快速廓清模式,通过强化类型能较准确地鉴别腺瘤与非腺瘤[14-15]。肾上腺嗜铬细胞瘤为富血供肿瘤,实性部分通常呈明显强化,容易与肾上腺神经鞘瘤鉴别。节细胞神经瘤平扫密度也较低,其强化模式为缓慢、逐渐强化[16],与本组显示的肾上腺神经鞘瘤强化模式类似,本组有1例术前CT诊断为节细胞神经瘤,但节细胞神经瘤常有见缝插针式的生长方式,有包绕周围血管结构的倾向[16],与肾上腺神经鞘瘤不同,本组6例肾上腺神经鞘瘤均为类圆形肿块。
总之,肾上腺神经鞘瘤少见,术前CT正确诊断难度大,但需要将神经鞘瘤纳入肾上腺无功能肿块的鉴别诊断中。肿瘤密度相对比较均匀、坏死囊变较少,可能与其他部位神经鞘瘤不同。CT增强扫描表现为缓慢逐渐强化模式,并且呈轻-中度强化,可能是肾上腺神经鞘瘤有鉴别诊断意义的特征,有助于对该肿瘤的认识和正确诊断。本组样本例数少,以上特征仍有待今后加大样本量进一步验证。
[1] Suzuki K,Nakanishi A,Kurosaki Y,et al.Adrenal schwannoma:CT and MRI findings.Radiat Med,2007,25(6):299-302.
[2] 石双任,陈宏伟.肾上腺神经鞘瘤1例.中国临床医学影像杂志,2012,23(3):224-225.
[3] 李苏建,刘斐.肾上腺神经鞘瘤的CT诊断.医学影像学杂志,2009,19(1):71-73.
[4] 陈启光,孔垂泽,李振华,等.肾上腺神经鞘瘤的诊断与治疗.中华外科杂志,2010,48(1):75-76.
[5] Liu QY,Gao M,Li HG,et al.Juxta-adrenal schwannoma:dynamic multi-slice CT and MRI findings.Eur J Radiol,2012,81(4):794-799.
[6] 赵世明,杨锦建,贾占奎.肾上腺神经鞘瘤六例报告.中华泌尿外科杂志,2012,33(12):938.
[7] Inokuchi T,Takiuchi H,Moriwaki Y,et al.Retroperitoneal ancient schwannoma presenting as an adrenal incidentaloma:CT and MR findings.Magn Reson Imaging,2006,24(10):1389-1393.
[8] Boland GW,Lee MJ,Gazelle GS,et al.Characterization of adrenal masses using unenhanced CT:an analysis of the CT literature.Am J Roentgenol,1998,171(1):201-204.
[9] Hughes MJ,Thomas JM,Fisher C,et al.Imaging features of retroperitoneal and pelvic schwannomas.Clin Radiol,2005,60(8):886-893.
[10] 陆伟忠,钱林清,付引弟.腹膜后良性神经鞘瘤的CT表现分析.医学影像学杂志,2011,21(7):1042-1044.
[11] 楼俭茹,郑田玲,彭丽,等.腹膜后良性神经鞘瘤的影像学特征.中国医学影像学杂志,2012,20(8):596-599.
[12] Park SH,Kim MJ,Kim JH,et al.Differentiation of adrenal adenoma and nonadenoma in unenhanced CT:new optimal threshold value and the usefulness of size criteria for differentiation.Korean J Radiol,2007,8(4):328-335.
[13] Seo JM,Park BK,Park SY,et al.Characterization of lipid-poor adrenal adenoma:chemical-shift MRI and washout CT.Am J Roentgenol,2014,202(5):1043-1050.
[14] 王夕富,白人驹,王嵩,等.肾上腺腺瘤和非腺瘤动态增强CT表现与血管生成相关性的初步研究.中华放射学杂志,2005,39(8):864-868.
[15] Caoili EM,Korobkin M,Francis IR,et al.Adrenal masses:characterization with combined unenhanced and delayed enhanced CT.Radiology,2002,222(3):629-633.
[16] 周建军,曾维新,周康荣,等.肾上腺节细胞神经瘤的CT诊断价值.中华放射学杂志,2006,10(10):1021-1023.
(本文编辑 冯 婕)
CT Diagnosis of Adrenal Schwannoma
Purpose Adrenal schwannoma is rare and quite difficult to diagnose before operation.This paper aims to analyze the CT findings of adrenal schwannoma to improve the recognition and diagnosis of this disease.Materials and Methods The CT findings of 6 patients with adrenal schwannomas proved by operation and pathology were retrospectively analyzed.Results Four schwannomas were located in the right adrenal and 2 in the left adrenal.The tumors,with diameters ranging from 3.0 cm to 6.4 cm,mean (4.5±1.3) cm,had well-defined margin.The densities of all the masses were close to or slightly lower than those of kidneys on plain scan images,with mean CT attenuation value of (32±7) HU.Three masses showed homogeneous density and the other 3 were mildly heterogeneous with patches of lower density.All the 6 schwannomas were enhanced mildly or moderately after intravenous administration of contrast material and showed gradual enhancement mode.They showed mild homogeneous or flocculent enhancement on arterial phase and had gradual progress on venous and delayed phases.The mean increase of CT attenuation value was (13±2) HU on arterial phase,(18±4) HU on venous phase and (23±4) HU on delayed phase.Only 1 mass showed some patches of cystic degeneration without enhancement inside.Conclusion Adrenal schwannoma should be included in the differential diagnosis of solid nonfunctioning adrenal tumors.Features such as relatively homogeneous mass,mild to moderate enhancement and gradual enhancement mode after contrast enhancement are possibly the unique CT manifestations of adrenal schwannoma.
Adrenal gland neoplasms; Neurilemmoma; Tomography,X-ray computed;Pathology,surgicalb; Diagnosis,differential
10.3969/j.issn.1005-5185.2015.10.008
方 春
Department of Radiology,the First Hospital of Jiaxing,Jiaxing 314000,China
Address Correspondence to:FANG Chun E-mail:fangch2000@163.com
R445.3;R736.6
2015-04-16
2015-10-02
中国医学影像学杂志2015年 第23卷10期:751-753,757
Chinese Journal of Medical Imaging 2015 Volume 23(10):751-753,757
