中性粒细胞/淋巴细胞比值对急性心肌梗死患者预后的价值
2015-11-17郭星梅王东昕韩聪聪李姮崔丽徐延敏
郭星梅,王东昕,韩聪聪,李姮,崔丽,徐延敏
中性粒细胞/淋巴细胞比值对急性心肌梗死患者预后的价值
郭星梅,王东昕,韩聪聪,李姮,崔丽,徐延敏△
目的探讨中性粒细胞/淋巴细胞比值(NLR)对急性ST段抬高型心肌梗死(STIMI)并行经皮冠状动脉介入(PCI)治疗患者发生不良事件的预测价值。方法选取我院326例STIMI患者,根据NLR分为T1组(≤3.46)、T2组(3.47~6.75)和T3组(>6.75)。收集患者一般临床资料、实验室指标、冠脉造影结果、术后TIMI分级及左室射血分数(LVEF),记录患者住院期间心力衰竭、支架内血栓再形成、室速/室颤、房颤、房室传导阻滞、心源性休克等不良事件的发生情况以及随访6个月主要心血管不良(MACE)事件如非致命性心梗、死亡、心衰再入院、缺血性卒中的发生情况。结果T3组住院期间心衰、房颤、室速/室颤及心源性休克的发生率明显高于其余两组(P<0.05),冠脉多支病变发生率明显高于T1组(54.1%vs 37.0%),且术后梗死相关动脉TIMI 3级的患者比例明显低于T1组(83.5%vs 94.4%),住院期间LVEF明显低于T1组(0.48±0.10 vs 0.52±0.10)。随访6个月,3组非致命性心梗、死亡、缺血性卒中的发生率差异无统计学意义,而T3组的因心力衰竭再入院率明显高于T1组(P<0.05)。结论NLR可能会作为急性心肌梗死患者心衰发生的预测指标。
心肌梗死;淋巴细胞;预后;心力衰竭;急性心肌梗死;中性粒细胞/淋巴细胞比值
急性ST段抬高型心肌梗死(STIMI)是最常见的急危重症之一,病情凶险,变化迅速,常常发生心源性猝死,病死率高。目前经皮冠状动脉介入(PCI)治疗能够对早期梗死心肌进行及时的再灌注,显著降低心梗患者的病死率。但PCI术后无复流和慢血流的发生仍会导致心脏不良事件的发生[1]。研究显示中性粒细胞/淋巴细胞比值(NLR)升高会导致PCI术后心肌微循环障碍,进而导致不良事件的发生[2]。本文通过测定急性心肌梗死(AMI)患者全血中白细胞计数(WBC)、中性粒细胞计数(N)、淋巴白细胞计数(L)和NLR,进一步探讨NLR在AMI中的临床预测价值。
1 资料与方法
1.1 临床资料2014年1月—2015年1月天津医科大学第二医院因STIMI住院的患者326例,其中男243例,女83例,年龄27~93岁,平均(64.46±11.61)岁。AMI诊断标准均符合《急性心肌梗死诊断和治疗指南》中的2项或3项:(1)持续胸痛>30 min。(2)心电图至少2个肢体导联或相邻胸前导联ST段抬高>1 mm或病理性Q波形成。(3)心肌坏死标志物明显升高。排除标准:恶性肿瘤、先天性心脏病、心脏瓣膜病、心肌病、左主干病变、自身免疫性疾病、急性感染性疾病、严重的肝肾功能不全、近期有严重出血病史(颅内、消化道等)、不愿签署心脏介入治疗知情同意书的患者。
1.2 研究方法所有STIMI患者入院后排除抗血小板聚集治疗禁忌,立即予以阿司匹林300 mg+氯吡咯雷300 mg或替格瑞洛180 mg嚼服,并立即抽取静脉血液送检行N、L以及相关生化指标检测。根据N和L计算NLR,并依据NLR分为T1组(NLR≤3.46)、T2组(3.46<NLR≤6.75)、T3组(NLR>6.75)。收集患者高血压、糖尿病、吸烟、饮酒、陈旧性心肌梗死、陈旧性脑梗死等病史,以及入院时血压、心率(HR)、心功能分级、发病时间等基本资料。若患者胸痛发病时间在12 h内,无血运重建禁忌情况,同意并签署PCI治疗同意书,则严格按照最新的STEMI诊疗指南[3-4]于90 min内完成PCI手术。若胸痛发病时间超治疗时间窗,择期行PCI治疗,则常规给予患者抗血小板聚集(阿司匹林100 mg口服1次/d,氯吡咯雷75 mg口服1次/d或替格瑞洛90 mg 2次/d)、抗凝、调脂等治疗,所有患者行24 h心电监护,收集冠状动脉病变结果、血管紧张素转换酶抑制剂/血管紧张素Ⅱ受体拮抗剂(ACEI/ARB)、β受体阻滞剂(β-Blocker)药物的使用情况以及患者住院期间不良事件[房颤(AF)、室速/室颤(VT/VF)、Ⅲ度房室传导阻滞(Ⅲ°VAB)、心力衰竭(HF)、心源性休克(CGS)、死亡、血栓再形成/再梗死、脑卒中]的发生情况,并门诊或电话随访6个月,记录患者主要心血管不良(MACE)事件(HF再住院、非致命性心梗、缺血性卒中、死亡)的发生情况。
1.3 统计学方法应用SPSS 22.0软件对数据进行统计分析,计量资料用均数±标准差表示,多组间比较采用方差分析,组间多重比较采用LSD-t检验,计数资料比较采用χ2检验,应用Spearman等级相关分析住院期和随访期不良事件与NLR的相关性,P<0.05为差异有统计学意义。
2 结果
2.1 一般资料及实验室指标的比较3组间年龄、性别、高血压、糖尿病、吸烟、饮酒、陈旧性心肌梗死史、陈旧性脑梗死史、入院收缩压、Killip分级、空腹血糖(FBG)、低密度脂蛋白胆固醇(LDL-C)、高密度
脂蛋白胆固醇(HDL-C)、总胆固醇(TC)、三酰甘油(TG)、肌酐(Cr)、肌酐清除率(Scr)、C反应蛋白(CRP)、红细胞计数(RBC)及血红蛋白(HGB)差异均无统计学意义(P>0.05),T3组入院HR、随机血糖(Glu)、肌钙蛋白I峰值(cTnI)、WBC、N及NLR值均高于T1和T2组,而其体质指数(BMI)、L则低于T1和T2组(P<0.05),见表1。
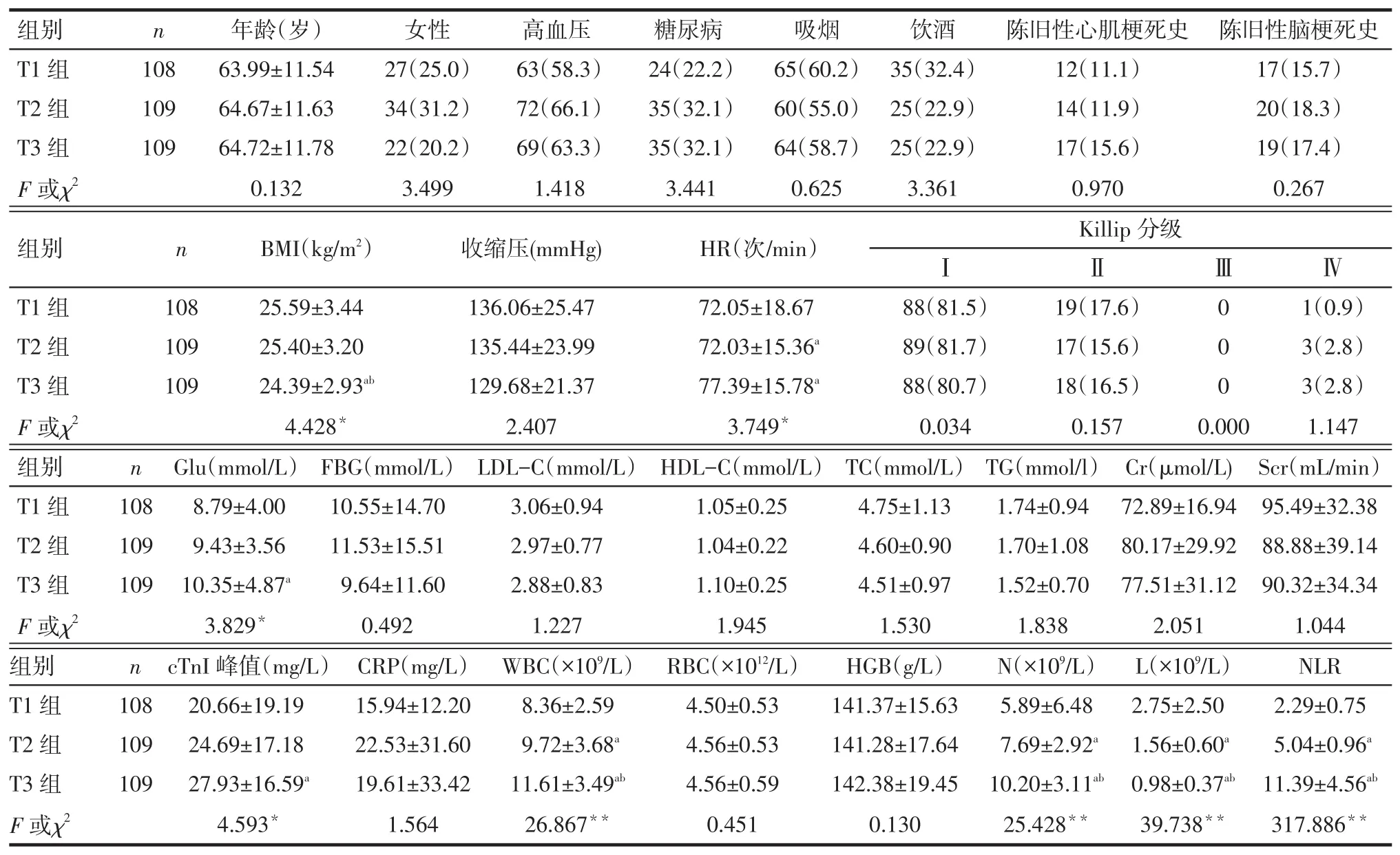
Tab.1Comparison of the clinical data and testing indexes among three groups表1 3组间患者一般临床资料与检验指标比较
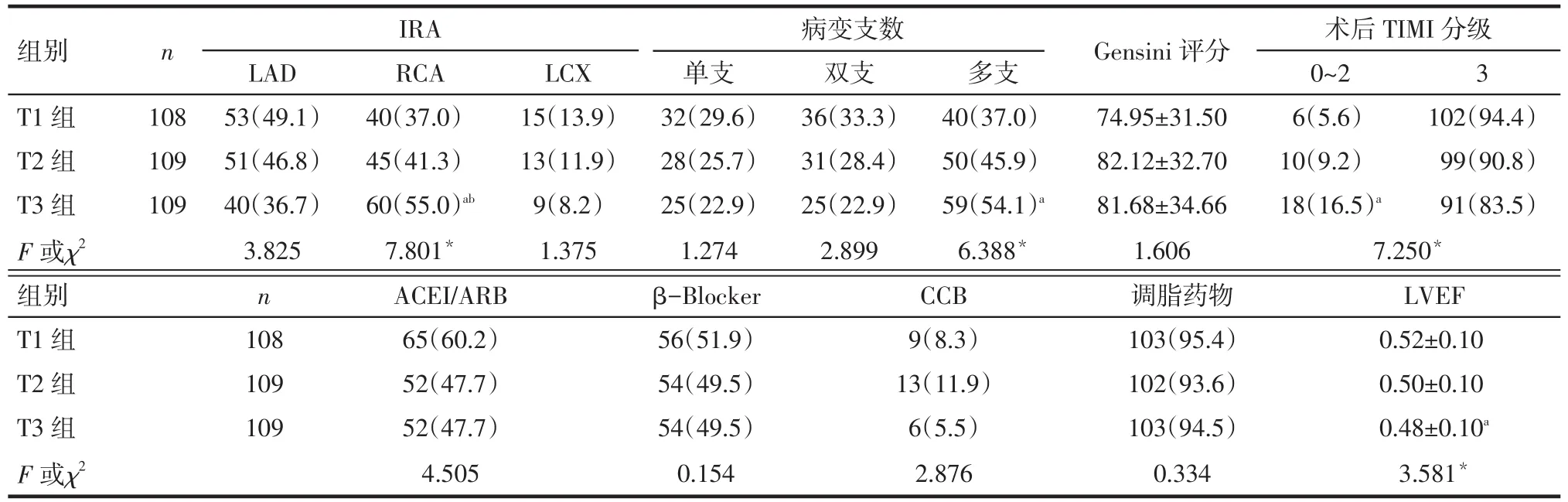
Tab.2Comparison of clinical treatment,coronary angiography results and left ventricular ejection function among three groups during hospitalization表2 患者住院期间的临床治疗、冠脉造影结果及左室射血功能比较
2.2 冠脉造影结果及临床用药比较见表2。冠状动脉造影显示梗死相关动脉(IRA)为前降支(LAD)和回旋支(LCX)3组间比较差异无统计学意义(P>0.05),而3组间右冠脉(RCA)为罪犯血管,T3组病变发生率明显高于T1和T2组,并且T3组中冠脉为多支病变的患者比例明显高于T1组,差异有统计学意义(P<0.05),但3组间Gensini评分差异无统计学意义(P>0.05)。PCI术后梗死相关动脉TIMI血流分级比较,T3组TIMI 0~2级的发生率明显高于T1组(P<0.05),而TIMI 3级发生率则低于T1组(P<0.05),ACEI/ARB、β-Blocker、钙离子通道拮抗剂(CCB)、调脂药物的使用率3组间无统计学差异(P>0.05),T3组心脏左室射血分数(LVEF)低于T1组(P<0.05)。
2.3 住院及随访期间不良事件发生率的比较住院期间3组间不良事件的发生情况明显不同,T3组AF、VT/VF、CGS的发生率明显高于T1组(P<0.05),T2和T3组HF的发生率均高于T1组(P<0.01),而3组间Ⅲ°AVB、卒中、死亡、再梗死事件的发生率无统计学差异(P>0.05)。随访6个月后,各组间非致死性心肌梗死、脑卒中、全因死亡的发生率差异无统计学意义(P>0.05),随访期间,T3组因HF再次住院治疗的患者所占比例明显高于T1组(P<0.05),见表3。
2.4 NLR与不良事件发生的相关分析STIMI患者住院及随访期间不良事件的发生与NLR呈正相关(rs分别为0.123、0.180,P<0.01),且随访期间因心衰再入院事件的发生与NLR呈正相关(rs=0.152,P<0.01)。
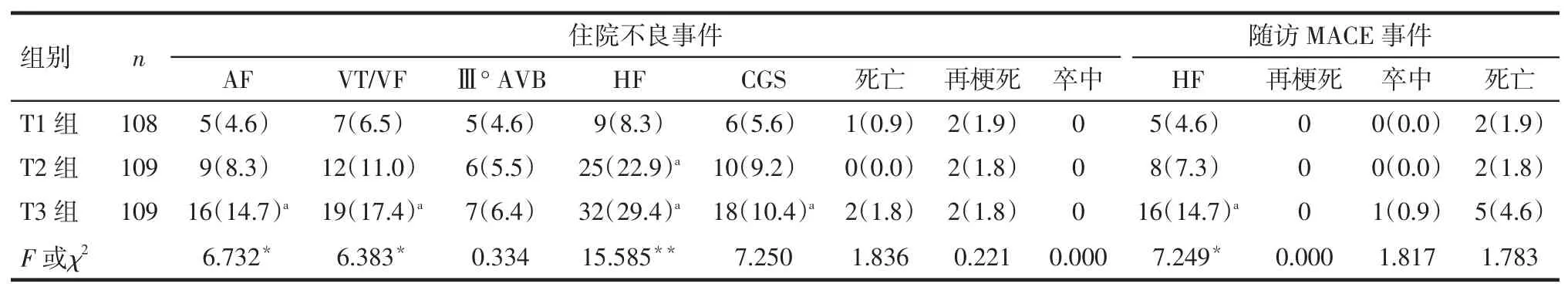
Tab.3Incidence of adverse events during hospitalization and follow-up表3 住院及随访期间不良事件的发生情况
3 讨论
3.1 NLR可作为有效的炎症指标诸多研究证实炎症反应不仅参与了动脉粥样硬化(AS)的发生发展,AS斑块破溃及临床事件的发生也与炎症细胞活化及炎症因子释放相关联[5],而白细胞是炎症反应的重要角色之一。目前对白细胞分类计数的研究越来越多,有研究显示NLR对急性冠脉综合征诊断及预后具有重要价值,可预测不良心血管事件的发生,并且NLR可作为一个比WBC更适用的炎症指标来预测冠心病的预后指标[6-7]。这可能主要取决于以下2个因素:首先,在不同的生理条件下,比如脱水状态或运动状态,可能会影响到白细胞各亚型的绝对值,而对NLR影响相对较小。其次,NLR是2种不同却互补的免疫途径的比值。中性粒细胞主要是非特异性炎症反应,分泌多种炎症介质,如弹性蛋白酶、髓过氧化物酶、氧自由基,上述物质均可导致AS斑块破裂,引起心肌梗死后心肌细胞损伤或加重心肌细胞的损伤[8-9]。而淋巴细胞代表了免疫系统调控途径,AMI患者中发现淋巴细胞的减低,这被认为是内源性皮质醇升高介导的应激反应[10],NLR整合了2种白细胞亚型的预测风险为单一危险因子,因此NLR可能具有更好的预测价值。
3.2 NLR与AMI心血管不良事件发生相关PCI治疗仍然是AMI有效恢复IRA血流的机械技术之一[3],及时有效地开通IRA可挽救严重缺血及濒临坏死的心肌、控制梗死面积、保护心脏功能和改善预后,但是仍有一些AMI患者PCI术后并发心功能不全、恶性心律失常甚至死亡等恶性事件。Soylu等[1]和Ghaffari等[11]相继发现NLR与PCI术后TIMI血流分级、泵衰竭及快速室性心律失常(VT/VF)有关。研究显示,AMI后白细胞大量浸润在缺血区,中性粒细胞体积较大,变形力弱,易黏附在毛细血管内皮细胞,形成微血管栓子,其通过毛细血管速度慢,更易阻塞缺血区毛细血管,加重心肌微循环障碍,并且梗死灶内的白细胞激活后产生多种递质和氧自由基作用于微循环,导致微血管无复流,心肌细胞功能障碍等,加重缺血性心肌损伤[12-13]。本研究显示,T3组PCI术后TIMI 0~2级的患者例数多达18(16.5%)例,这与Soylu等[1]的发现相一致,NLR与PCI术后TIMI血流分级呈负相关,NLR越高,TIMI血流分级越低,则发生梗死相关动脉无复流的风险比例可能越高。Kurtul等[14]同样证实导丝通过IRA持续无复流的发生与NLR升高密切相关,且高NLR是住院死亡事件发生的独立预测指标。由于梗死区域炎症细胞浸润、心肌细胞纤维化、胶原沉积及缝隙连接重构使心肌细胞间传导存在异质性,导致传导折返现象的存在,可能诱发心律失常[15]。本研究示T3组住院期间AF(14.7%)、VT/VF(17.4%)发生率均明显高于其余两组(NLR≤6.75),T3组患者住院期间HF(29.4%)以及随访6个月期间因HF再住院的发生率(14.7%)明显高于T1组,这与Han等[16]结果相似,Han等对AMI患者PCI术后长期预后的研究同样发现,高NLR组(NLR>6.52)住院期间MACE事件(12.7%vs 2.8%,P=0.010)、住院死亡(18.2%vs 2.8%,P<0.001)以及随访12个月MACE事件(19.1%vs 3.7%,P<0.001)的发生均高于低NLR组(NLR<6.52)。
综合大量的临床研究可知,上述STIMI患者PCI术后不良事件的发生可能与内皮功能受损、微血管堵塞、白细胞阻塞、氧自由基活化、组织水肿、机械挤压以及机体高凝状态等因素有关,但目前尚无明确的循证医学证据。
NLR作为一种便捷的实验方法,也许可以作为STIMI患者住院期间心律失常、心力衰竭、心源性休克的发生与否的危险分层依据,也可能会作为将来发生心力衰竭的预测指标。但是本研究存在一定的局限性,因该研究为非随机、单中心的回顾性研究,样本量稍小,随访时间较短,仍需进一步深入扩大研究,以明确NLR在STEMI患者中临床预测价值。
[1]Soylu K,Yuksel S,Gulel O,et al.The relationship of coronary flow to neutrophil/lymphocyte ratio in patients undergoing primary percu⁃taneous coronary intervention[J].J Thorac Dis,2013,5(3):258-264. doi:10.3978/j.issn.2072-1439.2013.05.13.
[2]Arakawa K,Yasuda S,Hao H,et al.Significant ssociation between neutrophil aggregation in aspirated thrombus and myocardial dam⁃age in patients with ST-segment elevation acute myocardialinfarc⁃tion[J].Circ J,2009,73(1):139-144.
[3]Steg PG,James SK,Atar D,et al.Task Force on the management of ST-segment elevation acute myocardial infarction of the European Society of Cardiology(ESC).ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-seg⁃ment elevation[J].Eur Heart J,2012,33(20):2569-2619.doi:10. 1093/eurheartj/ehs215.
[4]O′Gara PT,Kushner FG,Ascheim DD,et al.2013 ACCF/AHA gui deline for themanagement of ST-elevation myocardial infarction:ex⁃ecutive summary:a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines[J].J Am Coll Cardiol,2013,61(4):485-510.doi:10.1002/ccd.24776.
[5]Lucas AL,Korol R,Pepine CJ.Inflammation in atherosclerosis:some thoughts about the acute coronary syndromes[J].Circulation,2006,113(17):e728-e732.
[6]Shen XH,Chen Q,Shi Y,et al.Association of neutrophil/lympho⁃cyte ratio with long-term mortality after ST elevation myocardial in⁃farction treated with primary percutaneous coronary intervention[J]. Chin Med J(Engl),2010,123(23):3438-3443.
[7]Tamhane UU,Aneja S,Montgomery D,et al.Association between admission neutrophil to lymphocyte ratio and outcomes in patients with acute coronary syndrome[J].Am J Cardiol,2008,102(6):653-657.doi:10.1016/j.amjcard.2008.05.006.
[8]Baldus S,Heeschen C,Meinertz T,et al.Myeloperoxidase serum levels predict risk in patients with acute coronary syndromes[J]. Circulation,2003,108(12):1440-1445.
[9]Tousoulis D,Antoniades C,Koumallos N,et al.Pro-inflammatory cytokines in acute coronary syndromes:from bench to bedside[J]. Cytokine Growth Factor Rev,2006,17(4):225-233.
[10]Onsrud M,Thorsby E.Influence of in vivo hydrocortisone on some human blood lymphocyte subpopulations.I.Effect on natural killer cell activity[J].Scand J Immunol,1981,13(6):573-579.
[11]Ghaffari S,Nadiri M,Pourafkari L,et al.The predictive value of total neutrophil count and neutrophil/lymphocyte ratio in predicting inhospital mortality and complications after STEMI[J].J Cardiovasc Thorac Res,2014,6(1):35-41.doi:10.5681/jcvtr.2014.007.
[12]Yellon DM,Hausenloy DJ.Myocardial reperfusion injury[J].N Engl J Med,2007,357(11):1121-1135.
[13]Frangogiannis NG,Smith CW,Entman ML.The inflammatory re⁃sponse in myocardial infarction[J].Cardiovasc Res,2002,53(1):31-47.
[14]Kurtul A,Murat SN,Yarlioglues M,et al.Increased neutrophil-tolymphocyte ratio predicts persistent coronary no-flow after wire in⁃sertion in patients with ST-elevation myocardial infarction undergo⁃ing primary percutaneous coronary intervention[J].CLINICS,2015,70(1):34-40.doi:10.6061/clinics/2015(01)07.
[15]Zhu JG,Zhu L,Yin YG,et al.Early ventricular arrhythmia in pa⁃tients with acute myocardial infarction(AMI)week blood NLR changes and significance[J].Shandong Medicine,2014,54(38):59-60.[朱俊国,朱莉,殷屹岗,等.急性心肌梗死早期室性心律失常患者外周血NLR变化及意义[J].山东医药,2014,54(38):59-60].doi:10.3969/j.issn.1002-266X.2014.38.020.
[16]Han YC,Yang TH,Kim DI,et al.Neutrophil to Lymphocyte Ratio Predicts Long-Term Clinica Outcomes in Patients with ST-Seg⁃ment Elevation Myocardial Infarction Undergoing Primary Percuta⁃neous Coronary Intervention[J].Korean Circ J,2013,43(2):93-99. doi:10.4070/kcj.2013.43.2.93.
(2015-07-20收稿2015-07-30修回)
(本文编辑李鹏)
Prognostic value of Neutrophil-to-Lymphocyte ratio in patients with ST-segment elevation myocardial infarction
GUO Xingmei,WANG Dongxin,HAN Congcong,LI Heng,CUI Li,XU Yanmin△
Department of Cardiology,The Second Hospital of Tianjin Medical University,Tianjin 300211,China△
ObjectiveTo investigate the clinical prognostic value of neutrophils to lymphocyte ratio(NLR)in patients with ST-segment elevation myocardial infarction(STIMI)who underwent percutaneous coronary intervention(PCI).MethodsA total of 326 patients with acute ST segment elevation myocardial infarction were enrolled.According to the neutro⁃phils to lymphocyte ratio,patients were divided into group T1(≤3.46),group T2(3.47-6.75)and group T3(>6.75).Basic clinical data,laboratory indexes,coronary angiography results,TIMI grading and left ventricular ejection fraction(LVEF)were collected in all groups.Incidence of adverse events in hospital such as acute heart failure,thrombosis,ventricular tachy⁃cardia and ventricular fibrillation,atrial fibrillation,atrioventricular block and cardiogenic shock,were recorded.Major ad⁃verse cardiac events(MACE),death of all causes,non-fatal MI,ischemic stroke and readmission due to heart failure at the 6-month follow-up were also noted.ResultsThe incidence of heart failure,atrial fibrillation,ventricular tachycardia/ven⁃tricular fibrillation and cardiogenic shock was higher in group T3 than those in the other two groups(P<0.05).The inci⁃dence of multivessel coronary artery disease was significantly higher in group T3 than that in group T1(54.1%vs 37.0%,P<0.05).The percentage of TIMI grade 3 in post-operative infracted artery was significantly lower than that in group T1(83.5%vs 94.4%).Left ventricular ejection fraction was significantly lower in group T3 than that of group T1 during hospital⁃ization(0.48±0.10 vs 0.52±0.10).There was no significant difference in the incidences of death,non-fatal MI,ischemic stroke at 6 month follow up.But the rate of readmission due to heart failure was significantly higher in group T3 than that in the group T1(P<0.05).ConclusionNeutrophils to lymphocyte ratio may be a useful marker to predict the prognosis of pa⁃tients with heart failure due to acute myocardial infarction.
myocardial infarction;lymphocytes;prognosis;heart failure;acute myocardial infarction;neutrophil-tolymphocyte ratio
R541.4
A
10.11958/j.issn.0253-9896.2015.08.003
天津医科大学第二医院心内科(邮编300211)
郭星梅(1987),女,硕士在读,主要从事冠心病基础与临床研究
△通讯作者E-mail:xuyanminphd@aliyun.com
