术后超早期CT检查判断颅内肿瘤术后出血的临床价值
2015-11-02陈正和王翦赛克牟永告柯超张湘衡陈银生林富华张继蒋小兵陈忠平
陈正和 王翦 赛克 牟永告 柯超 张湘衡 陈银生 林富华 张继 蒋小兵 陈忠平
术后超早期CT检查判断颅内肿瘤术后出血的临床价值
陈正和*王翦*赛克*牟永告*柯超*张湘衡*陈银生*林富华*张继*蒋小兵*陈忠平*
目的探讨颅脑肿瘤患者开颅术后超早期CT检查的意义以及手术后出血的原因分析。方法回顾性分析我院2013年1月至2013年12月216例颅脑肿瘤手术后早期施行CT检查的患者资料。结果 216例颅内肿瘤开颅术后进行早期CT检查,9例术后发生颅内血肿,其中4例在术后超早期(6h内)行CT检查即有出血表现。该9例术后出血病患的病理分别为脑膜瘤5例,髓母细胞瘤1例,垂体腺瘤1例,转移瘤(鳞癌)1例,少突胶质瘤1例。该9例患者中,3例患者予以保守治疗,6例经再次手术清除颅内血肿。9例患者均好转。结论 术中止血不彻底、术中颅内压骤降、富血管的肿瘤病理类型(如脑膜瘤)等是颅脑肿瘤患者术后形成血肿的可能原因。术后超早期CT检查可早期发现颅脑肿瘤术后出血,提高患者预后,对其临床意义值得深入研究。
开颅术 颅内血肿 颅内肿瘤 超早期CT
颅脑肿瘤术后的各种并发症对患者生存质量影响巨大,特别是术后出血发生后,患者可能出现严重不可逆的神经功能障碍。如何早期发现颅脑肿瘤术后的出血,对神经外科临床工作意义重大。随着目前影像技术的发展、成熟,MRI、正电子发射计算机断层显像(Position Emission Computed Tomography,PET)等技术越来越广泛的应用于神经外科领域。不过,基于经济性和灵活性,CT检查在神经外科中仍占据一席之地。而术后超早期(<6h)CT检查,即术后于麻醉清醒后6h内进行的CT检查在全国各大医院得到不断重视。本文通过回顾性分析我院2013年1月至12月216例颅脑肿瘤手术后超早期施行CT检查的患者资料,探讨超早期CT在临床工作中的应用价值,并结合文献分析术后发生颅内出血的原因。
1 资料和方法
1.1一般资料选择我院神经外科2013年1月至12月初次施行颅脑肿瘤手术的患者,所有患者术后6h内经麻醉清醒拔管后均实行超早期CT检查,对术后恢复过程中出现神经功能异常症状的患者均实行急诊CT检查。排除标准:患者术后复苏困难,手术时间超过6h者均未入选。共入选216名患者,其中男116例,女100例,年龄4~71岁,平均(45.22±18.73)岁。肿瘤类型经病理检查明确并分类,星形细胞瘤共64例(29.63%),其中为胶质母细胞瘤36例(16.67%);其他为脑膜瘤63例(29.17%),少突胶质瘤12例(5.56%),转移瘤21例(9.72%),神经鞘瘤10例(4.63%),海绵状血管瘤8例(3.70%),室管膜瘤7例(3.24%),垂体腺瘤6例(2.78%),畸胎瘤和淋巴瘤均为4例(1.85%),放射性脑病及皮样囊肿均为3例(1.39%),颅咽管瘤、软骨肉瘤、胚胎发育不良性神经上皮肿瘤、血管母细胞瘤、朗格汉斯细胞增生症均为2例(0.92%),表皮样囊肿1例(0.46%)。
1.2方法 GE Discovery CT750 HD系统,常规以听眉线为基线,常规头部扫描方式120KV,180mA,准值层厚10mm,螺距1。每例病例均于术后6h内行CT检查。检查项目:术后患者是否存在占位性效应的颅内积气、积液、出血。
2 结果
2.1颅内积气 术后复查CT绝大多数发现颅内积气,其中主要为硬膜外积气180例,硬膜下积气193例,脑室内积气22例。绝大多数颅内积气对疾病的治疗无影响,但其中1例髓母细胞瘤患者术后出现颅内高度积气,临床症状表现为术后头晕症状加重,经对症加强脱水后好转。
2.2皮下积液 术后出现皮下积液2例,分别为1例中颅窝底脑膜瘤及1例甲状腺癌右顶骨转移。该2例患者均存在低蛋白血症,手术均切除大片受侵袭颅骨(>8cm),并行钛板修补术,经皮下穿刺抽液后好转。
2.3颅内出血 术后超早期CT检查发现颅内出血4例。另外,其他患者术后恢复过程中由于神经系统症状异常,如意识状态改变,术后出现局灶性神经功能障碍等,经急诊复查颅脑CT发现出血5例。见表1。9例术后出血患者中3例因症状较轻,遂行保守治疗,其余6例予以急诊手术清除血肿。该9例患者均好转出院。
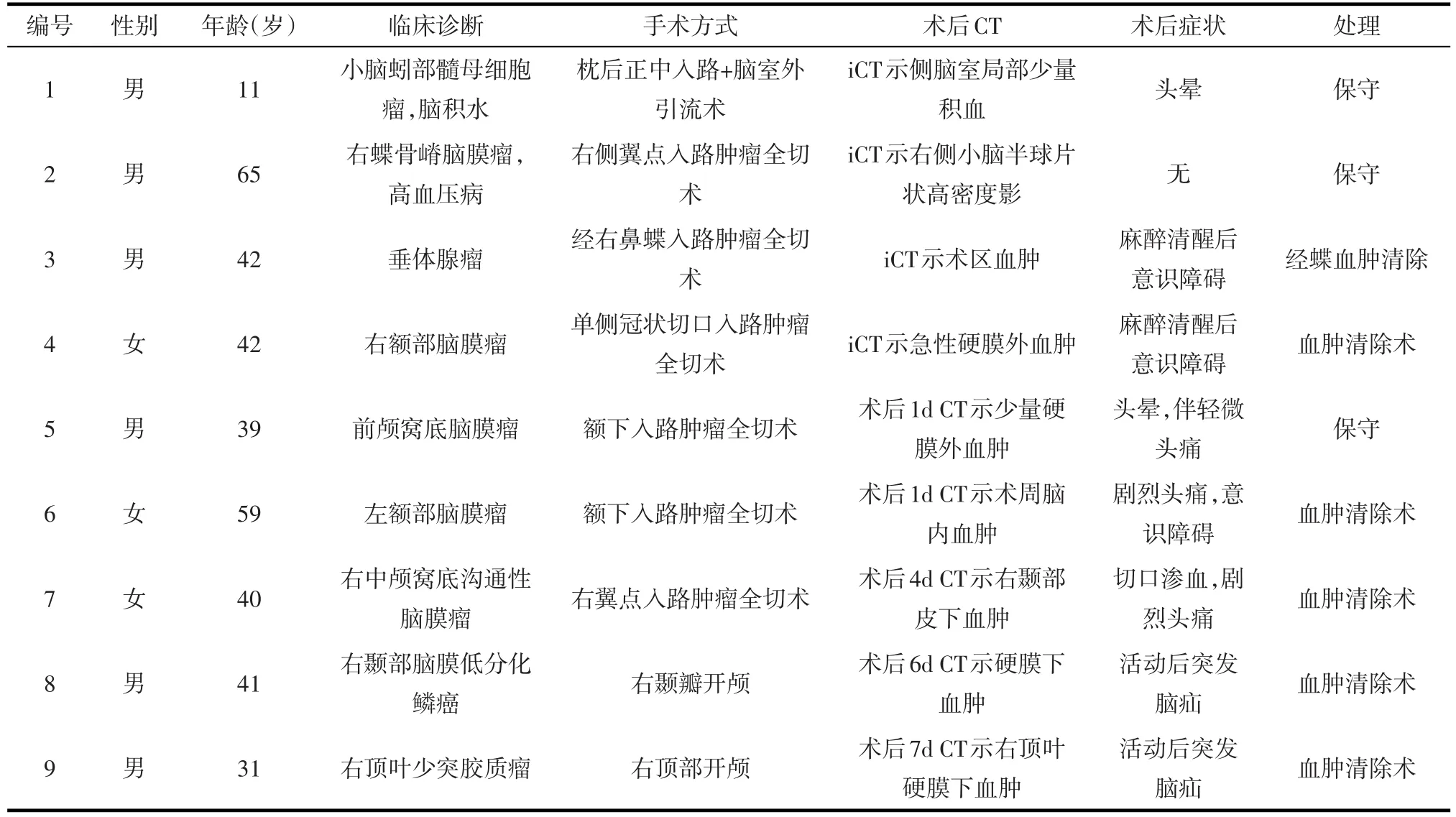
表1 9例颅脑肿瘤手术后出血患者信息
3 讨论
颅脑肿瘤是神经外科领域中一个重要亚专科。相比其他亚专科如脑血管病、创伤等,颅脑肿瘤手术多为择期手术,术前准备充分,但手术时间长,病患发病年龄相对较高,且多存在基础疾病如糖尿病、高血压病等,并且由于颅脑肿瘤在发生、发展过程中,对周围的组织环境产生长期病理生理影响,肿瘤供血血管丰富、迂曲,肿瘤血管组织层次不完整。故颅脑手术术后的出血发生率较高,一般在0.5%~5%[1-3],本组颅脑肿瘤术后出血的发生率为4.17%。
术后出血的发生可迅速影响患者的恢复过程,神经外科医师可通过患者症状体征的变化,如术后头痛明显加重,意识状态的改变,局灶性神经功能的障碍、恶化等来判断颅内出现异常,但这存在相对滞后性。目前CT检查的设备技术在国内已经非常成熟,CT检查对颅内出血也是诊断金标准,同时也可以评估其他病理生理特征如水肿范围。我们通过应用颅脑肿瘤手术后iCT检查来检测、评估该方法对颅脑肿瘤手术的作用。在本文9例术后存在出血的患者中有4例行iCT检查时即发现存在术后出血,其中2例因出血量少而采取保守治疗,另2例患者因出血量较多并有严重意识障碍而行手术治疗而好转。余5例患者虽iCT检查时未证实颅内出血,但于术后出现临床症状异常后行颅脑CT检查证实出血的存在,经相应的治疗方式而好转。这9例患者最终恢复良好与迅速有效的检查密切相关,特别是4例经iCT检查证实术后出血的患者,由于此时患者尚处于麻醉复苏后,意识状态仍欠清醒,iCT检查在此扮演重要角色。同时,存在轻微出血的患者由于已施行了iCT检查,在随后保守治疗过程中,复查CT并对比iCT结果对于评估患者病情决定后续治疗也很有价值[4]。
另外,回顾此次6例经再次手术清除血肿的病例并结合文献,我们发现颅脑肿瘤术后出血的原因存在多样化。
我们的9例术后出血病例中,5例为脑膜瘤,1例为髓母细胞瘤,1例为垂体腺瘤(经蝶入路),1例为筛窦鳞癌内外沟通骨转移,1例为少突胶质瘤。其中脑膜瘤在术后出血病例中的占比超过一半(5/9),远高于其他肿瘤类型。这跟脑膜瘤本身的特点有直接关系[5]。脑膜瘤的血供丰富,且存在高灌注性损伤[6]。因为“盗血”作用,使得肿瘤周围脑组织长期处于低灌注状态,当切除肿瘤后,血流动力学的改变使得原先适应慢性缺血的肿瘤周围脑组织短时间内过度灌注,局部血管强度无法承受术后高灌注,血管受损破裂出血。而髓母细胞瘤手术由于肿瘤部位较深,靠近脑干,术中不宜过度电灼而多采用压迫止血,当出现术后一过性颅内压增高时,易再次出血。
一般而言,术中对于非肿瘤性血管务必做到尽量保留。但是,当欲保留的血管因缺乏局部组织的支撑出现较明显张力时,对其取舍与否就值得商榷。我们的术后出血病例中有2例硬膜下血肿均为术后1周余发生,在该时段内,患者活动量一般增多。1例为右颞部脑膜低分化鳞癌(图1),1例为右顶叶少突胶质瘤(图2),急诊手术发现术区原保留的血管破溃出血。
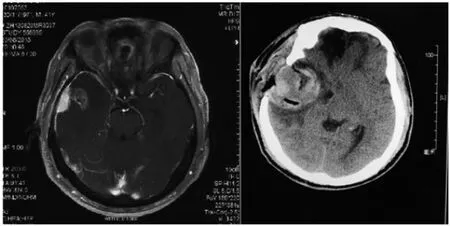
图1 右颞部脑膜低分化鳞癌患者术后1周,术区硬膜下血肿

图2 右顶叶少突胶质瘤患者术后1周,术区硬膜下血肿
手术止血不彻底[7]为颅脑手术术后出血的重要原因。多见于巨大肿瘤手术或深部肿瘤手术,手术时间长,手术人员常对止血困难部位反复止血操作,使得一些小动脉暂时痉挛而误为已止血彻底,或者止血时局部形成焦痂,在术后由于患者麻醉复苏过程中血压波动或者术后恢复期间头部活动剧烈,均可能导致焦痂破溃出血。此种出血多发生快,危害重,多以硬膜外血肿、脑内血肿为主。颅内压骤降多见于幕下肿瘤或巨大肿瘤切除术后。术中过度使用脱水剂,或过度、过快打开脑池、脑室系统,均造成颅内压骤降,引起脑组织塌陷,继而硬膜下间隙扩大,桥静脉可能断裂。此类血肿多发生于手术远隔部位,文献报道发生率约在0.38%~3.4%,在我们的术后出血病例中亦出现1例(图3)。对于此类血肿,主要在于预防,术中注意脑脊液的缓慢释放,对巨大肿瘤的剥离、切除速度的控制,保持麻醉深度的稳定均有助于控制此类血肿的发生[8]。

图3 右侧蝶骨嵴脑膜瘤术后远隔部位(右小脑半球)出血
颅脑肿瘤术后如何早期发现可能存在的颅内出血是神经外科领域的一个课题。本文应用超早期CT检查来及时发现术后可能存在的颅内出血并予以相应有效的治疗手段支持了该检查观点的价值。如何深入研究该项检查对今后的临床工作的作用值得我们重视。另外,在目前现实临床工作环境的逐渐恶化,超早期行CT检查对临床医师、临床工作的顺利、合理的进行也很有必要。
[1]江玉泉,刘玉光,张庆林,等.颅内肿瘤切除术后颅内血肿42例发生因素分析[J].中华神经外科杂志,2001,17(1):1.
[2]Taylor WA,Thomas NW,Wellings JA,et al.Timing of postoperative intracranial hematoma development and implications for the best use of neurosurgical intensive care[J].J Neurosurg,1995,82(1):48-50.
[3]Kalfas IH,Little JR.Postoperative hemorrhage:a survey of 4992 intracranial procedures[J].Neurosurgery,1988,23(2): 343-347.
[4]Li Q,Zhang G,Huang YJ,et al.Blend sign on computed tomography:Novel and reliable predictor for early hematoma growth in patients with intracerebral hemarrhage[J].Storke,2015,46(8):2119-2123.
[5]Rezazadeh A,Rohani M,Tahamy SA.Remote cerebellar hemorrhage[J].Arch Iran Med,2011,14(4):292-293.
[6]Rafiq MK,Connolly D,Randall M,et al.Cerebral hyperperfusion syndrome[J].Pract Neurol,2014,14(1):64-66.
[7]严琪,刘文春,龚会军,等.颅内肿瘤开颅术后再出血的原因及其防治[J].昆明医科大学学报,2013,39(1):28.
[8]孙建军,师蔚,周任,等.颅内肿瘤术后远隔部位硬膜外血肿[J].中国神经精神疾病杂志,2009,35(1):2.
(责任编辑:甘章平)
R651
A
2015-06-12)
