高频振荡通气治疗重症新生儿呼吸窘迫综合征的疗效观察
2015-10-28胡小华贺元成
杨 磊 胡小华 贺元成
(江西省新余市妇幼保健院新生儿科,江西 新余 338000)
高频振荡通气治疗重症新生儿呼吸窘迫综合征的疗效观察
杨 磊 胡小华 贺元成
(江西省新余市妇幼保健院新生儿科,江西 新余 338000)
目的 探讨高频振荡通气(HFOV)在重症新生儿呼吸窘迫综合征(NRDS)的治疗效果及安全性。方法 16例重症NRDS患儿在实施常频机械通气治疗过程中,出现以下情况之一则改用高频振荡通气(HFOV)治疗:①X线胸片提示肺透明膜病变在Ⅲ级以上;②氧浓度≥80%、PIP≥25 cm H2O且血氧饱和度(SpO2)仍≤85%;③NRDS合并有肺气漏、肺动脉高压者。结果 经HFOV治疗后,16例患儿肤色逐渐转红润,2 h内SpO2≥88%,12 h后患儿需氧浓度(FiO2)、平均气道压(MAP)、动脉血氧分压(PaO2)、二氧化碳分压(PaCO2)、氧合指数(OI)与使用HFOV前比较明显改善,差异有统计学意义(P<0.05)。所有患儿最终均撤机成功并治愈出院。机械通气时间平均为95.2 h,其中HFOV时间平均为40.1 h。HFOV治疗过程中血压、心率无明显变化。结论 HFOV治疗重症NRDS安全有效,值得临床推广。
新生儿;重症呼吸窘迫综合征;高频震荡通气
呼吸窘迫综合征(respiratory distress syndrome,RDS)是新生儿期最常见的疾病之一,尤其以早产儿多发,起病急、进展迅速、重症者病死率高。近10年来由于中国各大城市新生儿重症监护室(NICU)呈飞跃式发展,常频通气(conventional mechanical ventilation,CMV)和肺泡表面活性物质(PS)的广泛应用,早产儿存活率大大提高,本病的抢救成功率较前亦显著提高。但CMV治疗重症RDS需要高压力和高通气,易出现肺气漏、早产儿视网膜病(ROP)和支气管肺发育不良(BPD)等并发症[1-3],以及存在低通气压力不足以改善肺血氧含量和高通气压力易导致肺组织损伤等缺陷。高频振荡通气(HFOV)是一种新型的呼吸机通气技术,它采用高频率,小潮气量,以接近肺共振的高频率振荡产生双向压力变化将喷射气流通过开放气道送入肺内,借助气体分子的振荡和弥散,达到有效气体交换,能减少急性肺损伤。对常频呼吸机治疗失败的患儿改用高频振荡通气获得很好疗效。本研究回顾总结我院16例经CMV治疗失败后改用HFOV的重症NRDS患儿,取得了良好的临床效果,报道如下。
1 资料与方法
1.1一般资料:所选患儿为2012年7月至2014年7月我院新生儿科收治,符合重症RDS标准,RDS诊断按照实用新生儿学第4版诊断标准[4],共计16例,其中男性患儿11例,女性患儿5例;入院年龄0.5~20 h,平均为(4.4±4.1)h,出生体质量1020~2280 g,平均为(1767± 681)g,胎龄29+2~36周,平均为(31.3±2.0)周。
1.2方法
1.2.1初始治疗:凡入院经胸片诊断为NRDS患儿均予应用NCPAP或CMV治疗:初调呼吸机参数为:SIMV/AC模式,FiO2为30%~40%,呼吸频率(RR)为40~60次/分,吸气峰压(PIP)为20~25 cm H2O,呼气末正压(PEEP)为5~8 cm H2O,吸气时间(Ti)为0.3~0.5 s。目标为使动脉血氧分压(PaO2)维持在50~70 mm Hg和(或)经皮血氧饱和度(TcSO2)在88%~95%、二氧化碳分压(PaCO2)维持在在35~55 mm Hg。有条件者给予气管内注入肺泡表面活性物质(PS,固尔苏)100~200 mg/kg。
1.2.2应用指征:治疗后出现以下情况之一:①X线胸片提示肺透明膜病变在Ⅲ级以上;②氧浓度≥80%、PIP≥25 cm H2O且血氧饱和度(SpO2)仍≤85%;③NRDS合并有肺气漏、肺动脉高压者。
1.2.3参数调节:选用Stephanie公司的新生儿专用sophie呼吸机HFOV模式。初设参数:频率(F)10~15 Hz,平均气道压(MAP)10~20 cm H2O,初始FiO290%,吸气时间百分率(Ti%)33%,振荡幅度(△P)20~30 cm H2O,以胸壁可见振动,四肢无振动为准。调节:通过调节FiO2及MAP来改善肺部氧合,根据PaO2调节FiO2,至FiO2≤40% ,PaO2≥50 mm Hg为止,同时以1~2 cm H2O的幅度逐渐增减MAP,最大值为20 cm H2O,通过动态胸片观察肺充气情况,以达膈面后肋第8~9肋为佳,避免过度充气。主要通过调节振幅△P来实现肺换气,其次为调节F实现,使PaCO2目标值为35~55 mm Hg。撤机:平均气道压(MAP)≤8 cm H2O、FiO2≤0.4,且血气、血氧维持好,可考虑过渡到CPAP或者SIMV直至撤机。所有患儿在治疗过程中监护体温、心率、呼吸、血压及TcSpO2,保持TcSpO2在88%~95%。
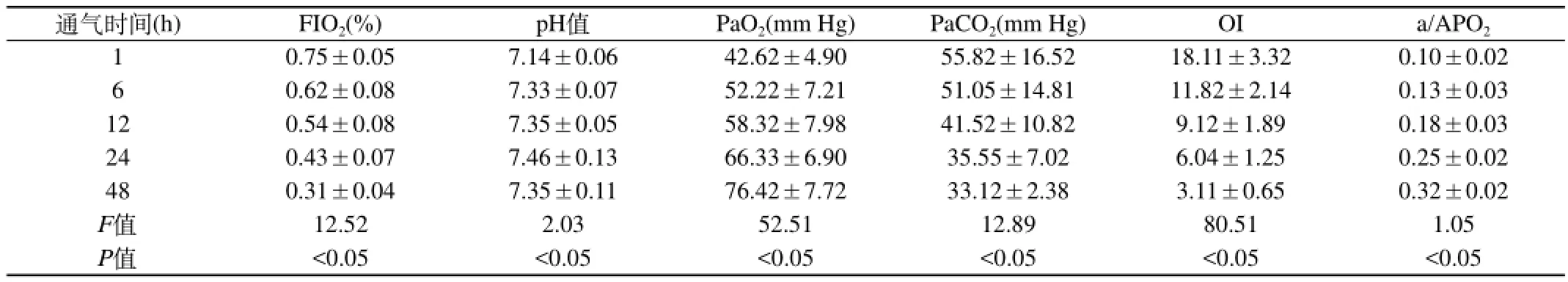
表2 HFOV治疗16例患儿血气、OI、a/APO2变化
1.3观察指标:记录HFOV治疗后第1、6、12、24、48 h呼吸机参数:FiO2、MAP、ΔP,血气分析的pH、PaO2、PaCO2,计算OI;记录上机时间、氧疗时间及住院时间:记录存活患儿发生气胸、颅内出血、支气管肺发育不良、肺出血等并发症的情况。
1.4数据处理:所有数据均采用SPSS 19.0统计软件进行统计分析,计量资料以均值±标准差()表示,差异性比较采用t检验,计数资料采用卡方检验,P<0.05为差异有统计学意义。
2 结 果
2.1临床结局:上述16例患儿经HFOV治疗后均成功撤机并治愈出院,住院期间监测头颅B超未见重度颅内出血,支气管肺发育不良或其他慢性肺部疾病发生率未见明显增加,总机械通气时间平均为95.2 h,其中HFOV时间平均为40.1 h。
2.2应用HFOV治疗后呼吸机参数变化情况:患儿应用HFOV治疗,48 h后FiO2、MAP、△P显著下降,差异有统计学意义(P<0.05),见表1。
2.3应用HFOV治疗后血气、OI、a/APO2变化:经HFOV治疗后,16例患儿第1、6、12、24、48 h血PaO2明显上升,PaCO2下降,PH值升高,FiO2、OI显著下降,a/APO2显著上升,差异有统计学意义(P<0.05)。见表2。
3 讨 论
新生儿呼吸窘迫综合征(RDS)是新生儿期常见的危急重症.早产儿、剖宫产新生儿及糖尿病母亲新生儿为好发因素,其发病率在我国约为1%,是新生儿尤其是早产儿早期死亡的主要原因之一[5]。因PS的缺乏导致肺泡萎陷致换气障碍,引发的缺氧、酸中毒继而导致肺毛细血管通透性增高,外渗的血浆纤维蛋白阻碍肺换气,进一步加重缺氧,严重者甚至出现肺动脉高压,出现动脉导管或卵圆孔水平的右向左分流,造成顽固性低氧血症为其主要的病理改变。轻症(Ⅰ、Ⅱ)RDS经正压通气或CMV治疗,常可取得较好的疗效;联合肺泡表面活性物质治疗后病死率较以往进一步下降[6],但临床上仍有不少患儿在应用上述治疗手段后效果不佳。高频振荡通气是一种新型的呼吸机通气技术,以接近肺共振的高频率振荡产生双向压力变化实现有效气体交换而改善氧合。国内多中心研究表明在治疗新生儿重症NRDS、气胸、肺出血等严重呼吸衰竭中HFOV能有效改善肺通气、换气功能,减少氧中毒、气压伤等并发症,安全性好[7-9]。本组重症RDS 患儿在传统CMV治疗失败的情况下,改用HFOV治疗后症状逐渐好转,全部16例患儿均成功撤机并出院。传统的CMV压力不足时无法纠正低氧血症,压力过高时则可能引起肺气漏等并发症,本组患儿在HFOV治疗过程中,未发现气漏并发症。有研究表明,HFOV可能导致脑室内-脑室周围出血(PVH-IVH)和脑白质软化(PVL)的发生概率增加[10]。本组患儿头颅B超动态检查未发现重度颅内出血,脑白质软化发生率明显升高,与游楚明等[11]的研究结果相同。综上所述,HFOV作为一种肺保护通气策略,在传统CMV治疗失败或压力要求高的情况下,能在不增加相关并发症的情况下更好地改善RDS患儿的氧合、提高抢救成功率,值得有条件的医院推广应用。
[1] 黄进洁,吴本清.新生儿呼吸机相关性肺损伤动物模型的建立[J].广东医学,2010,31(6):684-685.
[2] 陈平洋.新生儿呼吸衰竭的治疗进展[J].实用儿科临床杂志, 2011,26(14):1072-1074.
[3] Gerstmann DR,Minton SD,Stoddard RA,et al.The Provo multicenter early HFOV trial:improved pulmonary and clinical outcome in respiratory distress syndrome[J].Pediatrics,1996,98(6 Pt1):1044-1057.
[4] 邵肖梅,叶鸿瑁,丘小汕.实用新生儿学[M].4版.北京:人民卫生出版社,2011:395-398.
[5] 娥庆云,王建春,肖敏,等.新生儿呼吸衰竭的临床相关因素分析[J].中国小儿急救医学,2008,15(8):373-374.
[6] 周晓光,柳国胜.肺表面活性物质预防早产儿呼吸窘迫综合征的研究进展[J].中华围产医学杂志,2000,3(1):59-61.
[7] 周伟,荣萧.高频振荡通气在新生儿的应用[J].中国新生儿科杂志, 2012,27(4):217-222.
[8] 李燕,潘新年,杨广林,等.高频振荡通气对新生儿呼吸衰竭氧合改善的临床研究[J].临床儿科杂志,2012,30(9):854-856
[9] 陈丹,黄西林,李小萍,等.高频振荡通气治疗新生儿肺出血的临床研究[J].临床儿科杂志,2011,29(3):212-215
[10] 戎群芳,黄绮薇,汤定华,等.高频通气治疗新生儿重症呼吸衰竭[J].小儿急救医学,2004,11(4):228-230.
[11] 游楚明,傅万海,孟琼,等.高频振荡通气治疗新生儿呼吸窘迫综合征的研究[J].中国新生儿科杂志,2013,28(2):99-101.
Observation of Curative Effect of Highfrequency Osillatory Ventilation in Treatment of Severe Neonatal Respiratory Distress Syndrome
YANG Lei, HU Xiao-hua, HE Yuan-cheng
(Department of Neonatology, the Women and Children Hospital of Xinyu, Xinyu 338000, China)
Objective To evaluate the effectiveness and safety of highfrequency osillatory ventilation in the treatment of severe neonatal respiratory distress syndrome. Methods 16 cases of severe NRDS patients in the implementation of mechanical ventilation in the treatment process, any of the following circumstances used of high-frequency oscillatory ventilation (HFOV) therapy: ①X Ray suggested pulmonary disease above the level Ⅲ; ②the inhaled oxygen concentration was 80% or higher,peak inspiratory pressure more than 25 cm H2O, transcutaneous oxygen saturation was still not stable at 85% above; ③neonatal respiratory distress syndrome combined with pulmonary gas leakage, pulmonary hypertension. Results After HFOV treatment, 16 cases of children with skin color gradually turned red, 2 hours SpO2≥88%, oxygen concentration in children with 12 hours (FiO2), mean airway pressure (MAP), arterial oxygen pressure(PaO2), partial pressure of carbon dioxide (PaCO2), oxygenation index (OI) and HFOV improved significantly compared, the difference was statistically significant. All children were successfully withdrawn machine and lived out of the hospital. Total mechanical ventilation time averaged 95.2 hours, and HFOV time averaged 40.1 hours. No significant cardiac complication was observed. Conclusion HFOV is safe and effective in the treatment of severe neonatal respiratory distress syndrome. It is worthy to clinical promotion.
Neonate; Severe neonatal respiratory distress syndrome; Highfrequency osillatory ventilation
R563.8
B
1671-8194(2015)32-0022-02
