妊娠期糖尿病两种不同诊断标准对妊娠结局的影响
2015-09-11温华英
温华英
[摘要] 目的 探讨妊娠期糖尿病两种不同诊断标准对妊娠结局的影响。 方法 选取2011年1月~2012年12月来我院产检的初产妇800例,其中2011年1~12月采用乐杰主编的第7版《妇产科学》(GO)中妊娠期糖尿病诊断标准诊断妊娠期糖尿病孕妇50例,2012年1~12月采用国际糖尿病与妊娠研究组(IADPSG)诊断标准诊断妊娠期糖尿病孕妇60例。观察比较两组孕妇的妊娠结局。 结果 IADPSG组孕妇剖宫产率及新生儿出生体重明显低于GO组,差异有统计学意义(P<0.05);两组孕妇妊娠高血压综合征、胎膜早破、羊水过多及新生儿黄疸、早产儿发生率比较,差异无统计学意义(P>0.05)。 结论 采用IADPSG诊断标准能提高妊娠期糖尿病诊断率,科学、合理的生活方式干预及必要的治疗,可减少不良妊娠结局的发生。
[关键词] 妊娠期糖尿病;诊断标准;妊娠结局
[中图分类号] R714.256 [文献标识码] A [文章编号] 1674-4721(2015)08(a)-0090-03
妊娠期糖尿病在产科疾病中较为常见,其发病率逐渐增高[1-2],患者常无明显自觉症状,较难发现,如不及时诊断和治疗,其对母婴健康的威胁较为严重,可导致不良妊娠结局。近年来,国内外对妊娠期糖尿病的诊断标准争议不断,意见不一。因此,寻求一种适合我国人群的妊娠期糖尿病诊断标准成为妇产科医生迫切解决的重要问题之一。本研究对妊娠期糖尿病分别采用两种不同的诊断标准进行诊断,以期探讨不同诊断标准对妊娠结局的影响。
1 资料与方法
1.1 一般资料
选取2011年1月~2012年12月来我院产前检查并分娩的单胎妊娠初产妇800例,年龄22~34岁,平均(29.5±3.2)岁,平均分娩孕周(38.7±1.3)周。其中2011年1~12月采用乐杰主编的第7版《妇产科学》中妊娠期糖尿病诊断标准[1](GO)诊断妊娠期糖尿病孕妇50例(GO组),2012年1~12月采用国际糖尿病与妊娠研究组诊断标准[3](IADPSG)诊断妊娠期糖尿病孕妇60例(IADPSG组)。两组妊娠期糖尿病孕妇的年龄、分娩孕周等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断方法
1.2.1 GO组 妊娠20周前孕妇空腹血糖≥7.0 mmol/L或随机血糖≥11.1 mmol/L,则复查空腹血糖,如空腹血糖≥7.0 mmol/L,可诊断为糖尿病合并妊娠;如2次空腹血糖≥5.8 mmol/L,则诊断为妊娠期糖尿病。其他非糖尿病孕妇于妊娠24~28周时常规进行50 g葡萄糖负荷试验(GCT),如空腹口服50 g葡萄糖1 h后血糖≥7.8 mmol/L者为GCT异常,进一步行75 g葡萄糖耐量试验(OGTT),如空腹血糖≥5.6 mmol/L、口服75 g葡萄糖1 h后血糖≥10.3 mmol/L、2 h后血糖≥8.6 mmol/L、3 h后血糖≥6.7 mmol/L,其中两项或超过两项指标异常者则诊断为妊娠期糖尿病,一项指标异常者则诊断为妊娠期糖耐量受损(GIGT)。诊断为妊娠期糖尿病及糖耐量受损患者给予运动锻炼、饮食控制,必要时注射胰岛素以控制血糖。
1.2.2 IADPSG组 孕妇于妊娠24~28周时常规行75 g OGTT,如空腹血糖≥5.1 mmol/L、口服75 g葡萄糖1 h后血糖≥10.0 mmol/L、2 h后血糖≥8.5 mmol/L,其中一项指标异常者则诊断为妊娠期糖尿病。诊断为妊娠期糖尿病患者饮食、运动及胰岛素疗法同GO组。
1.3 观察指标
观察比较两组孕妇分娩方式、新生儿体重,及孕妇妊娠期、新生儿并发症等情况。
1.4 统计学方法
采用SPSS 19.0统计软件对数据进行分析,计量资料以x±s表示,采用t检验,计数资料用百分率(%)表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
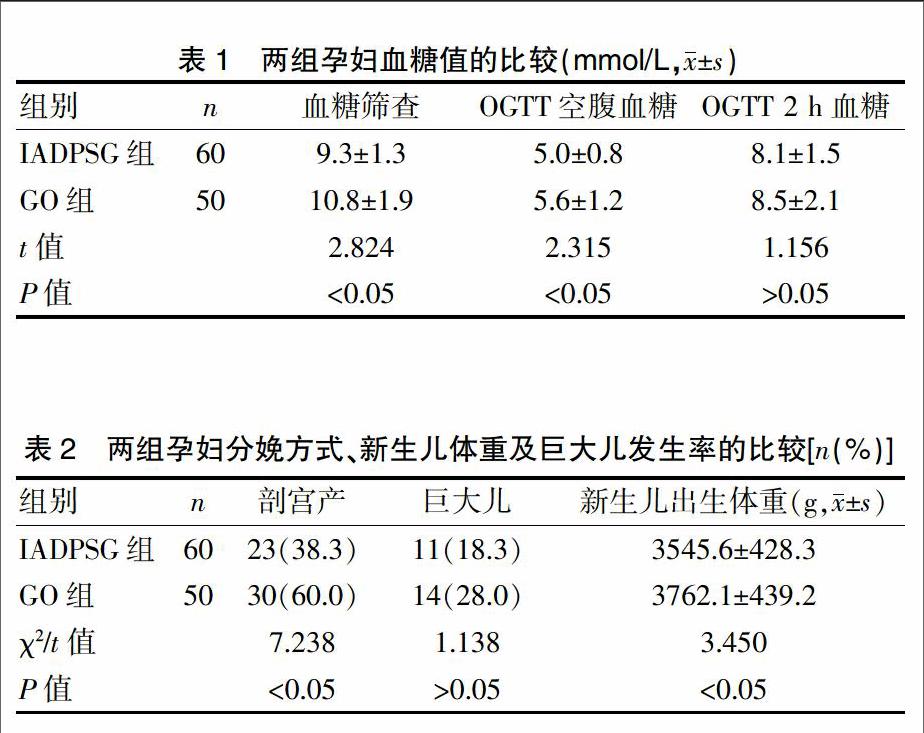
2.1 两组孕妇血糖值的比较
IADPSG组孕妇血糖筛查及OGTT空腹血糖水平均明显低于GO组,两组比较,差异有统计学意义(P<0.05)(表1)。
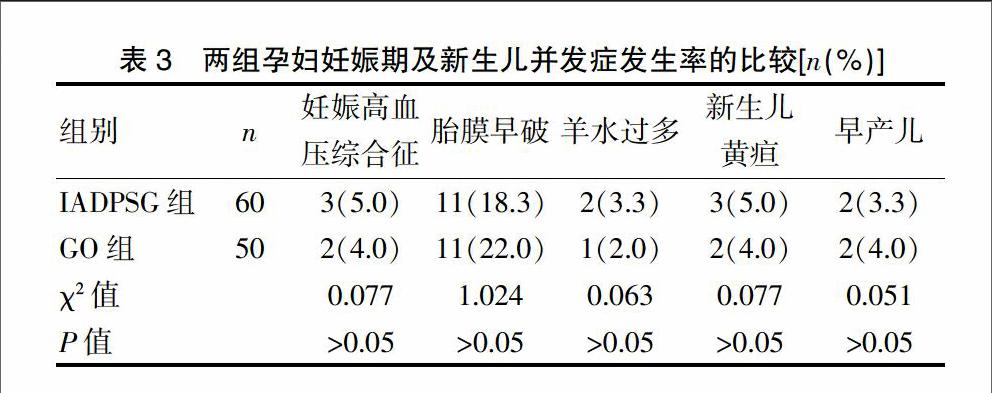
2.2 两组孕妇分娩方式、新生儿体重及巨大儿发生率的比较
IADPSG组孕妇剖宫产率明显低于GO组,新生儿出生体重明显轻于GO组,两组比较,差异有统计学意义(P<0.05)(表2)。
表2 两组孕妇分娩方式、新生儿体重及巨大儿发生率的比较[n(%)]
2.3 两组孕妇妊娠期及新生儿并发症发生率的比较
两组孕妇妊娠高血压综合征、胎膜早破、羊水过多及新生儿黄疸、早产儿发生率比较,差异无统计学意义(P>0.05)(表3)。
3 讨论
随着社会经济的发展,人类生活水平的提高,糖尿病患病人数与日俱增,而糖尿病的患病年龄也日趋年轻化,较多的育龄女性中存在孕前糖代谢异常,包括糖尿病或糖尿病前期。妊娠期糖尿病是一种较为常见的产科疾病,是指妊娠期首次发生和发现的不同程度糖代谢异常[4-5]。近年来,妊娠期糖尿病呈显著增加趋势,多数妊娠期糖尿病孕妇常无明显自觉症状,其空腹血糖正常,故较难发现此病,多数孕妇异常的糖代谢状况可于产后恢复正常,但会增加将来患2型糖尿病的几率[6-7]。妊娠期糖尿病病情较重,或血糖控制不良者,对母儿影响较大,母儿的近、远期并发症较高。妊娠期糖尿病如得不到及时诊断和恰当的治疗,将会影响孕妇和新生儿的健康,导致流产、妊娠高血压综合征、先天畸形、胎膜早破、新生儿窒息、新生儿黄疸、巨大儿、死胎、早产等不良妊娠结局[8-9]。妊娠期糖尿病对母儿的影响程度取决于糖尿病病情及血糖控制水平。因此,寻求一种适合我国人群的妊娠期糖尿病诊断标准成为妇产科医生迫切解决的重要问题之一。
糖尿病已成为危害人类健康的主要慢性非传染性疾病之一。自20世纪后期开始,国内外对妊娠期糖尿病的诊断标准争议不断,意见不统一,虽然取得了一些共识,但存在人群差异性,各国采取不同的妊娠期糖尿病诊断标准[10-11],且妊娠期糖尿病孕妇是否需要进行科学的管理存在争议。有研究报道,采用乐杰主编的第7版《妇产科学》中妊娠期糖尿病诊断标准诊断该病因较易产生漏诊,或不能尽早确诊妊娠期糖尿病而延误有效的管理和治疗时机,导致不良妊娠结局的发生[12-13]。美国糖尿病协会在全球范围内进行了高血糖与妊娠不良结局关系(hyperglycemia and adverse pregnancy outcomes,HAPO)的前瞻性研究,该研究包括了亚洲在内的9个国家、15个医学中心的25 505名孕妇。研究结果表明,血糖水平在正常范围内的孕妇,随着其血糖水平的升高,各种不良妊娠结局的发生率均明显升高。2011年美国糖尿病协会经过对糖尿病的分型及诊治指南进行充分讨论分析后,建议采纳IADPSG标准为GDM新的诊断标准。世界卫生组织及我国也均依据美国这一新诊断标准作了调整,使我国妊娠期糖尿病患病率升高。IADPSG与GO诊断标准比较,空腹血糖的诊断标准由5.6 mmol/L降至5.1 mmol/L,口服75 g葡萄糖1 h后血糖由10.3 mmol/L降至10.0 mmol/L,2 h后血糖由8.6 mmol/L降至8.5 mmol/L;GO诊断标准规定两项或超过两项指标异常者方可诊断为妊娠期糖尿病,而IADPSG诊断标准则规定一项指标异常者即可诊断为妊娠期糖尿病。
本研究对妊娠期糖尿病分别采用GO及IADPSG诊断标准进行诊断,并给予妊娠期糖尿病及糖耐量受损患者运动锻炼、饮食控制,必要时胰岛素注射疗法以控制血糖[14-17],结果显示,IADPSG组孕妇血糖筛查、OGTT空腹血糖水平、剖宫产率、新生儿出生体重明显降低,但两组孕妇妊娠期及新生儿并发症发生率相当。
综上所述,采用IADPSG诊断标准能提高妊娠期糖尿病诊断率,科学、合理的生活方式干预及必要的治疗,可减少不良妊娠结局的发生。
[参考文献]
[1] 乐杰.妇产科学[M].7版.北京:人民卫生出版社,2008:150-154.
[2] 曹泽毅.中华妇产科学[M].北京:人民卫生出版社,1999:509-521.
[3] 杨慧霞.2011年妊娠期糖尿病国际诊断标准解读[J].中国医学前沿杂志(电子版),2011,4(4):72-73.
[4] Lao TT,Ho LF,Chan BC,et al.Maternal age and prevalence of gestational diabetes mellites[J].Diabetes Care,2006,29(4):948-949.
[5] American Diabetes Association.Diagnosis and classification of diabetes mellitus[J].Diabetes Care,2011,34(34):62-69.
[6] 陈惠仪.妊娠期糖尿病血糖水平与不良妊娠结局的关系研究[J].中国医药导刊,2012,14(9):66-67.
[7] 杨彩梅.妊娠期糖尿病对孕妇及围产儿结局的影响[J].中华全科医学,2012,10(5):71-72.
[8] Coustan DR,Lowe LP,Metzger BE,et al.The Hyperglycemia and Adverse Pregnancy Outcome(HAPO)study:paving the way for new diagnostic criteria for gestational diabetes mellitus[J].Am J Obstet Gynecol,2010,202(6):654.
[9] 丁洁.妊娠期糖尿病研究进展[J].齐齐哈尔医学院学报,2012,29(22):55-56.
[10] 陈友,江芳华,徐丛荣,等.新诊断标准下妊娠糖尿病筛查分析[J].国际检验医学杂志,2013,34(22):85-86.
[11] 魏玉梅,杨慧霞.妊娠期糖尿病不同诊断标准适宜性的比较[J].中华妇产科杂志,2011,46(8):578-580.
[12] 申微,郭欣,区小牧.新诊断标准妊娠期糖尿病妊娠结局观察[J].中华临床医师杂志(电子版),2012,6(11):46-47.
[13] 罗静,常青,王延洲,等.新妊娠期糖尿病诊断标准与围生期母儿结局分析[J].实用妇产科杂志,2012,28(9):81-82.
[14] 邱春萍,郑豫.不同干预措施对妊娠期糖尿病孕妇血糖及妊娠结局的影响[J].海南医学,2010,38(17):38-39.
[15] 金霞,班玲,张燕,等.个体化饮食治疗对妊娠期糖尿病妊娠结局的影响[J].中国医药导刊,2010,12(9):48-49.
[16] 周信芳,陶建英,戴建荣.妊娠期糖尿病孕期规范管理与妊娠结局的分析[J].实用临床医学杂志,2008,12(3):107.
[17] 郑玫.早期干预对妊娠期糖尿病的母婴预后的影响[J].辽宁医学杂志,2012,26(2):69.
(收稿日期:2015-03-06 本文编辑:王红双)
