诀窍在于“梦醒之间,运用自如”
2015-09-10李珊珊
李珊珊
“刚开始做麻醉医生时,很痛苦。”在那间位于医院一角的旧楼的办公室中,姚尚龙很欢乐地回忆他刚做麻醉医生的经历:“有一天我跟外科医生一起去看一个病人——喔,那病人是一个硬膜外麻醉,手术时是清醒的——病人就拉着外科医生的手说:’教授呀,你刀开得真好,我一点都不疼。’当时这话讲得我心痛。手术疼不疼关外科医生什么事,这是我们麻醉医生干的呀。”
说这话的那位59岁的麻醉医生,身材宽厚,乐观豁达,会逻辑清晰地解答“妈妈和老婆一起掉进河里该救谁”的千古难题——“救妈妈嘛,每一个老婆都是将来的妈妈……”有能力使自己身边的气氛保持轻松愉悦,还参拍过搞笑视频。有医学院学生一眼在视频中认出,那可是国内麻醉学里真正的“大拿”——这是个在麻醉学和危重病学方面多有专长的专家,现任中华医学会麻醉学分会副主任委员,曾是中国医师协会麻醉学医师分会第三任会长。摆弄着自己发明的UE喉镜(一种可视化气管插管工具),这位麻醉医生说,自己的职责之一也包括:提高麻醉学科的社会认知度。
时常被患者忽视的麻醉曾被认为是上世纪影响人类的三大发明之一。历史学家、社会学家喜欢把西方医学史上的第一次麻醉称为人类文明进步的分水岭,因为,“第一次,科学战胜了疼痛,麻醉,让人类在疼痛面前找回了自己的尊严。”那是在1842年3月30日,美国医生郎尔(Long)为一位摘除颈部肿块的患者成功施行了世界上第一次乙醚全麻,此后,3月30日被美国人定为医师节,世界各地都有人参与庆祝这个节日。不过,在麻醉学发展的初期,麻醉虽解决了疼痛的问题,却带来了新的问题——死亡。从上世纪30年代到50年代,用了50年左右的时间,麻醉的安全性问题才基本得到了解决。在西方,麻醉的死亡率从千分之几降低到了20万分之一,在中国,这个数字大概是5-10万分之一。
在现代医学中,成为一个麻醉医生并非只要能熟练地使用麻醉药物那么简单。一台全麻的手术,病人的呼吸、心跳以及各种生命体征都由麻醉医生管理和维持,他们需要熟悉各个重要器官的功能,对各大器官的参数烂熟于心,才有可能分秒必争地调整好病人的心跳、血压和呼吸状况,帮助手术台上的病人渡过人生中最重要的高风险阶段。业内流行的一句话是:“外科医生治病,麻醉医生保命。”
能成为一名成功的麻醉医生,姚尚龙认为,得益于自己儿时的经历。作为地富反坏右的子女,他的父亲早亡,没有正规工作的母亲靠给人洗衣服、打零工,甚至卖血养大了家里的4个孩子。姚尚龙从小就会拎着小篮去菜场拣别人剩下的菜,还会拣别人丢掉的西瓜皮,洗干净当菜吃。这位医生认为,这些经历锻炼了自己的乐观和吃苦的能力。一直到90年代成为教授,他回家后仍会替当清洁工的妈妈扫大街,碰上熟人问:“你不是教授了吗,怎么来扫大街呀?”他就答:“犯了错误,下放改造呢。”
麻醉医生要打持久战,字面意义上的。一个麻醉医生的一天从前一天晚上开始,由他们最后来评估病人的血压、心跳、血色素水平等身体状况是否符合手术条件,之后严肃认真地留下医嘱:“午夜后禁食”——那是为了防止病人吸入反流的胃酸导致吸入性肺炎甚至窒息。全麻后,病人的意识是消失的,呼吸、心跳及其他所有生命体征,全部由麻醉医生管理,所以,手术中,麻醉医生自始至终都需要极其专注地关心病人的各项体征,这是由麻醉的特性决定的——1978年,美国曾对数百例麻醉失误进行过一次大规模分析,结果发现,与飞机在起飞与降落时更易发生事故不同,麻醉期间,最危险的时候其实是麻醉进行到一半时。一直到手术结束后,麻醉医生仍需负责对手术台上病人的术后观察,等待苏醒。他们是病人苏醒后第一眼看到的人,多数时候,病人并不记得自己迷离中看到的那位医生,那是麻醉医生的工作所追求的最好的效果:“让病人和家属都忘记了自己的存在。”
对麻醉医生的工作,姚尚龙的总结是:“每天上班都如履薄冰。我们的血压心跳变化伴随着病人的血压心跳变化而变化,他跳得快我也快,他跳得慢我也快,他不跳,我更快。”由于需要承受巨大的工作压力,在美国,麻醉医生的薪酬常年位居医生薪酬的前三名,而在中国,这显然是无法想象的。事实是,由于外科与病人的接触机会更多,在医院的话语权更大,医院的麻醉科往往只被看作附属科室。在全国各大城市的三甲医院中,麻醉医生长期过劳,有时还会被当作医疗事故的替罪羊。
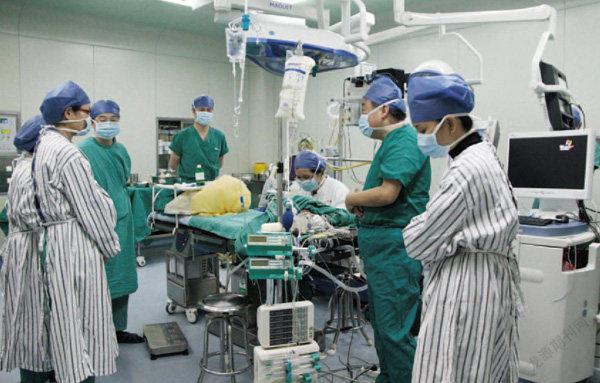
姚尚龙(右二)在手术室里介绍情况,手术台上的儿童患的是先天性心脏病
姚尚龙给记者展示他主导的发明——UE喉镜
网络上,时常可以看到年轻的麻醉医生们抱怨,自己从事的这份工作,默默无闻,却风险很大,“职业成就感低,价值感不足”。姚尚龙也承认这种不足,“要学会自己寻找成就感嘛”,他的学生武庆平则补充,“如果你以地位和收入作为衡量标准的话,那你成就感比较低,但如果你认为抢救病人的生命有成就感,做一个麻醉医生你会很有成就感,因为在抢救病人过程中,麻醉医生起到了很重要的作用。”比如,数分钟前他刚参与的一个很难的外科手术麻醉,“危重病人,嗜铬细胞瘤,血压很高很高,其他人有点不敢去做,我去做了,结果还不错,懂行的都会竖大拇指,外科医生也很佩服你……这种时候,就特别有成就感。”
在2013年的元旦,协和麻醉科制作了3分49秒的视频《协和麻醉Style》作为自己的年会娱乐节目。那部当年被赞为“萌萌嗒”的视频中,协和麻醉科的医生们全体出动,介绍这些躲在手术室里的麻醉医师,“心肺复苏,各种穿刺都会的专家呀;肠镜、无痛人流都会的专家呀;生命体征,各种数据都注意的专家呀……臂丛骶丛腰硬联合,这些我都会扎,插管喉罩静脉吸入,我们更爱全麻……”
至今,谈起《麻醉Style》,姚尚龙忍不住表示,“我最喜欢里面那句:’让你麻你就麻,让你醉你就醉’,这就是麻醉医生呀。”当年,他深度参与了视频的策划和拍摄,甚至曾有意担任鸟叔,不过,考虑到影响不大好,作罢,“我要是鸟叔,我们科那些医生不就成鸟人了吗?”
与外科医生一样,接受采访的麻醉医生也不需要身边放个水杯,不喝水不上厕所同样是基本功之一。套上手术服,我们参观了协和那间巨大的ICU室,以及手术前的准备室。ICU室的两头各有3个半开放式的小格子,格子里的监护医生,正常状态下独立工作,紧急状态下可以很方便地互相驰援。准备室里有个即将进行先心手术的婴儿正在接受麻醉。婴儿尚不满月,脸色是先心病典型的青紫色,人已睡熟,护士和麻醉医生正在想办法在婴儿大腿的细小静脉上再开设一条输液通道,以备手术意外时输液方便。那将是个艰难的手术,极其考验麻醉医生的水平:如何精准麻醉,以及“以最小的代价换取最大的成效”。据介绍,在那位小婴儿的先心手术期间,将由两个主治以上级别的麻醉医生负责,还有一个专科主任随时准备增援。
一场成功麻醉的关键,姚尚龙说,“最关键地在于梦醒之间,运用自如。”除此外,麻醉的妙处还包括,它覆盖了一个人从生到死,伴随出生的是分娩镇痛,而伴随死亡的是手术麻醉,重症患者的镇痛,甚至,安乐死。
他特别提到了麻醉与出生的同行——1857年,38岁的英国女王维多利亚接受氯仿分娩镇痛生产,使得分娩镇痛在西方得到了认可和推广,就在这一年之前的1856年,在遥远的东方,慈禧在阵痛中生下了同治帝。时至今日,在美国,生产时采用分娩镇痛的比例大于85%,英国是大于90%,而在北京和上海,分娩镇痛率大概为10%左右,与之形成鲜明对比的是,西方发达国家的剖宫产率为10%-20%,而中国的剖宫产率接近50%。谈到分娩镇痛的优势,作为产科麻醉组的组长,姚尚龙说:“麻醉医生是孕妇和婴儿的保护神”——一方面,它大大减低了产妇的痛苦,也就减少了一些难产的风险,另一方面,实施分娩镇痛后,实施紧急剖宫产成为了可能,也增加了保险系数。“妇产科的金律是安全第一,而麻醉医生在侧,确保的是双保险。”
“中国的产科麻醉分娩镇痛就技术来讲,跟国外比也不差,只是因为各种原因,尚不能跟国际接轨。”这其中的原因,比如产科麻醉医生的缺乏,“按每年出生率1%来算,中国每年的出生人口目前可能有1600多万,开放二胎后这个数字可能会达到2000万。按每人年手术量1000台来算,需要专门的产科麻醉大夫两万个。”再比如,相关部门对产科麻醉不够重视,在一些地方,生育保险不覆盖产科麻醉的费用,而在另一些地方,产科麻醉干脆没有收费标准。以及,对产科麻醉安全性的怀疑。尽管目前的产科麻醉技术是很安全的技术,“老人就说了,这么多年生孩子,都这么疼过来了,轮到你们,怎么就娇气了呢? ”
“这怎么行,消除疼痛,是病人的基本人权。”这位始终乐呵呵的麻醉医生第一次很严肃地说。为了让更多的人了解到分娩痛的情况,这位院长甚至专门搞过一个仪器让人体验,“那是个模拟分娩痛仪器,像很多小伙子,看着人高马大很威武的样子,那仪器疼痛级别到7级、8级基本上他们就受不了了。一般男人能坚持到7级就算很不错了,有些3级就受不了了,极个别能坚持到9-10级。但生孩子时,母亲要承受的痛苦,很多都能到10级那个档次的,没有麻醉是不人道的。”
(《适道仁心·大医国手》由华润三九联合本刊共同策划、出品)
