人乳头状瘤病毒与阴茎癌及其癌前病变关系的初步研究
2015-07-28高笫筱章楚光周平玉安徽医科大学上海市皮肤病临床学院上海00050上海市皮肤病医院
高笫筱 孙 俊 章楚光 周平玉,* . 安徽医科大学上海市皮肤病临床学院(上海 00050); . 上海市皮肤病医院
人乳头状瘤病毒与阴茎癌及其癌前病变关系的初步研究
高笫筱1孙 俊2章楚光2周平玉1,2*1. 安徽医科大学上海市皮肤病临床学院(上海 200050); 2. 上海市皮肤病医院
目的 初步探索人乳头状瘤病毒(HPV)与阴茎癌及其癌前病变的关系。方法 收集2011年1月至2015 年 5月上海市皮肤病医院病理确诊为阴茎癌、癌前病变、鲍温样丘疹病及尖锐湿疣患者89例,采用流式荧光Luminex技术的HPV-DNA分型检测方法检测皮损部位的HPV-DNA含量及基因型。结果 12例阴茎癌中HPV阳性有3例,高危型2例;10例增殖性红斑中HPV阳性4例,高危型3例;11例鲍温病中HPV阳性8例,高危型7例;26例鲍温样丘疹病中HPV阳性13例,高危型8例;30例尖锐湿疣患者HPV阳性23例,高危型11例。原位癌、癌前病变HPV阳性检出率明显高于阴茎癌(57.14%vs25.00%)。癌前病变、原位癌高危型HPV阳性检出率高于尖锐湿疣和鲍温样丘疹病(83.33% vs 47.83%, 83.33%vs61.54%),阴茎癌高危型HPV阳性检出率也高于尖锐湿疣和鲍温样丘疹病(66.67% vs 47.83%, 66.67% vs 61.54%)。结论 高危型HPV感染在生殖器癌的演变进程中可能发挥着重要作用。
阴茎肿瘤; 人乳头瘤病毒; 癌前状态; 尖锐湿疣
阴茎癌是阴茎最常见的恶性肿瘤,大约占阴茎肿瘤的90~97%[1]。据美国最新统计数据,阴茎癌的发病率占男性恶性肿瘤的0.79%[2],但其他发展中国家阴茎癌的发病率可达男性恶性肿瘤的10%[3]。已证实人乳头状瘤病毒(human papillomavirus, HPV)高危型与宫颈癌及癌前病变的发生密切相关,然而与男性生殖器肿瘤发病是否相关,目前研究尚不多见。研究也显示HPV与阴茎癌的发病相关[3-5]。鉴于HPV在男性人群中的感染率从3.6% 到84%不等[6],而性病门诊中HPV感染多见,本研究就HPV与阴茎癌及其癌前病变的关系作初步探讨。
材料与方法
一、研究对象
收集2011年1月至2015 年 5月上海市皮肤病医院生殖器癌症、癌前病变/原位癌、鲍温样丘疹病及尖锐湿疣男性患者89例,采用流式荧光Luminex技术HPV-DNA分型检测方法半定量检测生殖器标本HPVDNA 的含量,所有入组样本均进行活组织病理检查,具体入组流程见图1。

图1 病例入选流程图
二、检测方法
(一)石蜡样本DNA抽提
根据天根生物科技公司研发的石蜡包埋组织基因组快速提取试剂盒说明书操作。取石蜡切片5到8张,将组织切片中释放的DNA利用特异性结合DNA的离心吸附柱进行DNA提取,悬空滴加超纯水30μl,洗脱离心后的产物用于后续PCR扩增。
(二)HPV分型检测
根据上海透景生物科技公司研发的HPV流式荧光法检测试剂盒说明书操作,探针可同时检测27种人乳头瘤病毒(HPV)亚型(HPV6,11,16,18,26,31,33,35,39,40,42,43,44,45,51,52,53,55,56,58,59,61,66,68,81,82,83,Globin)。按照设定的PCR程序扩增待检测样品,将PCR产物与Biotin标记的探针微球48℃孵育35min,然后加入StrepAvidin-PE荧光标记物48℃孵育15min,最后在流式荧光检测仪上检测荧光信号,所得到的数据经软件分析后可以直接判断结果。
三、结果判断
HPV 阳性的判断标准定为:任何HPV型别特异性探针的信号≥150,即可判断为阳性;阳性内对照Globin的信号≥150,即代表整个实验成功(说明书上标准)。HPV-DNA 含量为检测样本的相对光单位(relative light unit,RLU)/标准阳性对照的RLU≥150,相当于标本中检出的HPV负荷量≥150pg/mL,即诊断为HPV 阳性。所有生殖器病变的诊断均以活检和组织病理学检查结果作为诊断的金标准。
四、统计学方法
采用 SPSS17.0统计软件进行统计分析。组间差异采用卡方检验和Fisher's精确检验。P值小于0.05认为差异有统计学意义。
结 果
本研究病理确诊的阴茎癌有12例,平均年龄59.75岁(39~78)岁,发病数最高的年龄段为56~65岁(41.67%),其中阴茎头部皮损最多(50%),4例有炎症反应(33.33)%,12例均呈侵袭生长。原位癌或癌前病变21例(包括增殖性红斑10例,鲍温病11例,其中增殖性红斑按组织病理结果分为癌前病变或原位癌,若病理中只有少量细胞间变,则认为是癌前期病变;若组织病理中出现了细胞大小不一、有核分裂相、细胞排列紊乱、染色不一等,但没有突破皮肤基底膜,则认为是原位癌),平均年龄为55.81岁(28~78)岁,发病数最高的年龄段亦是56岁至65岁(30.43%),但阴茎部皮损最多(30.43%),16例有炎症反应(76.19%),5例呈侵袭生长(23.81%)。鲍温样丘疹病26例(29.21%),平均年龄41.42岁,28~45岁发病人数最多。尖锐湿疣30例(33.71%),平均年龄54.50岁,46~65岁发病数最多,见表1。

表1 89例患者的年龄、临床及病理特征_
89 例患者中51例扩增出了HPV-DNA,其余38例中,36例不能扩增出 HPV-DNA(病理确诊7例为尖锐湿疣,3例鲍温病,7例阴茎癌,6例增殖性红斑,13例鲍温样丘疹病),2例组织缺失。15例HPV 阳性样本中癌前病变或原位癌12例(80%),阴茎癌3例(20%),见表2。10例增殖性红斑HPV阳性4例,高危型3例;11例鲍温病8例检测出HPV,高危型7例。感染类型以 HPV16(46.67%)和6型(46.67%)为主,其中高危型HPV感染12例,以 HPV16型为主。鲍温样丘疹病和尖锐湿疣患者56例,其中HPV阳性36例,以HPV6型为主,见表2。
从表3中可以看出 HPV 感染与皮损部位、有无炎症反应以及侵袭性之间差异均无统计学意义。另外,阴茎癌、原位癌及癌前病变检出HPV的高危型与低危型之间差异有统计学意义(P<0.05),见表4。
26例鲍温样丘疹病10例病理呈非典型改变(38.46%),6例HPV阳性,高危型3例。在10例随访病例中,有3例病理示疾病进展。在这3例中,2例PCR扩增出了高危型HPV-DNA,其中一例为HPV 35/42,另一例为HPV16。
讨 论
本研究12例阴茎癌患者,平均发病年龄为59.75岁,好发于阴茎头,但皮损好发部位、有无炎症反应与HPV感染状态差异无统计学意义(表3)。这一结果与de Sousa等[6]的研究结果一致。之前研究显示,30%~50%的阴茎癌有HPV感染证据[7,8],HPV的阳性检出率20%~75%不等[5,6]。本研究尽管在25%的阴茎癌中检出了HPV-DNA,检出率在上述研究结果的范围的低限,但这些研究结果差异是否由于样本量不同,检测技术不一样,亦或地域差异以及卫生条件等因素造成尚需进一步的研究证实。
研究显示,鲍温病和增殖性红斑损害中HPV感染率可达60~100%[3],本研究中,鲍温病和增殖性红斑HPV阳性检出率分别为72.73%(8/11),40%(4/10),高危型分别占87.5%,75.0%。这两组高危型HPV分别与尖锐湿疣的高危型相比,即87.5%vs47.8%,差异均具统计学意义(P<0.05)。这些结果提示:临床上应该加强对尖锐湿疣患者的关注,尽可能对这类患者进行HPV型别检测,对高危型HPV感染的患者建议随访,对持续感染者建议关注局部组织学改变,以及时发现癌前期病变。

表2 尖锐湿疣、癌前病变及阴茎癌中HPV的发病率、分布及PCR检测型别情况

表3 31例阴茎癌、癌前病变患者的临床及病理特征与HPV感染的相关性
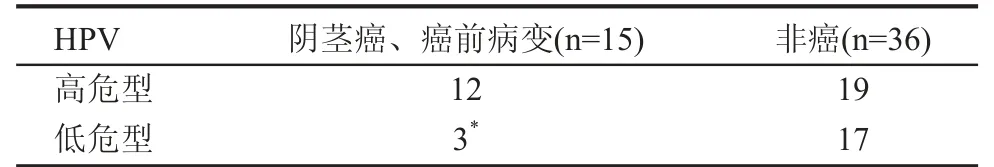
表4 HPV高危、低危型与阴茎癌及癌前病变的关系
生殖器部位的癌前期病变或原位癌及时清除后预后良好,而发展成侵袭性阴茎癌则预后差。研究显示,约30%的增殖性红斑会发展成阴茎癌[9]。本研究一例增殖性红斑1个月后发展成为鳞状细胞癌,一例鲍温病7个半月演变为鳞状细胞癌,提示,临床及时识别癌前期病变或原位癌的重要性。鲍温样丘疹病大多由HPV感染导致,目前认为该病的临床结局大多为良性,对其是否可能发展为鲍温病或增殖性红斑或阴茎癌的研究少见[3]。本研究中26例鲍温样丘疹病,HPV阳性检出率为50%,高危型占61.54%。其中10例出现细胞或鳞状上皮非典型改变,1例1年后转化为鲍温病,这一疾病的演变进程提示高危型HPV感染在阴茎恶性肿瘤发病过程中可能发挥重要作用
本研究显示,癌前病变、原位癌中HPV阳性检出率及高危型HPV均高于阴茎癌(57.14%vs25%,83.33%vs66.67%)。这可能与HPV E6、E7基因有关。研究显示, E6、E7基因可以完整地整合到宿主细胞DNA中,为早期癌蛋白的表达创造条件[10],因此,HPV整合后能够被检测到的病毒颗粒减少。这可能可以用来解释阴茎癌中HPV阳性检出率低的原因。本研究中阴茎癌中高危型HPV占66.67%,高于Miralles-Guri等[4]的研究结果。这一差异进一步提示在本地区开展特定人群HPV监测的重要性,也为后续研究奠定了一定基础。
研究证实:有部分阴茎癌与低危型HPV感染有关[11-13]。在阴茎癌皮损中可以检到侵皮肤性HPV8,但其是否参与阴茎癌的发病以及如何发挥作用目前尚不清楚。既往研究指出感染率较高的HPV6/11在阴茎癌的发病过程中作用不大[4],但本研究中1例阴茎癌,2例原位癌及癌前病变中可检测出低危型HPV6及HPV6/11,这些病毒是致癌的因素还是共感染病毒目前尚无法证实。HPV低危型的致癌性有待进一步研究。
1 吴阶平主编. 阴茎肿瘤. 吴阶平泌尿外科学. 济南: 山东科学技术出版社, 1013-1024
2 Siegel RL, Miller KD, Jemal A. Cancer statistics, 2015. CA Cancer J Clin 2015; 65(1): 5-29
3 Bleeker MC, Heideman DA, Snijders PJ, et al. Penile cancer: epidemiology, pathogenesis and prevention. World J Urol 2009; 27(2): 141-150
4 Miralles-Guri C, Bruni L, Cubilla AL, et al. Human papillomavirus prevalence and type distribution in penile carcinoma. J Clin Pathol 2009; 62(10) : 870-878
5 翟建坡, 李鸣, 王其艳, 等. CD82、hTERT蛋白的表达及HPV感染与阴茎癌的关系研究. 中华男科学杂志2011; 17(9): 817-822
6 de Sousa ID, Vidal FC, Branco Vidal JP, et al. Prevalence of human papillomavirus in penile malignant tumors:viral genotyping and clinical aspects. BMC Urol 2015; 15(1): 13
7 Backes DM, Kurman RJ, Pimenta JM, et al. Systematic reviewofhuman papillomavirus prevalence ininvasive penile cancer. Cancer Causes Control 2009; 20(4): 449-457
8 Cubilla AL, Lloveras B, Alejo M, et al. The basaloid cell is the best tissue marker for human papillomavirus in invasive penile squamous cell carcinoma: a study of 202 cases from Paraguay. Am J Surg Pathol 2010; 34(1): 104-114
9 Wieland U, Jurk S, Weissenborn S, et al. Erythroplasia of queyrat: coinfection with cutaneous carcinogenic human papillomavirus type 8 and genital papillomaviruses in a carcinoma in situ. J Invest Dermatol 2000; 115(3):396-401
10 Ruttkay-Nedecky B, Jimenez Jimenez AM, Nejdl L, et al. Relevance of infection with human papillomavirus: the role of the p53 tumor suppressor protein and E6/E7 zinc nger proteins (Review). Int J Oncol 2013; 43(6): 1754-1762
11 Dorfman S, Cavazza M, Cardozo J. Penile cancer associated with so-called low-risk human papilloma virus. Report of Wve cases from rural Venezuela. Trop Doct 2006; 36(4): 232-233
12 Senba M, Kumatori A, Fujita S, et al. The prevalenceof human papillomavirus genotypes in penile cancers from Northern Thailand. J Med Virol 2006; 78(10): 1341-1346
13 Pierce Campbell CM, Messina JL, Stoler MH, et al. Cutaneous human papillomavirus types detected on the surface of male external genital lesions: a case series within the HPV Infection in Men Study. J Clin Virol 2013; 58(4):652-659
(2015-05-27收稿)
The prevalence of human papillomavirus in penile carcinoma and penile intraepithelial neoplasia: a preliminary study
Gao Zixiao1, Sun Jun2, Zhang Chuguang2, Zhou Pingyu1,2*
1 Shanghai Skin Disease Hospital, Clinical School of Anhui Medical University, Shanghai 200050 China;
2. Shanghai Skin Disease Hospital
Zhou Pingyu, E-mail: zpyls@yahoo.com
Objective To investigate the prevalence of human papillomavirus (HPV) in penile carcinoma and penile intraepithelial neoplasia. Methods From January 2011 to May 2015, skin samples were collected from 89 male patients histopathologically diagnosed with penile carcinoma, penile intraepithelial neoplasia, bowenoid papulosis or condyloma acuminatum in Shanghai Skin Disease Hospital. Luminex ow cytometry uorescence technology was used to detect HPVDNA and determine genotypes. Results The positive ratios of HPV-DNA were 3 out of 12 patients with penile carcinoma,4 out of 10 patients with erythroplasia, 8 out of 11 patients with Bowen's disease, 13 out of 26 patients with Bowenoid papulosis, and 23 out of 30 patients with condyloma acuminatum. High risk HPV infection was observed in 2 patients with penile carcinoma, 3 patients with erythroplasia, 7 patients with Bowen's disease, 8 patients with Bowenoid papulosis, and 11 patients with condyloma acuminatum. A higher rate of HPV infection was observed among patients with carcinoma in situ and precancerosis than penile carcinoma (57.14% vs. 25%). Patients with carcinoma in situ, precancerosis and penile carcinoma were more likely to infect with high risk genotypes of HPV than those with condyloma acuminatum or Bowenoid papulosis (80% vs. 47.83%, 80% vs. 61.54%). Conclusion High risk genotypes of HPV may play a critical role in the development of malignant lesions of male genitals.
penile neoplasms; human papillomavirus; precancerous conditions; condylomata acuminata
10.3969/j.issn.1008-0848.2015.07.007
R 737.27; R 752.53
*通讯作者: Email: zpyls@yahoo.com
