平均血小板体积和血小板聚集率与急性冠状动脉综合征患者支架内血栓的相关性研究
2015-07-11彭瑜张钲白明潘晨亮唐宇宁蔡玮婷乔鑫丁丽琼
彭瑜 张钲 白明 潘晨亮 唐宇宁 蔡玮婷 乔鑫 丁丽琼
血小板在动脉粥样硬化斑块形成及血栓事件的病理生理过程中都发挥着重要的作用。抗血小板治疗可以显著降低经皮冠状动脉介入治疗(PCI)手术相关并发症以及术后远期血栓事件的发生率[1]。然而,部分患者在接受双联抗血小板药物治疗后仍存在较高的残余血小板反应性,并与术中及术后远期的主要不良心血管事件(MACE)发生率增高相关[2]。抗血小板药物活性监测方法众多,目前临床常用的仍以比浊法为主。平均血小板体积(MPV)是反映血小板大小和活性的指标[3],作为血常规的检测项目广泛应用于临床。研究表明,PCI 术前MPV 增大与急性ST 段抬高心肌梗死(STEMI)患者死亡率升高相关[4-5],并与支架内再狭窄的发生率升高相关[6]。本研究将血小板聚集率和MPV 结合,探讨其与急性冠状动脉综合征(ACS)患者PCI 术后预后的相关性。
1 对象与方法
1.1 研究对象
连续入选2012 年8 月至2014 年8 月在兰州大学第一医院心脏中心接受冠状动脉造影和PCI 治疗的ACS 患者。ACS 包括不稳定型心绞痛(UA)、非ST 段抬高心肌梗死(NSTEMI)和ST 段抬高心肌梗死(STEMI)。急性心肌梗死的诊断标准按照2012年全球心肌梗死的统一定义[7]。UA 和NSTEMI 的诊断参照2007 年美国心脏病学会(ACC)/美国心脏协会(AHA)关于UA/NSTEMI 的诊断和治疗指南[8]。排除标准:入院前2 周使用抗凝药物,除外瓣膜性心脏病、心肌病、风湿性疾病、血液系统疾病、感染性疾病和恶性肿瘤等疾病。
1.2 药物治疗
所有患者术前均给予阿司匹林300 mg,氯吡格雷300 ~600 mg 顿服;术后给予阿司匹林100 mg/d长期维持,氯吡格雷75 mg/d,维持12 个月以上;常规给予冠心病二级预防药物,瑞舒伐他汀10 mg 或阿托伐他汀20 mg、美托洛尔缓释片23.75 ~47.5 mg;根据血压不同应用血管紧张素转化酶抑制剂(ACEI)或血管紧张素Ⅱ受体拮抗剂(ARB)等治疗。
1.3 冠状动脉造影及介入干预
选择经桡动脉或股动脉入径,按照标准Judkins法进行冠状动脉造影,并对患者罪犯血管进行介入干预,包括球囊扩张、冠状动脉内支架置入及血栓抽吸导管抽吸血栓等。对下壁心肌梗死的患者行PCI前,常规放置右心室临时起搏电极导管,对低血压和心原性休克患者在主动脉内球囊反搏(IABP)支持下行PCI 术。支架置入成功的标准:影像学上至少有两个相互垂直的投照体位,使用指定支架达到残余直径狭窄<20%(目测法),无内膜撕裂及夹层,TIMI 血流达到Ⅲ级。
1.4 血小板检测
采用Sonoclot 血小板聚集功能检测仪(比浊法),以10 μmol/L 的腺苷二磷酸(ADP)作为诱导剂,经氯吡格雷常规剂量75 mg/d 治疗3 d 以上或负荷剂量300 mg 顿服6 h 后,抽取肘正中静脉血,于2 h 内完成检测。根据既往文献[9],血小板聚集率按40%为界,将血小板聚集率<40%定义为血小板抵抗,将血小板聚集率≥40%定义为非血小板抵抗。MPV 及血常规其他参数于入院次日早晨空腹下采集静脉血标本,采用Sysmex-xe-2100 血细胞分析仪检测,正常值参考范围为9.4 ~12.5 fL。
1.5 随访
随访数据在PCI 术后1 个月、12 个月通过门诊复诊及电话随访的方式获得,记录患者用药情况及主要不良心血管事件[MACE,包括全因死亡,非致死性心肌梗死、靶血管血运重建(TLR)、靶病变血运重建(TVR)、卒中]的发生情况。支架内血栓按照美国学术研究会(ARC)的定义[10]分为确定的支架内血栓、极有可能的支架内血栓及可能的支架内血栓。
1.6 统计学分析
应用SPSS 18.0 统计软件进行数据分析及处理。计量资料采用均数±标准差(珋±s)表示,采用单因素方差分析进行组间比较,组内两两比较采用Bonferroni 方法对检验水准进行调整。计数资料采用卡方或Fisher 精确概率检验。通过单因素分析及Cox 回归分析确定MACE 的预测因素。以P <0.05为差异有统计学意义。
2 结果
2.1 三组患者基线资料比较
本研究中共入选符合诊断标准患者1425 例,男1156 例,女269 例,平均年龄为(60.79 ±9.83)岁,其中UA 705 例,NSTEMI 65 例,STEMI 组655 例。按照入院MPV 的三分位数将患者分为:低MPV 组(T1 组),MPV ≤11.0 fL,477 例;中MPV 组(T2组),MPV 11.0 ~12.1 fL,448 例;高MPV 组(T3组),MPV >12.1 fL,500 例。三组患者的年龄、性别、吸烟、高血压病、体质量指数(BMI)、高脂血症、ACS 病种,在冠状动脉置入支架长度、直径、左主干病变、血栓抽吸病变例数等比较,差异均无统计学意义(P >0.05);糖尿病(P =0.015)、血小板计数(P =0.023)、平均置入支架数(P=0.001)、病变支数(P=0.012)比较,差异有统计学意义(表1)。
2.2 MPV 与血小板聚集率的关系
T3 组血小板聚集率最高[(33.41 ±16.43)%],与T2 组(26.16 ± 17.26)% 和T1 组(27.14 ±17.79)%分别比较,差异均有统计学意义(均P <0.001);T1 组与T2 组比较,差异无统计学意义(P=0.386,图1)。二元变量相关分析显示,血小板聚集率和MPV 间存在微弱正相关(r=0.097,P<0.001)。
2.3 随访结果

图1 血小板聚集率在MPV 组间的差异
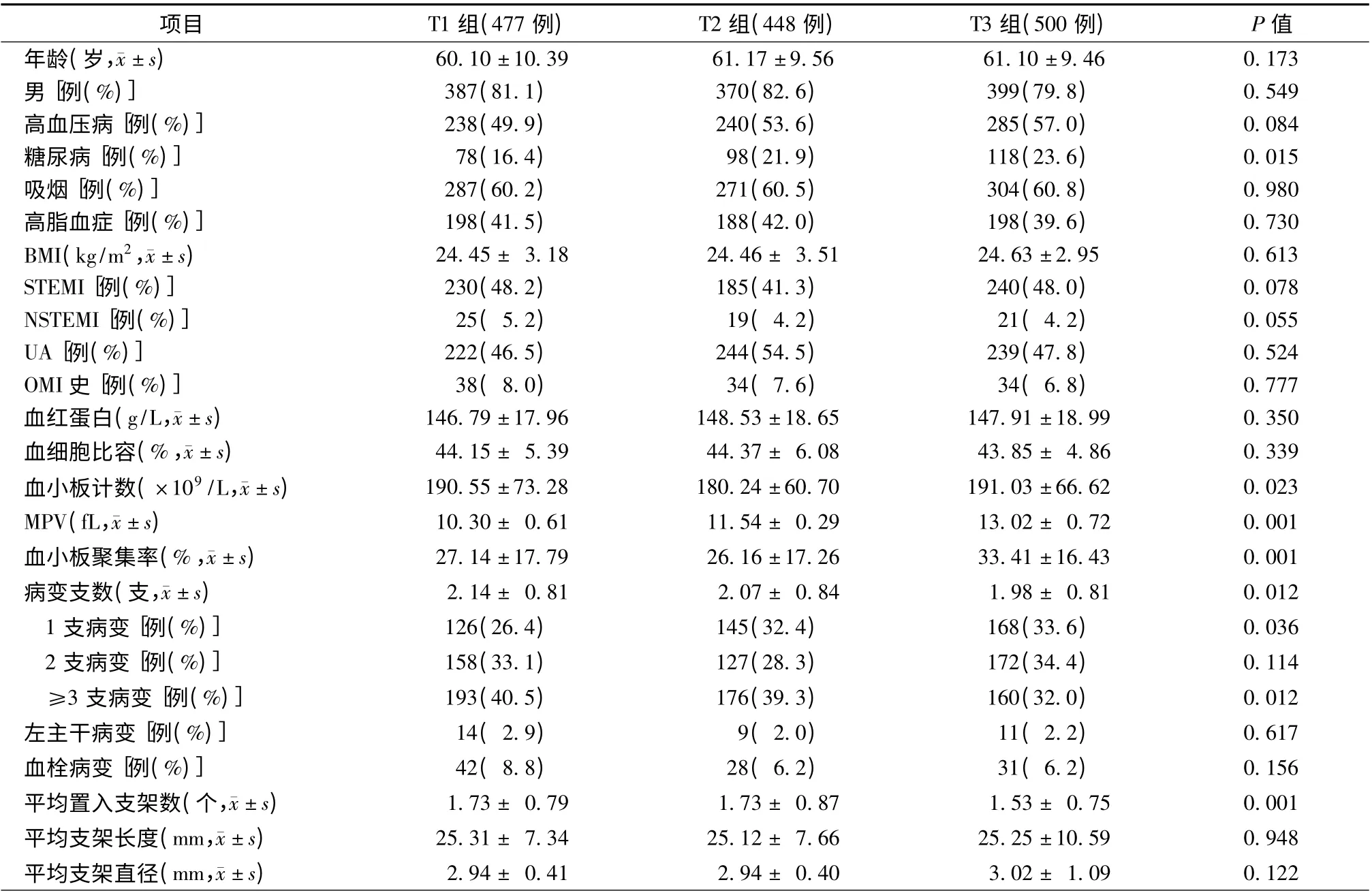
表1 三组患者基线资料比较
2.3.1 MACE 发生情况 排除1 个月内死亡患者6例,其余1419 例随访4 ~14(9.48 ±4.06)个月。ACS 患者 MACE 发生率为4.42%,其中 TLR 1.50%,TVR 1.42%,全因死亡0.84%,卒中0.21%,心肌梗死5.61%。部分患者同时发生2 项终点事件,故总体MACE 发生率小于各项主要终点事件之和。T3 组、T2 组和T1 组PCI 术后1 个月总体MACE 事件发生率比较,差异无统计学意义(P >0.05)。术后12 个月时,T3 组全因死亡率高于T1组、T2 组(P=0.031,表2)。

表2 三组术后1 个月、12 个月MACE 事件发生率比较[例(%)]
2.3.2 MACE 预测因素 入选患者共1419 例,按随访12 个月内是否发生MACE 事件分为MACE 事件组与非MACE 事件组。将患者基线资料与冠状动脉造影及手术资料使用倒退法纳入Cox 模型,设ACS 诊断为哑变量进行回归分析。血小板抵抗组与非血小板抵抗组间MACE 事件发生率比较,差异无统计学意义。回归分析显示,ACS 诊断、MPV 分组及血小板抵抗是MACE 事件的预测因素(P <0.05,表3)。

表3 MACE 事件的预测因素
2.4 MPV 及血小板抵抗与PCI 术后患者支架内血栓的关系
随访过程中,仅有1 例为经冠状动脉造影证实的支架内血栓,并行血栓抽吸治疗,根据ARC 定义认定为确定的支架内血栓。2 例1 个月内不明原因的死亡及2 例支架置入术后发生支架置入血管供血区域心肌梗死,认定为极有可能的支架内血栓。其余11 例为随访过程中出现的不明原因的死亡,认定为可能的支架内血栓。按MPV 值分组后,高MPV组血小板支架内血栓与血小板抵抗的比例高于中、低MPV 组,差异有统计学意义(P <0.05,表4)。

表4 MPV 及血小板抵抗与支架内血栓的关系[例(%)]
3 讨论
本研究通过对1425 例确诊ACS 并行PCI 的患者基本资料及术前MPV、血小板聚集率与其12 个月MACE 关系的Cox 回归分析结果显示:高MPV(OR 1.46,95% CI 1.06 ~2.01)与血小板抵抗(OR 2.31,95% CI 1.40 ~3.80)是12 个月MACE 的独立预测因素(P <0.05),且二者间存在相关性,高MPV组的支架内血栓发生率较高。因此,本研究结果提示,MPV 及血小板聚集率具有对ACS 患者PCI 术后MACE 事件的预测价值。
血小板由骨髓巨核细胞生成,血小板体积的调节主要发生在巨核细胞水平,MPV 增加是骨髓巨核细胞生成的大体积、高活性血小板数量增多的结果。与既往研究结果相似,本研究中糖尿病患者MPV 水平高于非糖尿病患者[11]。虽然糖尿病患者MPV 水平增高的机制尚未明确,但有研究提示胰岛素对骨髓巨核细胞的刺激及血糖引起的渗透性膨胀所致。过去几年中,MPV 与心血管疾病,特别是冠心病的关系研究逐渐增多。一项纳入40 个研究的Meta 分析[12]结果表明,冠心病患者的MPV 值较正常对照组平均升高0.70 fL,且各研究MPV 的截断值从≥7.3 fL 至≥12 fL,随着MPV 截断值的升高,冠心病的患病危险比增高,其敏感性为70%,特异性为30%。与本研究结果类似,一项韩国的队列研究[13]针对539 例行PCI 的患者进行长期随访,受试者工作特征曲线(receiver operating characteristic curve,ROC)分析结果发现,MPV≥8.55 fL 是ACS 患者PCI 术后心原性死亡的独立预测因素。在ACS 患者中发现,高MPV 患者PCI 术后远期的死亡或复合终点事件发生率显著高于低MPV 患者[6,14]。
多国前瞻性注册研究ADAPT-DES[15](药物洗脱支架评估双重抗血小板治疗,约50%的患者为ACS)结果显示,血小板抵抗可独立地增加30 d 内确诊/可能的支架内血栓形成风险3 倍(HR 3.00,95% CI 1.39 ~6.49,P =0.005),也是12 个月内确诊/可能的支架内血栓形成(校正HR 2.49,95% CI 1.43 ~4.31,P=0.001)和心肌梗死(校正HR 1.42,95% CI 1.09 ~1.86,P =0.01)的独立预测因子。Park 等[16]发现,在接受PCI 治疗的东亚ACS 患者中,血小板抵抗是死亡、心肌梗死、支架内血栓形成或卒中的主要复合终点的独立危险因素,而与稳定性冠心病患者无显著相关性。本研究通过比浊法测定ACS 患者使用抗血小板药物后的血小板聚集率,发现其与MPV 值都是MACE 事件的独立预测因素,且与支架内血栓的发生相关。
本研究结果存在一定的局限性。首先,研究为非随机对照研究,连续入选样本均为确诊ACS 并行PCI 的患者,并未纳入稳定性冠心病患者作为对照。其次,MPV 可以快速准确地由常规血细胞分析得出,但是血液中的血小板在EDTA 抗凝条件下,会随着储存时间延长体积增大[17]。由于研究的标本均为中心实验室统一处理,很有可能存在血液样本在抗凝管中存储时间较长的现象,故而存在一定的实验误差。这也可以解释本研究患者的平均MPV 水平较高的原因。
MPV 检测简单、方便、快捷,花费少;比浊法血小板聚集率检测可以对抗血小板药物的反应性进行监测。二者相结合能够更好地掌握ACS 患者血小板的活化和功能状态,帮助进行临床预后的评估。对于MPV 和ACS 的关系需要更加深入的研究,了解MPV 的变化机制能更好地指导临床对ACS 的诊断、治疗及预后评估。
[1]Patel RS,Su S,Neeland IJ,et al. The chromosome 9p21 risk locus is associated with angiographic severity and progression of coronary artery disease. Eur Heart J,2010,31:3017-3023.
[2]Tantry US,Gurbel PA. Antiplatelet drug resistance and variability in response: the role of antiplatelet therapy monitoring. Curr Pharm Des,2013,19:3795-3815.
[3]Kamath S,Blann AD,Lip GY. Platelet activation:assessment and quantification. Eur Heart J,2001,22:1561-1571.
[4]Huczek Z,Kochman J,Filipiak KJ,et al. Mean platelet volume on admission predicts impaired reperfusion and long-term mortality in acute myocardial infarction treated with primary percutaneous coronary intervention. J Am Coll Cardiol,2005,46:284-290.
[5]许文亮,王旭,邵一兵,等. 接受直接经皮冠状动脉介入治疗的ST 段抬高型急性心肌梗死患者血小板体积的变化及与冠状动脉影像的关系. 中国介入心脏病学杂志,2012,4:194-198.
[6]Goncalves SC,Labinaz M,Le May M,et al. Usefulness of mean platelet volume as a biomarker for long-term outcomes after percutaneous coronary intervention. Am J Cardiol,2011,107:204-209.
[7]Thygesen K,Alpert JS,Jaffe AS,et al. Third universal definition of myocardial infarction. J Am Coll Cardiol,2012,60:1581-1598.
[8]2012 Writing Committee Members,Jneid H,Anderson JL,et al.2012 ACCF/AHA focused update of the guideline for the management of patients with unstable angina/Non-ST-elevation myocardial infarction (updating the 2007 guideline and replacing the 2011 focused update):a report of the American College of Cardiology Foundation/American Heart Association Task Force on practice guidelines. Circulation,2012,126:875-910.
[9]Angiolillo DJ,Fernandez-Ortiz A, Bernardo E, et al.Identification of low responders to a 300-mg clopidogrel loading dose in patients undergoing coronary stenting. Thromb Res,2005,115:101-108.
[10]Cutlip DE,Windecker S,Mehran R,et al. Clinical end points in coronary stent trials: a case for standardized definitions.Circulation,2007,115:2344-2351.
[11]Shah B,Sha D,Xie D,et al. The relationship between diabetes,metabolic syndrome,and platelet activity as measured by mean platelet volume:the National Health And Nutrition Examination Survey,1999-2004. Diabetes Care,2012,35:1074-1078.
[12]Sansanayudh N. Mean platelet volume and coronary artery disease:a systematic review and meta-analysis. Int J Cardiol,2014,175:433-440.
[13]Choi SW,Choi DH,Kim HW,et al. Clinical outcome prediction from mean platelet volume in patients undergoing percutaneous coronary intervention in Korean cohort:Implications of more simple and useful test than platelet function testing. Platelets,2014. 25:322-327.
[14]Eisen A,Bental T,Assali A,et al. Mean platelet volume as a predictor for long-term outcome after percutaneous coronary intervention. J Thromb Thrombolysis,2013,36:469-474.
[15]Stone GW,Witzenbichler B,Weisz G,et al. Platelet reactivity and clinical outcomes after coronary artery implantation of drugeluting stents (ADAPT-DES):a prospective multicentre registry study. Lancet,2013,382:614-623.
[16]Park DW,Ahn JM,Song HG,et al. Differential prognostic impact of high on-treatment platelet reactivity among patients with acute coronary syndromes versus stable coronary artery disease undergoing percutaneous coronary intervention. Am Heart J,2013,165:34-42.
[17]Vizioli L,Muscari S,Muscari A. The relationship of mean platelet volume with the risk and prognosis of cardiovascular diseases. Int J Clin Pract,2009,63:1509-1515.
