不同程度脂肪肝的相关危险因素分析
2015-07-05李艳萍
李艳萍,张 霞
(上海市静安老年医院超声科200042)
不同程度脂肪肝的相关危险因素分析
李艳萍,张 霞
(上海市静安老年医院超声科200042)
目的探讨不同程度脂肪肝患者的相关危险因素。方法选取2013年7~12月该科超声诊断的脂肪肝患者251例作为观察组,同期选取该科的208例非脂肪肝患者作为对照组,观察年龄、性别、糖尿病、冠心病、高血脂、总胆固醇(TC)、血清三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、载脂蛋白A1(ApoA1)、载脂蛋白B(ApoB)、脂蛋白α[Lp(α)]、葡萄糖(GLU)、尿酸(UA)与脂肪肝的关系。根据超声诊断特点,将脂肪肝患者按轻、中、重度分成A、B、C三组,分析三组脂肪肝相关危险因素间的关系。结果对照组和观察组患者的年龄、性别、糖尿病、冠心病、高脂血症、TC、血清TG、LDL-C、ApoA1、ApoB、Lp(a)、GLU、UA比较,差异均有统计学意义(P<0.05);脂肪肝与各因素间的比值比(OR)值从高到低依次为ApoA1(6.365)、TG(2.528)、糖尿病(2.085)、血糖(1.168)、年龄(1.068)、Lp(a)(1.001),差异均有统计学意义(P<0.05)。轻度脂肪肝与年龄、糖尿病、血清TG、ApoA1有显著关系(P<0.05);中度脂肪肝与年龄、血清 TG、ApoA1、Lp(a)、血糖有显著关系(P<0.05);重度脂肪肝与年龄、血清 TG、Lp(a)、血糖有显著关系(P< 0.05)。结论年龄、血清TG、血糖、Lp(a)是脂肪肝的真正危险因素,和脂肪肝的严重程度呈正相关,而ApoA1与脂肪肝呈负相关。脂肪肝是可逆性病变,早期诊断,及时针对不同程度的个体化治疗,即可使肝内脂肪消退,预后良好,应引起临床重视,及时采取积极治疗。
超声检查;脂肪肝;载脂蛋白A类;脂蛋白类,HDL;危险因素
近年来,随着人们生活水平的提高及饮食结构的改变,脂肪肝的患病率呈现上升趋势。有资料显示,非酒精性脂肪肝(NAFLD)在全球普通人群中为14%~30%[1],随着中国经济的快速发展,中国的脂肪肝患者中NAFLD的发病率明显上升,国内有报道,成人NAFLD的发病率为9.1%~22.5%[1]。在上海、广州和香港等发达地区,成人NAFLD患病率在15%左右[2]。正常情况下肝脏只含有少量的脂肪,占肝脏重量的4%~7%,其中50%为中性脂肪,其余为卵磷脂和少量胆固醇。在体内脂肪增多的情况下,肝脏内的脂肪亦会增多,当脂肪含量超过肝脏质量(湿质量)的 10%时,即发展为脂肪肝[3]。而且NAFLD可以发展为肝硬化[4],但临床多无明显症状常被忽视,是危害人们健康的疾病之一。超声检查以其敏感性强、准确性高、易操作、无创性等特点,常作为脂肪肝诊断和监测的重要手段。为探讨不同程度脂肪肝和相关危险因素间关系,现将本科常规超声检出的脂肪肝患者和相关危险因素进行分析,并报道如下。
1 资料与方法
1.1 一般资料 选取本科2013年7~12月经彩色多普勒超声检查发现的门诊和病房脂肪肝患者共251例作为观察组,在同期患者中选取208例非脂肪肝患者作为对照组。其中观察组男83例,年龄34~93岁,平均(72.20±12.73)岁,女168例,年龄38~93岁,平均(72.07± 12.91)岁;对照组男93例,年龄54~96岁,平均(78.82± 9.63)岁,女 115例,年龄 62~97岁,平均(82.98±6.41)岁。根据超声诊断特点,观察组患者又按轻、中、重度分成A、B、C三组:A组107例,男33例,年龄34~93岁,平均(73.85±14.12)岁,女74例,年龄 38~93岁,平均(72.78±13.40)岁;B组116例,男42例,年龄37~91岁,平均(71.55±11.81)岁,女 74例,年龄 38~93岁,平均(72.43±12.75)岁;C组28例,男8例,年龄55~83岁,平均(68.88±10.20)岁,女 20例,年龄 52~90岁,平均(68.05±10.80)岁。
1.2 方法
1.2.1 脂肪肝超声检查 采用LOGIQ-P5彩色多普勒超声仪,探头中心频率3.5 MHz,根据超声下肝脏特点分为:(1)轻度脂肪肝:肝脏内见小片状强回声区,形态不规则或肝实质内回声细密明亮,肝脏边缘和肝内管道均显示清晰。(2)重度脂肪肝:肝脏回声细密、明亮增强,远场肝脏不显示,肝缘变钝,肝内管道不显示。(3)中度脂肪肝:肝脏回声细密、明亮介于轻、重度间,肝缘变钝,肝内管道不显示,但远场肝脏显示。
1.2.2 临床资料来源 从病史中获得251例脂肪肝患者合并高血压166例,冠心病115例,糖尿病98例,高脂血症129例;对照组208例患者中合并高血压152例,冠心病121例,糖尿病50例,高脂血症42例。其中冠心病诊断符合国际心脏病学会和WHO建议的冠心病诊断标准;按WHO 1999年诊断标准,将血压大于或等于140/90 mm Hg(1 mm Hg=0.133 kPa)诊断为高血压[5];空腹血糖大于或等于7.0 mmol和(或)餐后2小时血糖大于或等于11.1 mmol 2次以上诊断为糖尿病;血脂正常值标准:总胆固醇(TC)3.20~5.69 mmol/L,血清三酰甘油(TG)0.5~1.7 mmol/L,低密度脂蛋白胆固醇(LDL-C)2.0~4.5 mmol/L,高密度脂蛋白胆固醇(HDL-C)0.8~2.0 mmol/L。
1.2.3 血清学指标检测 使用全自动生化分析仪测定每例患者的TC、TG、LDL-C、HDL-C、载脂蛋白A1(ApoA1)、载脂蛋白B(ApoB)、脂蛋白a[Lp(a)]、葡萄糖(GLU)、尿酸(UA)。
1.3 统计学处理 应用Stata10.0统计软件进行数据分析,计量资料以±s表示,采用t检验,计数资料以率或构成比表示,采用Pearson χ2检验,因素间相关性分析采用线性回归、多元逐步回归分析。P<0.05为差异有统计学意义。
2 结 果
2.1 脂肪肝、非脂肪肝两组患者可能危险因素的单因素比较 两组患者年龄、性别、糖尿病、冠心病、高脂血症、TC、TG、LDL-C、ApoA1、ApoB、Lp(a)、GLU及UA比较,差异均有统计学意义(P<0.05);但两组患者高血压患病率、HDL-C比较,差异均无统计学意义(P>0.05)。见表1。通过Stata10统计软件对各可能危险因素间进行线性回归、多元逐步回归分析,结果显示,性别、高血压、冠心病、高脂血症、TC、HDL-C、LDL-C、ApoB、UA等指标被排除,仅年龄、糖尿病、TG、ApoA1、Lp(a)、GLU等指标进入回归方程。其中脂肪肝与各因素间的比值比(OR)从高到低依次为ApoA1(6.365)、TG(2.528)、糖尿病(2.085)、血糖(1.168)、年龄(1.068)、Lp(a)(1.001),差异均有统计学意义(P<0.05)。

表1 脂肪肝、非脂肪肝组患者可能危险因素的单因素比较
2.2 A、B、C三组不同程度脂肪肝患者各危险因素的logistic回归分析 按三组不同程度脂肪肝与上述6个危险因素再进行各危险因素线性回归、多元逐步回归分析,结果发现轻度脂肪肝者年龄、糖尿病、TG、ApoA1指标进入回归方程,Lp(a)、血糖被排除;中度脂肪肝者:年龄、血清TG、ApoA1、Lp(a)、血糖指标进入回归方程,糖尿病被排除;重度脂肪肝者:年龄、TG、Lp(a)、血糖指标进入回归方程,糖尿病、ApoA1被排除。见表2。
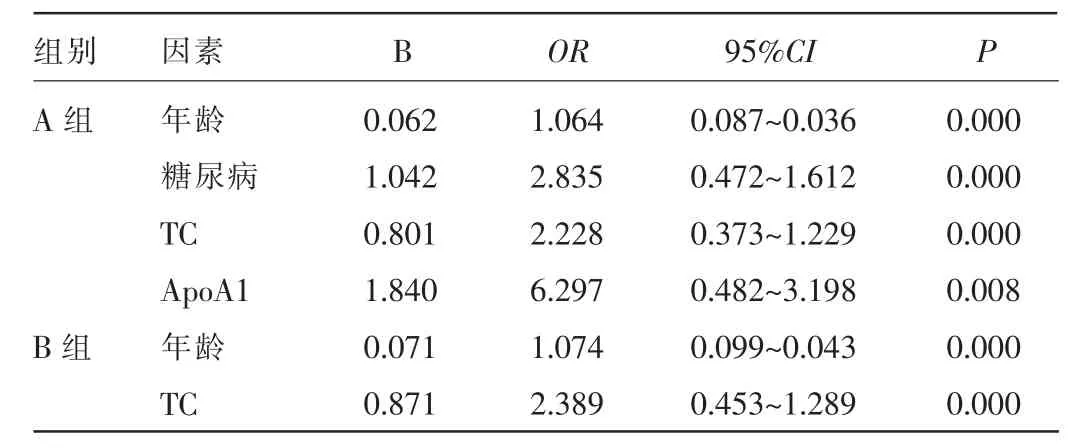
表2 A、B、C三组不同程度脂肪肝患者相关危险因素的logistic回归分析结果

续表2 A、B、C三组不同程度脂肪肝患者相关危险因素的logistic回归分析
3 讨 论
本研究结果显示,年龄、TG、血糖在A、B、C三组脂肪肝中均有影响,证实了年龄、TG、血糖是脂肪肝形成的危险因素,与多数文献报道一致[1]。其中随着年龄增长,检出率明显增加,可能与年龄增长时肝血流量和肝细胞数减少肝细胞再生功能减退,脂质代谢缓慢加速脂肪肝发生有关。而TG、血糖伴随着脂肪肝程度的加重而增高,且OR值也随A、B、C各组呈递增趋势,是因为NAFLD的特征是肝细胞脂肪贮积和脂肪变性,在肝内所有脂肪细胞酸构成的脂肪中,TG转化率最高,而糖尿病存在血清脂质代谢异常,其突出表现也是血清中TG水平升高[6],因此肝内脂质积聚通常是TG且随脂肪肝程度加重而增加。同时,增高的TG水平长期与葡萄糖竞争进入细胞内,造成了机体的胰岛素抵抗,由于胰岛素抵抗的存在,使胰岛素抑制脂肪酶的活性下降,外周组织脂肪分解增多,游离脂肪酸水平增高,导致肝细胞中游离脂肪酸浓度增加,肝脏对增多的游离脂肪酸氧化和利用不足,游离脂肪酸脂化形成TG,在肝细胞中沉积形成脂肪肝。而肝脏内的脂肪沉积又导致肝脏的胰岛素抵抗,使肝糖原输出增多,进一步加重糖代谢紊乱[7]。这符合脂肪肝为多病因性疾病,合并高血糖、高血脂者更为显著,也符合肝内脂肪沉积主要是TG积存的病理改变的相关报道[8]。该研究结果同时发现,ApoA1在A、B两组脂肪肝中有影响,A组中OR值为6.297,B组为4.455,随脂肪肝加重而降低,呈负相关。Lp(a)在B、C两组脂肪肝中有影响,OR值在B、C组中略有递增,随脂肪肝加重而略增高,呈正相关。有报道提出,HDL具有促进胆固醇的逆向转运,抗动脉硬化作用,ApoA1是HDL的结构蛋白,几乎所有HDL都含有ApoA1,其水平可直接反映HDL在体内情况,ApoA1在HDL功能如抗氧化、抗炎方面至关重要,与冠心病呈负相关[9]。当肝细胞受损时,ApoA1和ApoB水平可能出现下降[10]。另有研究提到,脂肪细胞的主要功能是以TG的形式存储过多的能量。但脂肪细胞还具有重要的内分泌功能,可以分泌一系列脂肪因子[11]。脂联素则是由脂肪细胞特异性分泌的一种炎症相关性蛋白质,目前认为脂联素是高血压、胰岛素抵抗、糖尿病和动脉粥样硬化的保护性因子。
本研究结果显示,两组患者年龄、性别、糖尿病、冠心病、高脂血症、TC、TG、LDL-C、ApoA1、ApoB、Lp(a)、GLU及UA比较,差异均有统计学意义(P<0.05);但两组患者高血压、HDL-C比较,差异均无统计学意义(P>0.05)。提示脂肪肝组中的血脂(除HDL-C外)、血糖、尿酸及糖尿病、高脂血症、冠心病患病率均高于非脂肪肝组。年龄、TG、血糖、Lp(a)是脂肪肝的真正危险因素,与脂肪肝的严重程度呈正相关。而ApoA1在早期脂肪肝中的出现,是否和脂联素有着相同的作用,是机体自我保护的应激性增高,还是提示肝细胞还未受损,由于本研究时间短、例数还不够多,所以仍需在今后工作中将做进一步探讨。
总之,肝脏脂质代谢是一个复杂的过程,代谢性疾病引起的糖和脂肪调节异常是脂肪肝发生的常见机制。虽然脂肪肝为良性病变,但脂肪肝肝功能损害率高达47.06%,明显高于非脂肪肝(7.04%)。其肝脏纤维化发病率高达25.0%,且有1.5%~8.0%的患者可发展成肝硬化[12]。尽管单纯性脂肪肝患者的肝病进展慢于NAFLD患者,但是其病死率并不显著低于NAFLD患者[13]。而脂肪肝是可逆性病变,早期诊断,及时针对不同程度的个体化治疗,即可使肝内脂肪消退,预后良好,应引起临床重视,采取积极治疗措施。对于脂肪肝与ApoA1的关系,对临床早期诊断有无积极意义,将在今后做进一步研究。
[1]赵晓云,陈伟华,路永刚,等.河北省33843机关职员非酒精性脂肪肝患病率及其危险因素[J].中国老年学杂志,2013,33(20):5079-5081.
[2]李庆祥,李艳芳,王春梅,等.老年冠心病患者合并非酒精性脂肪性肝病的危险因素分析[J].中华老年心脑血管病杂志,2013,15(4):369-372.
[3]康如彤,钟燕,蒋耀辉,等.肥胖儿童非酒精性脂肪肝影响因素分析[J].实用预防医学,2013,20(3):277-279.
[4]何本振,夏国园,江珍珍.脂肪肝声像图分度与脂肪肝相关危险因素评估[J].实用医学杂志,2012,28(2):269-271.
[5]张季平.临床内科学[M].北京:科学技术出版社,1998:1139.
[6]马良.糖尿病合并非酒精性脂肪肝患者的血脂分析[J].中国乡村医药杂志,2013,20(15):56-57.
[7]朱太平,刘纳新,陈荣庆,等.2型糖尿病合并非酒精性脂肪肝的危险因素分析[J].现代中西医结合杂志,2012,21(7):725-726.
[8]赵丽雅,李莘,阎吉正.超声诊断脂肪肝与相关关系的分析[J].中国超声诊断杂志,2003,4(12):934-935.
[9]刘姗姗,王璐,邱建平.血清载脂蛋白A1、载脂蛋白B及其比值与冠脉病变程度相关性分析[J].中国实验诊断学,2013,17(7):1216-1218.
[10]张巍,陈春光,江卓,等.肝硬化患者血清前白蛋白、总胆汁酸及载脂蛋白的检测及其临床意义[J].中外健康文摘,2012,9(14):121-122.
[11]郭玉松,曹剑,范利.载脂蛋白A1模拟肽研究进展[J].中华老年医学杂志,2013,32(12):1368-1371.
[12]黄晓琴.45岁以下健康体检人群脂肪肝检出率分析[J].现代医药卫生,2013,29(8):1150-1151.
[13]李峰,蔡晓波,范建高.不同年龄层次脂肪肝患者中代谢异常发生情况分析[J].肝脏,2012,17(7):470-473.
10.3969/j.issn.1009-5519.2015.14.029
:B
:1009-5519(2015)14-2167-03
2014-10-29
2015-02-05)
李艳萍(1963-),女,上海虹口人,副主任医师,主要从事超声诊断工作及血脂升高相关疾病研究;E-mail:shpeigen@163.com。
