年龄及术前合并症对口腔癌患者术后并发症的影响
2015-06-28肖瑞李华席庆鄂玲玲张艳芳欧龙曹均凯刘洪臣
肖瑞,李华,席庆,鄂玲玲,张艳芳,欧龙,曹均凯,刘洪臣
年龄及术前合并症对口腔癌患者术后并发症的影响
肖瑞,李华,席庆,鄂玲玲,张艳芳,欧龙,曹均凯,刘洪臣
目的探讨老年口腔癌患者年龄及术前合并症等因素对术后并发症的影响。方法回顾性分析2014年1-7月解放军总医院口腔科收治的行手术治疗的106例口腔癌患者(老年口腔癌患者66例,非老年口腔癌患者40例)的资料,分析年龄及术前合并症与患者术后并发症的关系。结果老年口腔癌组术前高血压、心脏病、肺部疾病、贫血及多种合并症与非老年口腔癌组比较明显增高(P<0.05);但两组间术后并发症发生率差异无统计学意义。老年口腔癌组27例存在≥2种合并症的患者中14例(51.9%)术后发生并发症,与老年口腔癌组并发症的总体发生率(17例,25.8%)比较差异有统计学意义(P=0.0244)。非老年口腔癌组中,15例存在合并症的患者中术后有6例(40.0%)发生并发症,与老年口腔癌组并发症的总体发生率比较差异无统计学意义(P=0.4462)。糖尿病、肺部疾病、低蛋白血症和贫血等4种术前合并症均与无并发症的老年口腔癌组比较差异有统计学意义(P<0.05)。结论年龄不是老年口腔癌患者术后并发症的独立因素,糖尿病、肺部疾病、贫血、低蛋白血症等术前合并症是老年口腔癌患者术后发生并发症的高危因素。
口腔肿瘤;老年人;术前合并症;手术后并发症
我国人口老龄化趋势近年来日趋明显,老年口腔癌发病率正逐年升高。手术是口腔癌常用的治疗方法,但术后并发症的发生对老年口腔癌患者身体恢复会产生一定影响。因此,积极探究术后并发症的影响因素有益于减少老年口腔癌患者术后并发症的发生[1-2]。本研究分析患者年龄及术前合并症等因素对老年口腔癌术后并发症的影响,旨在改善老年口腔癌患者的手术治疗效果。
1 资料与方法
1.1 一般资料 选择2014年1-7月解放军总医院收治的行手术治疗的106例口腔癌患者,男55例,女51例,年龄57.5±3.4(30~85)岁;TNM分期:Ⅰ+Ⅱ期患者56例,Ⅲ+Ⅳ期患者50例;舌癌57例,颊癌19例,牙龈癌15例,上腭癌9例,口底癌6例。≥60岁的老年患者为66例,其中男36例,女30例;<60岁的非老年患者为40例,其中男22例,女18例。入选研究对象病理类型均为鳞状细胞癌,患者均签署知情同意书。本研究获得解放军总医院伦理委员会的批准。
1.2 治疗方式 本组106例口腔癌患者全部实施口腔癌原发灶根治切除术,其中行颈淋巴结清除术患者95例;行皮瓣、肌皮瓣与骨肌皮瓣修复的患者46例(老年口腔癌患者20例,非老年口腔癌患者26例);行腓骨肌瓣患者10例;行前臂皮瓣患者12例;行胸大肌皮瓣患者20例;行颈阔肌皮瓣患者4例。本组106口腔癌患者均属于同一个医疗组,手术者的操作因素及技术差异所致的术后并发症的差别可基本排除。
1.3 术前合并症 术前对所有患者行高血压、心脏病、糖尿病、肺部疾病、肝功能、低蛋白血症、贫血等合并症检查。其中,高血压诊断标准为:收缩压/140mm或舒张压/90mmHg;心脏病诊断标准为:患者存在既往病史,心电图或心脏彩超诊断异常;糖尿病诊断标准为:术前患者空腹血糖>126mg/dl(7.0mmol/L)或者餐后2h血糖>200mg/dl (11.1mmol/L);肺部疾病诊断标准:既往有肺结核病史、X线胸片或者CT检查结果显示存在肺部疾病;低蛋白血症的诊断标准为:白蛋白<35g/L;贫血的诊断标准为:血红蛋白<100g/L。
1.4 术后并发症 患者实施手术后,观察血肿、伤口延期愈合、肺部感染、心律失常、皮瓣坏死、电解质紊乱、血压升高、应激性溃疡等术后并发症。
1.5 统计学处理 采用SPSS 18.0进行统计分析,计数资料以%表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 术前合并症 老年口腔癌66例患者中,55例(83.3%)术前存在合并症,其中27例存在≥2种合并症。非老年口腔癌患者中有15例(37.5%)患者存在合并症,其中有8例存在≥2种合并症均以高血压发生率最高。老年口腔癌患者术前高血压、心脏病、肺部疾病、贫血及多种术前合并症与非老年口腔癌患者比较明显增高,差异有统计学意义(P<0.05,表1)。
2.2 年龄对术后并发症的影响 106例行口腔癌手术患者中,术后24例分别出现了血肿、伤口延期愈合、肺部感染、皮瓣坏死、电解质紊乱、血压升高、心律失常及应激性溃疡等并发症,其中,老年口腔癌组有17例出现上述术后并发症,非老年口腔癌组有7例出现上述术后并发症。老年口腔癌组与非老年口腔癌组的并发症发生率差异无统计学意义(P>0.05,表1)。
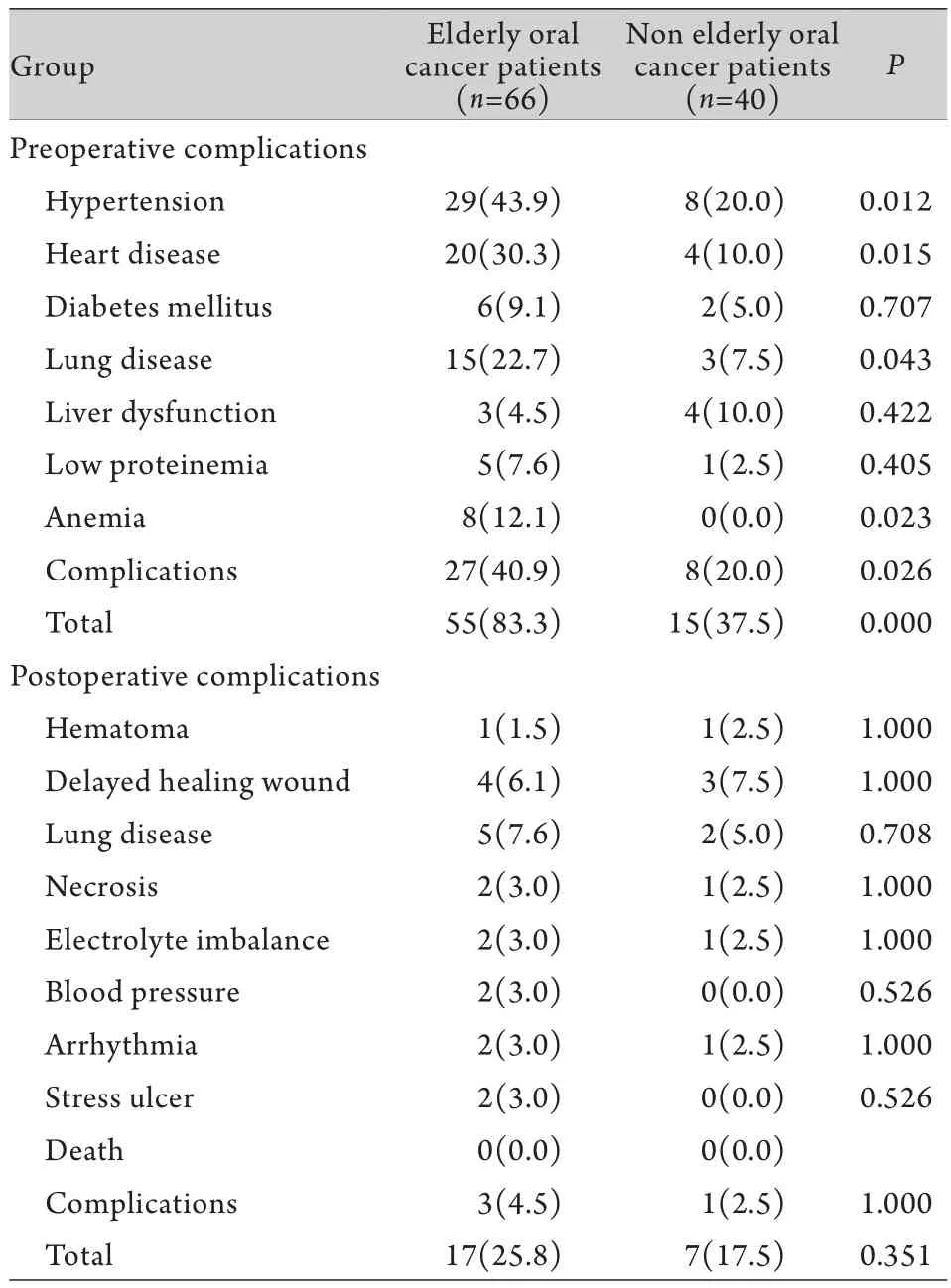
表1 两组患者术前合并症及术后并发症的比较[n(%)]Tab.1 Comparison of pre and postoperative complications of patients between the two groups [n(%)]
2.3 术前合并症与术后并发症的关系 老年口腔癌组中,27例术前存在≥2种合并症的患者中有14例(51.9%)存在术后并发症,与老年口腔癌组的并发症总体发生率(17例,25.8%)比较差异有统计学意义(P=0.024 4)。非老年口腔癌组中,15例存在合并症的患者术后有6例(40.0%)发生并发症,与老年口腔癌组的并发症总体发生率比较差异无统计学意义(P=0.446 2)。糖尿病、肺部疾病、低蛋白血症和贫血等4种术前合并症与无并发症的老年口腔癌组比较差异均有统计学意义(P<0.05,表2)。
3 讨 论
老年患者由于机体随着年龄增长而衰退,往往伴发心、肺、脑等多种脏器疾病,对手术的耐受性明显下降。老年口腔癌的发病率在临床上一直居高不下,经手术治疗患者的死亡发生率为3.2%左右[3-5],而引发术后死亡的原因大部分为呼吸道梗阻、心脏事件等多种并发症致机体系统功能出现衰竭[6-8]。本研究显示,老年口腔癌患者术前合并症发生率较高,为83.3%,但是经手术治疗后,其并发症与非老年口腔癌组比较,差异无统计学意义(P>0.05)。该结果提示年龄因素并非老年口腔癌患者术后并发症的独立影响因素。同时,老年口腔癌患者术前合并症多数为高血压、心脏病,但高血压、心脏病不是老年口腔癌患者术后并发症的高危因素。只要加强患者围术期高血压、心脏病等因素的护理及处理,可显著减少术后并发症的发生[9-12]。
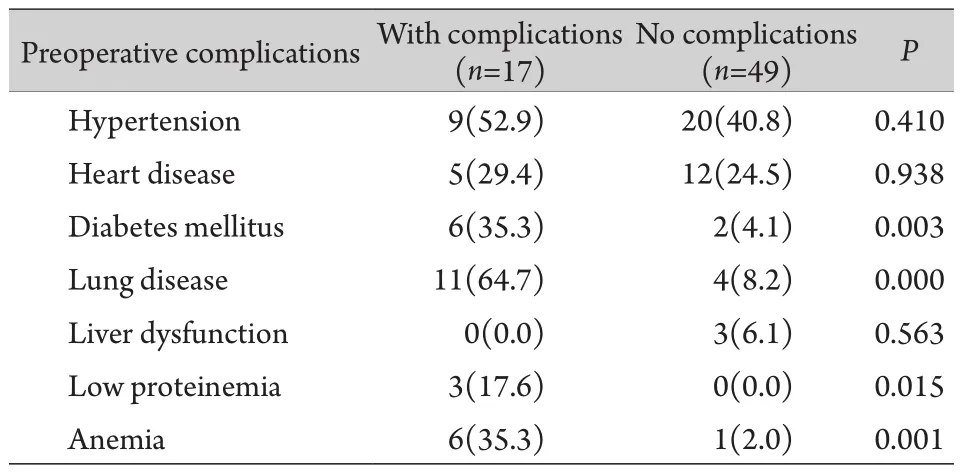
表2 有并发症与无并发症的老年口腔癌患者的术前合并症比较[n(%)]Tab.2 Comparison of preoperative complications in elderly oral cancer patients with or without postoperative complications [n(%)]
本研究发现,糖尿病、肺部疾病、贫血及低蛋白血症是诱发术后并发症的高危因素。老年糖尿病患者往往合并其他系统疾病,因此在术前除了需要掌握血糖的控制状况及用药等方面的情况外,还需要注意观察患者主要器官的功能。一些学者认为[13-14],糖尿病患者围术期应将血糖控制在6.7~10.0mmol/L,如果控制血糖水平太严格则会明显增加低血糖的发生率,从而引发心血管疾病的发生,特别是对于老年糖尿病患者的危险性会更大[15]。术后禁食、进食流质食物、持续性进行胰岛素静脉输注是血糖控制的最佳方案。医务人员应每2~4h对患者进行血糖监测,然后根据血糖情况适当调整胰岛素用量,此外应每日复查1次血清电解质[16]。术后建议患者持续静脉滴入10%葡萄糖溶液500ml+10%氯化钾10ml+15U速效胰岛素,以防止术后葡萄糖缺乏,加快体内脂肪与蛋白质的分解,从而减少酮症酸中毒、低钾血症的发生率[17-18]。肺部疾病大部分属于慢性支气管炎、肺气肿、肺通气或弥散功能障碍。临床发现,口腔癌手术患者大部分涉及舌、口底、咽部与颈部,同时部分患者术后常出现软组织(口咽部)的肿胀及功能性障碍,引发气道不通畅甚至呛咳,此外部分患者由于行气管切开术极易出现肺部感染。为此,口腔癌患者在术前应接受常规X线胸片检查,测定患者的呼吸功能,通过血气分析对患者的肺部状况进行科学评价。应叮嘱患者戒烟,在术前做深呼吸锻炼,特殊情况在术前可给予抗生素治疗3d;在术后行常规雾化吸入,同时继续使用抗生素,以防止围术期出现呼吸道感染。行气管切开应确保患者上呼吸道通畅,缩小无效腔,促进气体交换。此外,气管切开以后应加强临床护理,避免上呼吸道感染。癌症相关性贫血的原因主要包括铁、维生素B12及叶酸缺乏,肿瘤释放白细胞介素-1b(IL-1b)、肿瘤坏死因子-α(TNF-α)及C-干扰素(IFN-C)等炎症介质抑制内源性红细胞生成素的生成等[19]。一般来说,年龄超过60岁的患者营养状况较差,加上肿瘤负荷较大,极易引发贫血,增加癌症患者病死率。因此,对于合并营养不良、贫血、低蛋白血症的老年口腔癌患者,在术前、术后可实施静脉营养支持与适量输血治疗,同时维持水及电解质平衡,手术伤口也可根据患者恢复情况适当延期拆线[20]。此外,原发灶部位及TNM分期等因素是否对口腔癌手术患者恢复及并发症有一定影响,有待进一步深入研究。
综上所述,患者年龄不是老年口腔癌术后并发症的独立因素,糖尿病、肺部疾病、贫血、低蛋白血症等术前合并症是老年口腔癌术后并发症的高危因素。因此,应该加强患者围术期处理,尽量在术前纠正各种术前合并症,这样有益于降低老年口腔癌患者术后并发症的发生率。
[1] Xu YL. Nursing effect of two different drainage tubein elderly patients with oral cancer after radical operation of jaw and neck[J]. J Clin Med Pract, 2014, 18(6): 39-41. [许艺莲. 老年口腔癌颌颈联合根治术后置入2种不同引流管的护理效果[J].实用临床医药杂志, 2014, 18(6): 39-41.]
[2] Kermer C, Poeschl PW, Wutzl A,et al. Surgical treatment of squamous cell carcinoma of the maxilla and nasal sinuses[J]. J Oral Maxillofac Surg, 2008, 66(12): 2449-2453.
[3] Krishna Rao SV, Mejia G, Roberts-Thomson K,et al. Epidemiology of oral cancer in Asia in the past decade-an update (2000-2012)[J]. Asian Pac J Cancer Prev, 2013, 14(10): 5567-5577.
[4] Lam L, Samman N. Speech and swallowing following tongue cancer surgery and free flap reconstruction-a systematic review[J]. Oral Oncol, 2013, 49(6): 507-524.
[5] Fang F, Sun H, Ge LH,et al. Nursing care and protection for radioactive seed implantation in treatment of oral carcinoma[J]. Chin J Geriatr Dent, 2009, 7(6): 354-356. [方芬, 孙惠, 葛柳花,等. 放射粒子植入治疗口腔癌的护理和防护[J]. 中华老年口腔医学杂志, 2009, 7(6): 354-356.]
[6] Zhang JW, Zhou CL, Wang YS,et al. Reconstruction of tissue defects by infrahyoid myocutaneous flap in elder patients after oral cancer surgery[J]. Shanghai J Stomatol, 2013, 22(3): 334-337. [张建伟, 周昌龙, 王永盛, 等. 舌骨下肌皮瓣在老年口腔癌术后缺损修复中的应用[J]. 上海口腔医学, 2013, 22(3): 334-337.]
[7] Zhang K, Huang QS, Xu T,et al. Surgical therapy for senile oral and maxillofacial carcinoma[J]. Chin J Gen Pract, 2009, 7(7): 679-680. [张凯, 黄全顺, 徐涛, 等. 老年口腔颌面癌症患者的手术治疗研究[J]. 中华全科医学, 2009, 7(7): 679-680.]
[8] Kirdemir P, Yildirim V, Kiris I,et al. Does continuous insulin therapy reduce postoperative supraventricular tachycardia incidence after coronary artery bypass operations in diabetic patients[J]. J Cardiothorac Vasc Anesth, 2008, 22(3): 383-387.
[9] Pan CB, Ye HS, Zhao XP,et al. The function of ICU in the supervision and treatment of the elderly after oral cancer operations[J]. Chin J Geriatr Dent, 2007, 5(4): 212-214. [潘朝斌, 叶华山, 赵小朋, 等. ICU在老年口腔癌患者术后监护和治疗中的作用[J]. 中华老年口腔医学杂志, 2007, 5(4): 212-214.]
[10] Lin GB, Lin LS, Chen NJ,et al. Treatment of surgical complications of elderly oral cancer patients[J]. Chin J Cancer Prev Treat, 2009, 16(19): 1509-1511. [林耿冰, 林李嵩, 陈乃俊, 等. 老年口腔癌患者外科并发症的治疗[J]. 中华肿瘤防治杂志, 2009, 16(19): 1509-1511.]
[11] Zhao YM, Chen JH, Kong L. The progress and prospect of stomatology[J]. Med J Chin PLA, 2010, 35(8): 912-915. [赵铱民, 陈吉华, 孔亮. 口腔医学新进展及展望[J]. 解放军医学杂志, 2010, 35(8): 912-915.
[12] Han YF, Han XG. Clinical analysis on 27 cases of oral and maxillofacial malignant melanoma[J]. J Oral Sci Res, 2014, 30(6): 537-539. [韩永付, 韩新光. 27例口腔颌面部恶性黑色素瘤临床分析[J]. 口腔医学研究, 2014, 30(6): 537-539.]
[13] Liu Y, Luo ZB, Wang Y,et al. Epidemiological analysis of risk factors of 212 cases of oral cancer[J]. Pract J Cancer, 2014, 29(2): 160-161, 167. [刘宇, 罗治彬, 王彝, 等. 212例口腔癌患者的流行病学危险因素分析[J]. 实用癌症杂志, 2014, 29(2): 160-161, 167.]
[14] Warnakulasuriya S. Living with oral cancer: epidemiology with particular reference to prevalence and life-style changes that influence survival[J]. Oral Oncol, 2011, 46(6): 407-410.
[15] Han S, Chen Y, Xie C,et al. Risk factors of oral cancer: A retrospective study of 576 cases[J]. J Pract Stomatol, 2012, 28(1): 74-78. [韩晟, 陈衍, 谢诚, 等. 576例口腔癌患者的流行病危险因素研究[J]. 实用口腔医学杂志,2012,28(1): 74-78.]
[16] Barker GJ, Epstein JB, Williams KB,et al. Current practice and knowledge of oral care for cancer patients: A survey of supportive healthcare providers[J]. Support Care Cancer, 2005, 13(1): 32-41.
[17] Lin Y, Mao C. Clinical application of submental island flap to repair the defect during the same period after oral cancer surgery[J]. Int J Stomatol, 2014, 41(6): 639-642. [林勇, 毛驰.颏下岛状皮瓣同期修复口腔癌术后缺损的临床应用[J]. 国际口腔医学杂志, 2014, 41(6): 639-642.]
[18] He BC, Gao XY, Chen F,et al. Influencing factors of oral cancer: a case-control study[J]. Chin J Public Health, 2014, 30(2): 248-250. [何保昌, 高小叶, 陈法, 等. 口腔癌发病影响因素病例对照研究[J]. 中国公共卫生, 2014, 30(2): 248-250.]
[19] Wang W, Chi YF, Liu JR,et al. Related factors of quality of life in oral cancer patients after operation[J]. Med J Wuhan Univ, 2013, 34(4): 585-587. [王维, 池宇峰, 刘洁如, 等. 口腔癌患者术后生存质量的影响因素分析[J]. 武汉大学学报(医学版), 2013, 34(4): 585-587.]
[20] Yan YB, Peng X, Mao C. Evaluation of quality of life in oral cancer patients postoperatively and analysis of influencial factors[J].Chin J Oral Maxillofac Surg, 2012, 10(4): 316-321. [严颖彬, 彭歆, 毛驰. 口腔癌患者术后生存质量评价及影响因素分析[J]. 中国口腔颌面外科杂志, 2012, 10(4): 316-321.]
Influence of age and preoperative complications on occurrence of postoperative complications in elderly patients with oral cancer
XIAO Rui, LI Hua, XI Qing, E Ling-ling, ZHANG Yan-fang, OU Long, CAO Jun-kai, LIU Hong-chen
Department of Stomatology, General Hospital of PLA, Beijing 100853, China
ObjectiveTo investigate the influence of age and preoperative complications on occurrence of postoperative complications in elderly patients with oral cancer.MethodsThe clinical data of 106 patients with oral cancer who had undergone surgical treatment in the General Hospital of PLA from Jan. to Jul. 2014 were retrospcetively analysed. Among them, 66 patients were over 60 years old, and 40 patients were under 60 years old. The relationship between age, preoperative complications and postoperative complications was analyzed.ResultsComplications including hypertension, heart disease, lung disease, anemia, etc. were significantly higher in patients of elderly group than in non-elderly group (P<0.05), but no significant difference was found in incidence of postoperative complications between two groups. Of 27 cases with more than 2 kinds of complications in elderly group, 14 (51.9%) suffered from postoperative complications, showing a significant difference (P=0.0244) compared with the overall incidence of postoperative complications in elderly group (17/66, 25.8%). Of 15 patients with preoperative complications in non-elderly group, 6 (40.0%) suffered from postoperative complications, but no significant difference (P=0.4462) was found when compared with that of postoperative complications in elderly group. In elderly patients, the incidence of postoperative complications was significantly different between those with preoperative complications (diabetes, lung disease, hypoalbuminemia or anemia) and those without preoperative complications (P<0.05). Conclusion Age is not the independent risk factor for occurrence of postoperative complications, while some preoperative complications (such as diabetes mellitus, lung disease, hypoproteinemia and anemia) are the risk factors related to postoperative complications.
mouth neoplasms; aged; preoperative complications; postoperative complications
R739.8
A
0577-7402(2015)01-0056-04
10.11855/j.issn.0577-7402.2015.01.12
2014-10-21;
2014-12-10)
(责任编辑:张小利)
解放军总医院苗圃基金(12KMM28)
肖瑞,医学硕士,副主任医师。主要从事口腔治疗的临床研究
100853 北京 解放军总医院口腔科(肖瑞、李华、席庆、鄂玲玲、张艳芳、欧龙、曹均凯、刘洪臣)
This work was supported by the Nursery Fund of General Hospital of Chinese PLA (12KMM28)
