肩关节骨折-后脱位的诊断与治疗
2015-06-27王钢魏宽海
王钢 魏宽海
·述评·
肩关节骨折-后脱位的诊断与治疗
王钢 魏宽海
肩关节;骨折-后移位;内固定;置换
肩关节后脱位临床少见,约占全部肩关节脱位的1%~5%[1]。而后脱位合并肱骨近端骨折更为罕见,约占肩部骨折脱位的0.9%[2],这种损伤国内外文献都报道较少。由于缺乏足够的病例及经验,肩关节骨折-后脱位临床极易漏诊,有文献报道漏诊率高达60%[3]。误诊后由于脱位没有得到及时复位,后期即使手术也易出现后方不稳定;骨折不复位,则导致畸形愈合,甚至出现肱骨头坏死,从而影响患肩功能。本文就肩关节骨折-后脱位这一少见损伤,从病因、病理改变及诊断与治疗等方面,结合文献及我们的经验作一评述。
一、病因及病理
肩关节骨折-后脱位常见的病因有癫痫、电击伤、高处坠落伤及交通事故,其中以癫痫发作最为常见,年龄段则以青壮年最为多见[4]。损伤后的病理改变主要为两种:肩关节后脱位及肱骨头前上方压缩骨折。其中后者主要表现为小结节及小结节后上方的骨折及骨质压缩,也称为反Hill-Sachs损伤。这两种损伤的存在,都容易导致肩关节后方不稳定,出现疼痛或再脱位。其他可能伴发的肩关节损伤有:肱骨外科颈骨折、肩袖损伤等。
二、诊断
肩关节骨折-后脱位的发生率高,除了病例少、经验缺乏外,也与询问病史、查体不够详细以及X线检查不规范有关。
首先是病史,对于有癫痫病史的患者,如果合并有肩部疼痛,要考虑肩关节骨折-后脱位的可能性。其次,详细的体格检查,对于肩关节骨折-后脱位的针对具有非常重要的意义。这种损伤的临床体征可有如下特点:(1)畸形:主要表现为方肩畸形,以及肱骨头后脱位后前方皮肤紧张导致喙突明显突出,尤其是与健侧对比更加明显;(2)关节盂空虚;(3)由于没有喙突的阻挡,这种损伤的弹性固定不是特别明显。
肩关节骨折-后脱位的误诊率高,与医师不了解标准的肩关节创伤系列片有关,或放射科不能照出标准的X线片有关,在国内大部分医院甚至部分三甲医院都存在这个问题。标准的肩关节损伤系列片包括[5]:(1)肩关节正位片(图1):其实应该称作盂肱关节正位片,要点是球管应与关节盂平行。(2)肩关节侧位片(图2):也称肩胛骨侧位片,球管应与关节盂垂直,正常的肩关节在这张片上呈现为Y型,因此有人又将这张片称为Y位片。(3)腋位片(图3):靶板置于肩关节上方,球管从腋窝向上照。患者肩部损伤时往往因为疼痛不能摆出标准的腋位,可以照改良的腋位片见图4,即用健手托住患侧肘部将身体后仰,球管从上向下照射。在肩关节创伤系列片中,肩关节骨折-后脱位的表现主要有:正位片上可见到肱骨头与肩胛盂重叠,表现为“新月征”,盂肱关节间隙消失;侧位片及腋位片上可看到肱骨头脱位于肩胛盂的后方,并可显示小结节骨折及合并的反Hill-Sachs损伤。从而可明确诊断,防止误诊或漏诊。
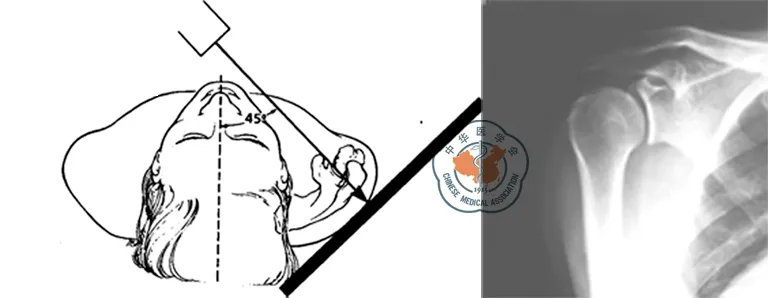
图1 肩关节正位片

图2 肩关节侧位片

图3 腋位片

图4 改良腋位片
随着社会的发展,现在的大部分医院都有了CT,三维CT可以清晰的显示关节的断层并可进行重建,这对于关节周围损伤明确诊断具有重要意义。同样,对于肩关节骨折-后脱位,通过三维CT可以明确诊断。肩关节骨折-后脱位三维CT的主要表现为:在水平位上可以看到肩关节后脱位、小结节骨折以及小结节后方的骨质压缩,即反Hill-Sachs损伤(图5);在重建片上可以清晰地看到肩关节后脱位及小结节的骨折(图6)。

图5 肩关节CT水平位上可见肩关节后脱位及反Hill-Sachs损伤
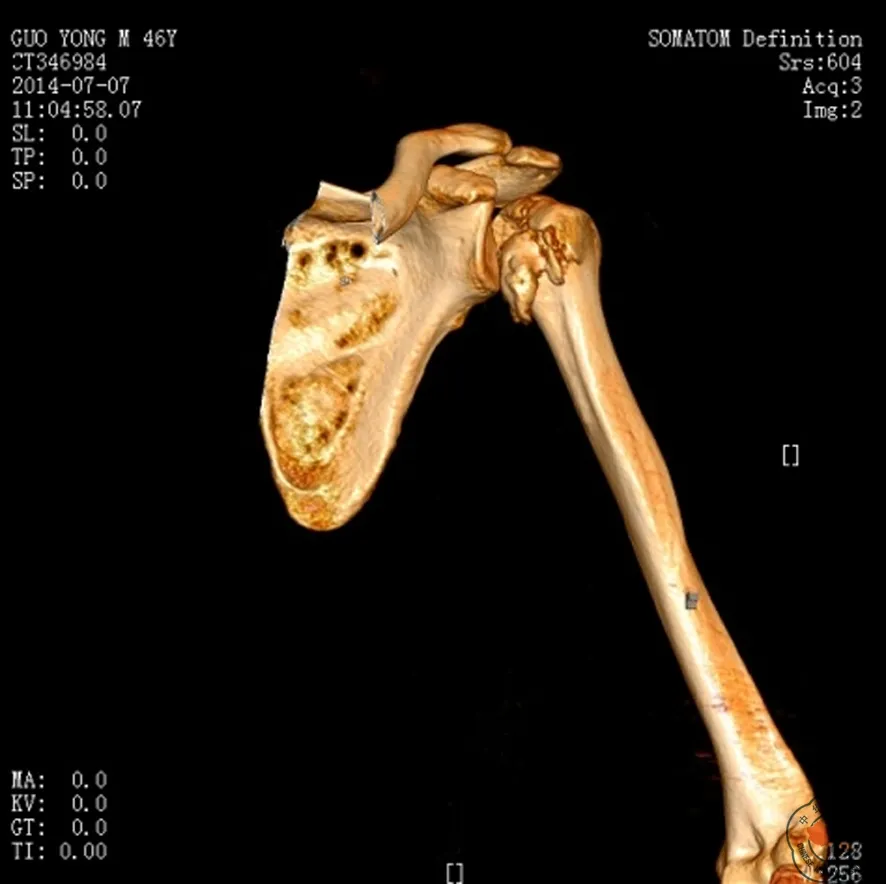
图6 三维CT重建显示肩关节后脱位
三、治疗
肩关节骨折-后脱位的治疗主要有两大类:切开复位内固定和关节置换。其中切开复位内固定最为常用。
(一)切开复位内固定
肩关节骨折-后脱位切开复位内固定的手术方法主要有:植骨肱骨头重建[6]和肩胛下肌止点内移填充骨缺损[7]。其中后者由于不是解剖重建,目前已很少用。而植骨肱骨头重建往往可以达到较好的临床效果,其手术主要包括两个方面:(1)肩关节后脱位的复位;(2)小结节骨折复位及反Hill-Sachs损伤的处理。众所周知肩关节前脱位,急诊复位非常重要,但有文献报道:目前还没有肩关节骨折-后脱位急诊闭合复位成功的病例[8],因此这种后脱位的治疗主要是通过切开复位获得。本文就这种手术方式的操作过程进行详述。
患者全麻后取沙滩椅位,将患肩完全置于手术床外,以便于术中活动,从而利于复位及固定等手术操作。手术入路取常规的胸大肌三角肌入路,皮肤切口可以用常规的喙突到三角肌止点斜行切口,也可用腋褶切口。切开皮肤及皮下组织后,显露头静脉并将其拉向外侧。自胸大肌三角肌间隙进入,找到喙突并将联合腱拉向内侧,寻找肱二头肌长头腱,在其内侧即为肱骨小结节。仔细分离小结节骨折块,并将其附着的肩胛下肌一起向内侧掀起。切开下方的关节囊并向上下延长,显露盂肱关节。可见肱骨头脱位于肩胛盂的后侧,通过牵引并用撬钩辅助将肩关节复位,可见肱骨头前上方关节面压缩,即反Hill-Sachs损伤。将关节面连同其下的软骨下骨翘起,恢复关节面的平整,可见下方骨质缺损,取自体髂骨进行填充植骨,植骨后进行固定。固定材料可选用可吸收螺钉或空心钉,通常用2枚空心钉进行固定,但无论用哪种材料均需进行埋头以避免关节内撞击。处理好反Hill-Sachs损伤后将小结节复位,用空心钉进行固定,并修复上下方的关节囊,将关节腔闭合。最后检查是否合并有肩袖损伤,如果有,用锚钉进行修复。
术后用外旋包将患肩固定于外旋30°位,以利于后侧关节囊及盂唇的修复,减少后方不稳定的发生。6周后开始肩关节主动锻炼,但注意3个月内避免肩关节内旋运动。
(二)肩关节置换
肩关节置换的指征为[8]:(1)反Hill-Sachs损伤关节面超过肱骨头关节面的40%;(2)陈旧性损伤;(3)肱骨头坏死。这三种情况如果采用切开复位内固定效果较差,因此建议进行关节置换。
关节置换可以采用单纯的表面置换[9],也可以采用普通的半肩置换[3]或全肩关节置换[10],如果合并不可修复的肩袖损伤也可以进行反肩置换[11]。肩关节置换的入路、手术操作及要点与其他肱骨近端骨折的关节置换相同,在此不再赘述。
四、预后
肩关节骨折-后脱位临床容易漏诊,一旦漏诊损伤得不到及时处理,会导致一系列的后遗症,主要包括:肩关节活动受限、疼痛、肩关节不稳定、创伤性关节炎等,从而严重地影响患者的生活及工作质量。因此,及时的诊断和正确的治疗具有重要的意义。
Robinson等[4]报道了26例患者共28个患肩进行了切开复位内固定,术后随访2年,Constant评分为83.5分,功能良好。北京积水潭医院的Liu等[8]报道了一组共22例患者,平均年龄41.7岁,伤后平均49.5(4~148) d进行手术,平均随访38.1个月。其中18例进行了切开复位内固定,4例采用了半肩置换,所有患者术后均未出现再次后脱位。其中切开复位内固定的术后Constant评分为85.1分,半肩置换的术后Constant评分为78.5分,两者均功能良好,但两者差异无统计学意义。Cautero等[3]报道了1例癫痫发作引起的双侧肩关节骨折-后脱位的患者,双侧均进行了肱骨头置换,术后双侧肩关节均获得了满意的效果:稳定性良好、力量接近正常、主被动活动正常。
[1] Bock P, Kluger R, Hintermann B. Anatomical reconstruction for Reverse Hill-Sachs lesions after posterior locked shoulder dislocation fracture: a case series of six patients[J]. Arch Orthop Trauma Surg,2007,127(7):543-548.
[2] Neer CS, Foster CR. Inferior capsular shift for involuntary inferior and multidirectional instability of the shoulder. A preliminary report[J]. J Bone Joint Surg Am,1980,62(5):897-908.
[3] Cautero E, Gervasi E.Locked bilateral posterior fracture-dislocation of the shoulder in an epileptic patient: case report[J].Joints,2014,2(3):146-148.
[4] Robinson CM, Akhtar A, Mitchell M, et al. Complex posterior fracture-dislocation of the shoulder epidemiology,injury patterns, and results of operative treatment[J]. J Bone Joint Surg Am, 2007, 89 (7): 1454-1466.
[5] Devang MG. The trought line sign[J]. Radiology, 2002,224:485-486.
[6] Gerber C, Lambert SM. Allograft reconstruction of segmental defects of the humeral head for the treatment of chronic locked posterior dislocation of the shoulder[J]. J Bone Joint Surg Am, 1996,78(3):376-382.
[7] McLaughlin HL. Posterior dislocation of the shoulder[J]. J Bone Joint Surg Am,1952,24(3):584-590.
[8] Liu X, Zhu Y, Lu Y, et al. Locked Posterior Shoulder Dislocation Associated With Isolated Fractures of the Lesser Tuberosity: A Clinical Study of 22 Cases With a Minimum of 2-Year Follow-up[J].Orthop Trauma, 2015,29(6):271-275.
[9] Kappe T, Elsharkawi M, Reichel H, et al.. Cemented humeral surface replacement for a locked posterior fracture-dislocation: a case report[J]. J Orthop Trauma,2011,25:e90-e93.
[10] Cheng SL, Mackay MB, Richards RR. Treatment of locked posterior fracture-dislocations of the shoulder by total shoulder arthroplasty[J]. J Shoulder Elbow Surg,1997,6(1):11-17.
[11] Mansat P, Bonnevialle N. Treatment of fracture sequelae of the proximal humerus: anatomical vs revease shoulder prosthesis[J]. Int Ortho,2015,39(2):349-354.
(本文编辑:胡桂英)
王钢,魏宽海.肩关节骨折-后脱位的诊断与治疗[J/CD]. 中华肩肘外科电子杂志,2015,3(3):130-132.
10.3877/cma.j.issn.2095-5790.2015.03.001
510515广州,南方医科大学南方医院创伤骨科
王钢,Email:wgfr@163.com
2015-07-06)
