碳酸镧对高钙、高磷维持性血液透析患者钙磷代谢的影响*
2015-06-05王维平熊长青
王维平 熊长青 朱 鹏
(扬州市江都人民医院肾内科,江苏扬州225200)
碳酸镧对高钙、高磷维持性血液透析患者钙磷代谢的影响*
王维平 熊长青 朱 鹏
(扬州市江都人民医院肾内科,江苏扬州225200)
目的观察碳酸镧治疗血液透析患者高钙、高磷血症的有效性和安全性。方法选择28例存在高钙、高磷血症的维持性血液透析(maintenance hemodialysis,MHD)患者,每日3餐餐中予嚼服碳酸镧咀嚼片,治疗1,2,3个月后对血钙、血磷和PTH水平进行分析评估,并观察不良反应。结果患者口服碳酸镧治疗后血磷、钙磷乘积水平明显下降,而血清钙、甲状旁腺激素等指标在治疗前后并无明显变化(P>0.05)。在服用碳酸镧过程中,无1例患者因严重的不良反应中断治疗。结论碳酸镧能够安全和有效地降低MHD患者的血磷及钙磷乘积水平。
高磷血症;维持性血液透析;碳酸镧
在终末期肾脏病(ESRD)患者中,高磷血症是其常见的并发症之一,也是启动慢性肾脏病矿物质和骨代谢异常(chronic kidney disease-mineral and bone disorder,CKD-MBD)的中心环节,而高磷血症增加慢性肾脏病患者发病率、病死率和住院率,是导致患者生活质量降低及治疗费用增加的独立危险因素[1],维持性血液透析(maintenance hemodialysis,MHD)患者的高磷血症易诱发继发性甲状旁腺功能亢进,同时高磷血症可导致严重的并发症,与心血管疾病的发病率和全因死亡率相关[2-3]。目前,治疗高磷血症的方法主要有控制饮食中磷的摄入、血液透析和口服磷结合剂,但前两者治疗效果有限。碳酸镧是不含铝和钙的新型磷结合剂,本研究观察了碳酸镧治疗MHD患者高钙、高磷血症的疗效,观察其对钙磷代谢紊乱的影响,报告如下。
1 资料与方法
1.1 研究对象本研究为单中心、前瞻性、自身前后对照研究,并经医院临床试验伦理委员会批准。诊断标准[4]:(1)高磷血症:透析前血清磷水平≥1.78 mmol/L(5.5 mg/dl)。原使用碳酸钙等磷结合剂者在2周洗脱期结束时透析前血磷>1.78 mmol/ L;检测时间为最大透析间隔后。(2)校正血钙浓度(mmol/L)=实测血钙值+[4-血清白蛋白(g/dl)]×0.8。入选标准:稳定透析12个月以上,并且近3个月透析方案、透析液钙浓度不变;矫正血钙≥2.54 mmol/L;已使用含钙或其他磷结合剂3个月或以上,但透析前血磷仍>1.78 mmol/L,钙磷乘积>55 mg2/dl2;近3个月血压平稳,<160/90 mmHg;血红蛋白>90 g/L,血白蛋白>35 g/L。排除标准:严重继发性甲状旁腺功能亢进,近3个月有严重心脑血管并发症、严重肺部疾病、肿瘤、营养不良、透析不充分者。选择2013年1月至2014年8月期间在我院血液净化中心行维持性血透的患者共28例。男18例,女10例。平均年龄(42.8±17.6)岁,血液透析时间20~137个月,平均(51±10.7)个月。每周透析3次,每次4 h。采用旭化成APS-18u聚砜膜透析器,面积1.8 m2,透析液钙离子浓度1.5 mmol/L。透析时血流量为220~300 ml/min,透析液流量为500 ml/min。原发病为慢性肾小球肾炎11例,糖尿病肾病4例,高血压肾病2例,痛风性肾病2例,多囊肾2例,梗阻性肾病2例,其它5例。
1.2 方法所有患者在维持原有稳定饮食习惯、透析方案的基础上,停用所有磷酸盐结合剂以及影响磷吸收的药物包括复方酮酸制剂、维生素D或其衍生物、钙剂等2周,均服用碳酸镧(英国HAMOL公司,批号为AEl61),分在三餐进食时咀嚼服用。初始剂量:血磷为1.78~2.26 mmol/L时,碳酸镧剂量为250 mg/次,3次/d,餐中咀嚼服用;血磷≥2.26 mmol/L时为500 mg/次,3次/d。治疗第4周后根据血磷水平调整药物剂量:血磷>1.78 mmol/L时,剂量增加250 mg/次;血磷在1.13~1.78 mmol/L时,维持原剂量;血磷<1.13 mmol/L时,如使用500 mg/次,则减少250 mg/次;如使用为250 mg/次,则停药。治疗周期为3个月。
1.3 疗效判定标准[5]治疗期末的血磷水平相对基线的变化量;显效:治疗8周血磷水平≤1.78 mmol/L;有效:用药后血磷水平下降超过25%,但血磷水平>1.78 mmol/L;无效:用药后血磷水平不下降或升高;显效率与有效率合为总有效率。
1.4 观测指标分别于试验前、服药后1、2、3个月查血钙、血磷、碱性磷酸酶、甲状旁腺激素,并计算钙磷乘积及校正血钙。观察患者服药后高钙血症及其他不良反应的发生情况。
1.5 统计方法所有数据采用SPSS17.0统计软件进行处理,计量资料以均数±标准差(±s)表示,治疗前后不同时间点的比较采用重复测量方差分析,P≤0.05表示差异有统计学意义。
2 结果
2.1 患者治疗前后各项实验室指标的变化见表1。治疗1、2、3个月后血磷、钙磷乘积均下降,与治疗前相比,差异有统计学意义(P<0.05);治疗后1个月、2个月后矫正血钙有所下降,但差异无统计学意义,而治疗3个月后与治疗前相比,矫正血钙下降明显,差异有统计学意义(P<0.05);治疗前后,PTH、碱性磷酸酶、血浆白蛋白无统计学意义(P>0.05)。
表1 治疗前后相关临床指标变化(n=28,±s)
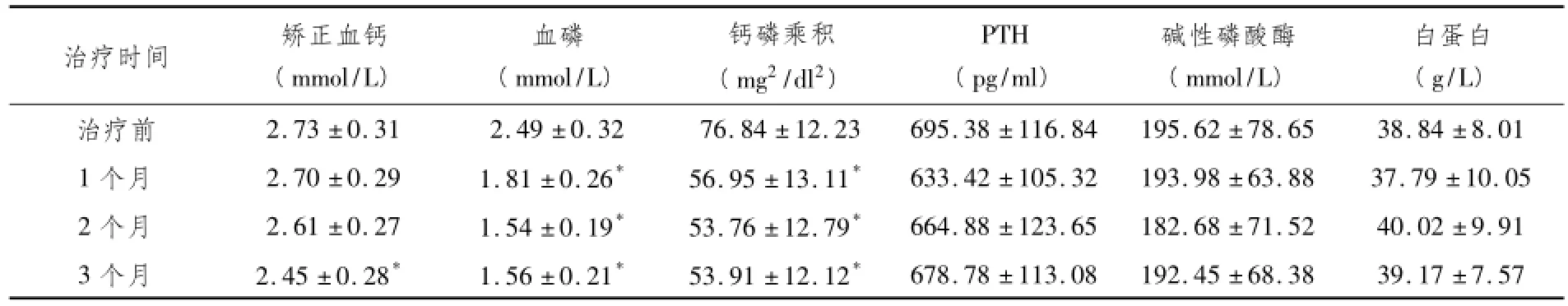
表1 治疗前后相关临床指标变化(n=28,±s)
注:组内比较与治疗前相比,*P<0.05。
治疗时间矫正血钙(mmol/L)血磷(mmol/L)钙磷乘积(mg2/dl2) PTH (pg/ml)碱性磷酸酶(mmol/L)白蛋白(g/L)治疗前2.73±0.312.49±0.3276.84±12.23695.38±116 678.78±113.08192.45±68.3839.17±7.57.84195.62±78.6538.84±8.01 1个月2.70±0.291.81±0.26*56.95±13.11*633.42±105.32193.98±63.8837.79±10.05 2个月2.61±0.271.54±0.19*53.76±12.79*664.88±123.65182.68±71.5240.02±9.91 3个月2.45±0.28*1.56±0.21*53.91±12.12*
2.2 疗效评价28例患者中,显效21例(75%),有效5例(17.9%),无效2例(7.1%),总有效率92.9%。
2.3 不良反应在服用碳酸镧过程中,仅有2例患者出现轻微的胃部不适,恶心,减量口服后症状缓解,未见肝功能损害病例,无1例患者因严重不良反应中断治疗。
3 讨论
慢性肾衰竭(CRF)患者普遍存在钙磷代谢紊乱,高磷血症可直接或间接引起肾性骨营养不良,2005年改善全球肾脏病预后组织(kidney disease improving global outcomes,KDIGO)将CRF的钙磷代谢异常及其相关系统损伤,定义为慢性肾脏病矿物质和骨代谢异常(CKD-MBD)。肾衰竭时,肾脏排磷显著减少导致高磷血症,进一步导致钙磷乘积增高,并引起骨外组织异常磷酸钙沉积,导致心脑血管系统的异常钙化和相应的功能失调。另外,高血磷还可以直接诱导血管平滑肌细胞骨桥接素和碱性磷酸酶的表达而促进血管钙化[6],CRF患者心脑血管疾病是制约患者长期生存率和生存质量的重要因素。在终末期肾脏疾病患者中,持续的高磷血症及钙磷沉积升高与患者的病死率呈正相关。血磷每升高1 mg/dl,急性心肌梗死的危险性增加35%[7]。有学者对327644例慢性肾脏病患者进行了Meta分析,发现高磷血症与死亡率显著相关,是透析患者死亡的独立危险因素[8]。所以2009年KDIGO指南建议透析患者血磷目标值为1.13~1.78 mmol/L(3.5~5.5 mg/dl),血钙为2.10~2.37 mmol/L(8.4~9.5 mg/ dl),钙磷乘积<55 mg2/dl2[9]。
目前,治疗高磷血症的方法主要有控制饮食中磷的摄入、血液透析和口服磷结合剂。一般血液透析难以清除足够的磷,而低蛋白饮食虽可降低血磷但又会增加患者营养不良,对于严重甲旁亢患者,可采用甲状旁腺切除加自体移植术。我国血液透析患者高磷血症发病率高,虽然含钙磷结合剂可有效降低血磷水平,但含钙制剂常引起有害的钙超载,使血管钙化和心血管事件以及死亡风险进一步加重[10]。在血磷未达标时,原有的钙制剂不能加量,甚至必须减量,导致高磷血症的治疗棘手,从而限制了临床应用。因此,寻找有效、安全的控制高磷血症药物是临床上极为迫切的任务。
碳酸镧是新近开发出的不含铝及钙的新型磷结合剂,它含有的三价阳离子镧与磷有高度的亲和力。在磷结合剂的等效剂量研究中,如果将碳酸钙与磷的结合能力定义为1,那么醋酸钙、司维拉姆、氢氧化铝和元素镧的相对磷结合系数分别为1.00、0.75、1.50和2.00[11],可见碳酸镧是一种结合能力很强的结合剂。镧离子在胃内酸性环境中从碳酸盐中释放出来,与食物中的磷结合,形成磷酸镧,不影响维生素的吸收,该复合物水溶性低、胃肠吸收少,随粪便排出体外。此外,碳酸镧的水溶性很低,主要通过肝脏途径排泄,少量经过肠壁进入肠道排泄,经肾脏排泄量极少,因此在肾功能不全患者的排泄与健康人群无明显差异,不会引起镧蓄积,安全性较高。碳酸镧与传统磷结合剂(司维拉姆、含钙磷结合剂)治疗血液透析患者高磷血症的Meta分析[12]表明,两者降低血磷水平的疗效差异无统计学意义,但碳酸镧治疗组高钙血症发生率低于传统磷结合剂,而治疗前后PTH未见明显变化。本研究选择高钙、高磷血液透析患者,经2周洗脱期后予以碳酸镧治疗,结果表明,治疗后血磷、钙磷乘积明显下降(P<0.05),总有效率92.9%,治疗3个月后血钙较治疗前下降(P<0.05),而治疗前后PTH差异无统计学意义。Hutchison AJ等[13]对碳酸镧的长期有效性和安全性进行长达6年的研究,结果显示接受碳酸镧治疗的患者血磷浓度和钙磷乘积持续降低6年以上,没有新的或非预期的不良反应发生,延长治疗时间没有出现不良反应发生率升高。
综上所述,碳酸镧能有效降低MHD患者血磷和钙磷乘积,且血钙水平无明显不良影响,不会引起高钙血症,更加安全、有效。但是本研究观察病例数较少,观察时间较短,同时缺少空白对照,需要进一步扩大样本量,设置适当的阴性对照进行观察研究。
[1]Tentori F,Biayney MJ,Albert JM,et al.Mortality risk for dialysis patients with different levels of serum calcium,phosphorus,and PTH:the Dialysis Outcomes and Practice Patterns Study(DOPPS)[J].Am J Kidney Dis,2008,52:519-530.
[2]Petrovic D,Obrenovic R,Trbojeyic-Stankovic J,et al.Serum cystatin C Leveis in normal pregnancy[J].Clin Nephrol,2011,76(3): 174-179
[3]Adeney KL,Siscovick DS,K JH,et al.Association of serum phosphate with vascular and valvular calcification in moderate CKD[J].J Am Soc Nephrol,2009,20(2):381-387.
[4]方艺,丁小强,邹建洲,等.盐酸司维拉姆治疗维持性血液透析患者高磷血症的短期疗效[J].中华肾脏病杂志,2012,28(3): 183-188
[5]孙岩,兰超,张菁菁,等.醋酸钙片治疗腹膜透析患者高磷血症的疗效观察[J].中国中西医结合肾病杂志,2013,14(9):784-786
[6]Asd G,Ozkahya M,Duman S,et a1.The link between cardioasclllar and bone disease in hemodialysis patients[J].Nephrol Dial Transplant,2007,22(6):214-217.
[7]M hlenkamp S,Moebus S,Schmermund A,et al.Assessment of the natural history of coronary artery calcification and identification of its determinants.Rationale of the 2nd part of the Heinz Nixdorf Recall Study[J].Herz,2007,32(2):108-120
[8]Raggi P,Vukicevic S,Moysés RM,et al.Ten-year experience with sevelamer and calcium salts as phosphate binders[J].CAin J Am Soc Nephrol,2010,5 Suppl1:S3l-40.
[9]Patel TV,Singh AK.Kidney disease outcomes quality initiative guidelines for bone and mineral metabolism:emerging questions[J].Semin Nephrol,2009,29(2):105-112.
[10]Yamada K,Fujimoto S,Nishiura R,et a1.Risk factors of the progression of abdominal aortic calcification in patients on chronic haemodialysis[J].Nephrol Dial Transplant,2007,22(7):2032-2037.
[11]Daugirdas JT,Finn WF,Emmett M,et a1.The phosphate binder equivalent dose[J].Semin Dial,20ll,24(1):41-49.
[12]张晓娟,郭华,唐少文,等.碳酸镧与传统磷结合剂治疗维持性血液透析患者高磷血症的Meta分析[J].中华肾脏病杂志,2013,29(5):339-346
[13]Hutchison AJ,Barnett ME,Krause R,et a1.Long-term efficacy and safety profile of lanthanum carbonate:results for up to 6 years of treatment[J].Nephron Clin Pract,2008,110(1):c15-23.
Effect of lanthanum carbonate on serum calcium-phosphate metabolism in dialysis patients with hypercalcinemia and hyperphosphatemia
WANG Wei-ping XIONG Chang-qing ZHU Peng
(Dept.of Nephrology,Jiangdu People's Hospital of Yangzhou,Yangzhou 225200,China)
Objective:To assess the efficacy and side effects of lanthanum carbonate in maintenance hemodialysis (MHD)patients with hypercalcinemia and hyperphosphatemia.Methods:Twenty-eight MHD patients with hypercalcinemia and hyperphosphatemia were prescribed with lanthanum carbonate,three times a day in mealtime.Before and after using lanthanum carbonate therapy for 1,2 and 3 months,the serum calcium,phosphorus and intact parathyroid hormone were measured,and the side effects were also observed.Results:After treatment,serum phosphorus and calcium-phosphorus products decreased significantly(P<0.05).The serum calcium,and serum parathyroid hormone showed no obvious variation(P>0.05).The side effects of lanthanum carbonate were weak.No patient dropped therapy and no serious adverse events were observed.Conclusion:The management of hyperphosphatemia with lanthanum carbonate in MHD patients is safe and effective.
hyperphosphatemia;maintenance hemodialysis;lanthanum carbonate
R589.5
A
1004-7115(2015)07-0762-03
10.3969/j.issn.1004-7115.2015.07.013
2015-01-16)
王维平(1970-),男,江苏兴化人,主任医师,本科,主要从事肾脏病与血液透析工作。
