呼吸衰竭拔管后应用经鼻间歇正压通气的疗效评估
2015-06-01班奕李碧燕万忠和
班奕 李碧燕 万忠和
呼吸衰竭拔管后应用经鼻间歇正压通气的疗效评估
班奕 李碧燕 万忠和
目的 探讨分析经鼻间歇正压通气(NIPPV)在新生儿呼吸衰竭拔管后的临床效果。方法 79例新生儿呼吸衰竭机械通气患儿, 随机分成研究组41例行NIPPV治疗和对照组38例行鼻塞持续正压通气(NCPAP)治疗。比较两组患儿的住院时间、上机时间、血气分析结果。结果 研究组患儿拔管后无创通气6、12 h的血气分析结果显著高于对照组, 差异具有统计学意义(P<0.05);研究组患儿的住院时间、机械通气时间明显低于对照组, 差异具有统计学意义(P<0.05)。结论 采用经鼻间歇正压通气在新生儿呼吸衰竭拔管后呼吸支持上具有显著的临床疗效。
经鼻间歇正压通气;新生儿呼吸衰竭;拔管后
NIPPV是一种无创通气模式, 是在NCPAP的基础上给予间歇正压, 可以使用与NCPAP相同的呼吸机装置[1]。最初使用此模式是作为气管插管呼吸机撤除后的过渡通气模式, 可降低拔管失败率[2-4], 本院从2012年开始将NIPPV用于新生儿呼吸衰竭的拔管后治疗, 现报告如下。
1 资料与方法
1.1 一般资料 本院2012年3月~2014年3月使用气管插管通气的呼吸衰竭患儿79例。排除先天性畸形(如先天性膈疝、先天性心脏病等)和无自主呼吸(如重度缺氧缺血脑病昏迷)的患儿。将纳入的新生儿随机分为研究组和对照组。单数者为研究组, 双数者为对照组。纳入研究对象共79例,其中研究组41例, 对照组38例。两组患儿的性别、胎龄、出生体重、Apgar评分、疾病组成和拔管前使用肺泡表面活性物质例数比较, 差异无统计学意义(P>0.05), 具有可比性。
1.2 撤机标准 ①病情稳定, 呼吸改善;②吸气峰压(PIP)≤15 cm H2O(1 cm H2O=0.098 kPa),呼气末正压(PEEP)=3~5 cm H2O,呼吸频率(RR)≤30次/min, 吸入氧浓度(FiO2)≤0.3, 动脉血气分析结果正常。
1.3 参数调节 研究组使用德国Stephan常频呼吸机, 自行设计呼吸机连接双鼻塞和压力传感器接头模式。主要参数:吸气峰压15~25 cm H2O, 呼气末正压3~7 cm H2O, 吸气时间0.3~0.5 s, 呼吸频率20~60次/min, 吸入氧浓度0.21~0.60。
对照组同样采用双鼻塞方式, 使用Stephan CPAP呼吸机, PEEP 3~7 cm H2O, FiO2范围0.21~0.60。根据血气分析调节参数, 维持动脉血氧分压(PaO2)在60~80 mm Hg(1 mm Hg= 0.133 kPa), 动脉血二氧化碳分压(PaCO2)在40~50 mm Hg, 血氧饱和度(SaO2)>90%。
1.4 疗效判定标准 ①治疗成功:呼吸困难无加重, SaO2>90%,撤离NIPPV或NCPAP后无需气管插管通气。②治疗失败:a.使用NIPPV或NCPAP后呼吸困难加重;b.PaCO2>60 mm Hg, FiO2>0.60时SaO2<90%、PaCO2<50 mm Hg;c.频繁呼吸暂停。治疗失败者根据病情改气管插管机械通气或NIPPV通气。
1.5 统计学方法 采用SPSS17.0统计学软件进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
研究组有2例于拔管后第2天家长放弃治疗出院, 33例成功拔管, 对照组成功拔管28例, 有7例患儿改NCPAP后出现频繁呼吸暂停及二氧化碳潴留, 改NIPPV后成功撤机。研究组撤管成功率为97.6%(40/41), 对照组撤管成功率为73.7%(28/38), 差异具有统计学意义(P<0.05)。研究组患儿无创通气6、12 h的血气分析结果氧分压和血氧饱和度显著高于对照组, 二氧化碳分压低于对照组, 差异具有统计学意义(P<0.05);两组患儿上机后的pH值均有所下降, 但是差异无统计学意义(P>0.05)。研究组患儿的平均机械通气时间为(100.24±23.95)h, 平均氧疗时间为(22.19±7.03)d, 平均住院时间为(37.29±12.85)d;对照组患儿的平均机械通气时间为(121.24±46.67)h, 平均氧疗时间为(27.19±8.27)d, 平均住院时间为(43.47±14.81)d, 差异具有统计学意义(P<0.05)。见表1。
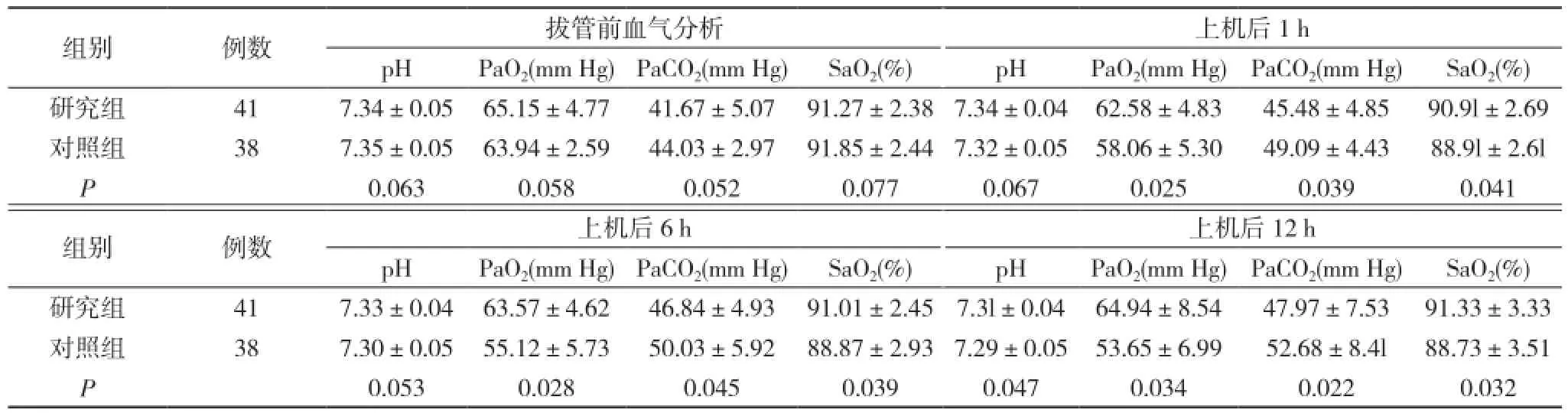
表1 两组患儿治疗前后的血气分析情况( x-±s)
3 讨论
尽早拔管和防止再插管对预防和减少机械通气并发症和后遗症有重要的意义。NCPAP常因出现频繁的呼吸暂停或严重的二氧化碳潴留而需重新气管插管。NIPPV通过非侵入性途径给患儿提供了稳定的PIP、PEEP, 在患儿无自主呼吸或自主呼吸弱时能够根据设定的呼吸频率给予患儿呼吸支持, 从而有效改善患儿的通气不足。
本研究表明拔管后给予NIPPV呼吸支持比NCPAP能够更加有效的降低再插管率, 研究组的呼吸支持时间较对照组更短,可以显著降低气管插管机械通气导致的并发症和后遗症的发生率, 值得在临床推广应用。
[1] 崔蕴璞,童笑梅,叶鸿瑁,等.早产儿呼吸窘迫综合征经鼻间歇正压通气治疗的Meta分析.中华儿科杂志, 2009, 47(27): 532-536.
[2] Friedlich P, Lecart C, Posen R, et al.A randomized trial of nasophatyngeal-synchronized intermittent mandatory ventilation versus nasopharyngeal continuous positive airway pressure in very low birth weight infants after extubation.J Perinatol, 1999(19):413-418.
[3] Barrington KJ, Bull D, Finer NN.Randomized trial of nasal synchronized intermittent mandatory ventilation compared with continuous positive airway pressure after extubation of very low birth weight infant.Pediatrics, 2001(107):638-641.
[4] Khalaf MN, Brodsky N, Hurley J, et al.A prospective randomized, controlled trial comparing synchronized nasal intermittent positive pressure ventilation vemus nasal continuous positive airway pressure as modes of extubation.Pediatrics, 2001(108):13-17.
10.14163/j.cnki.11-5547/r.2015.11.075
2014-11-25]
528200 广东省佛山市南海区人民医院新生儿科
万忠和
